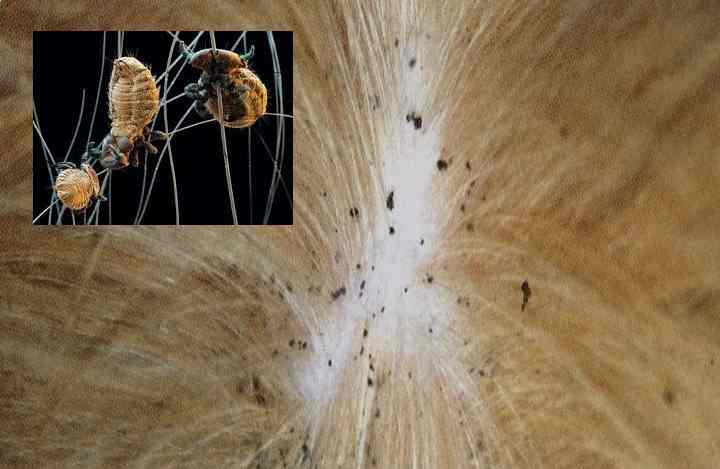
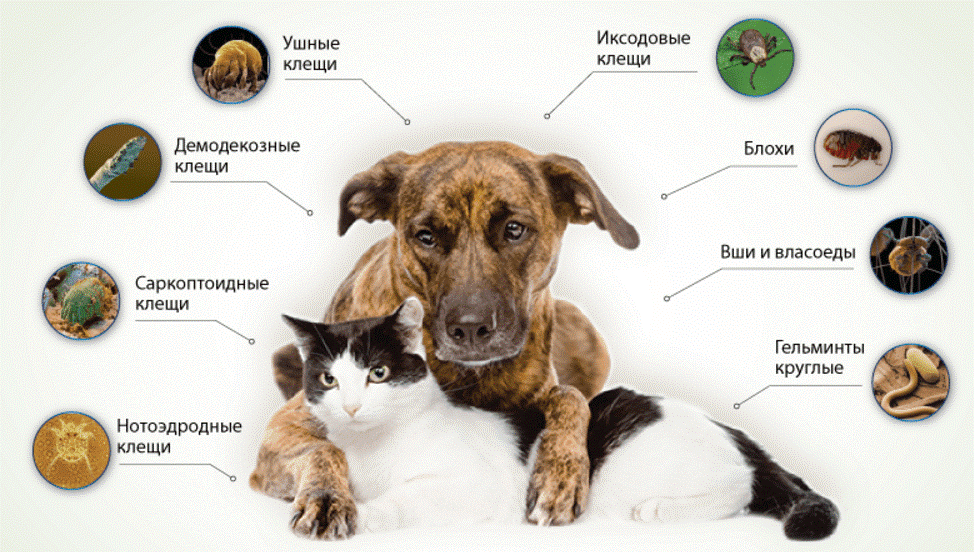
Возбудитель чесотки и пути заражения
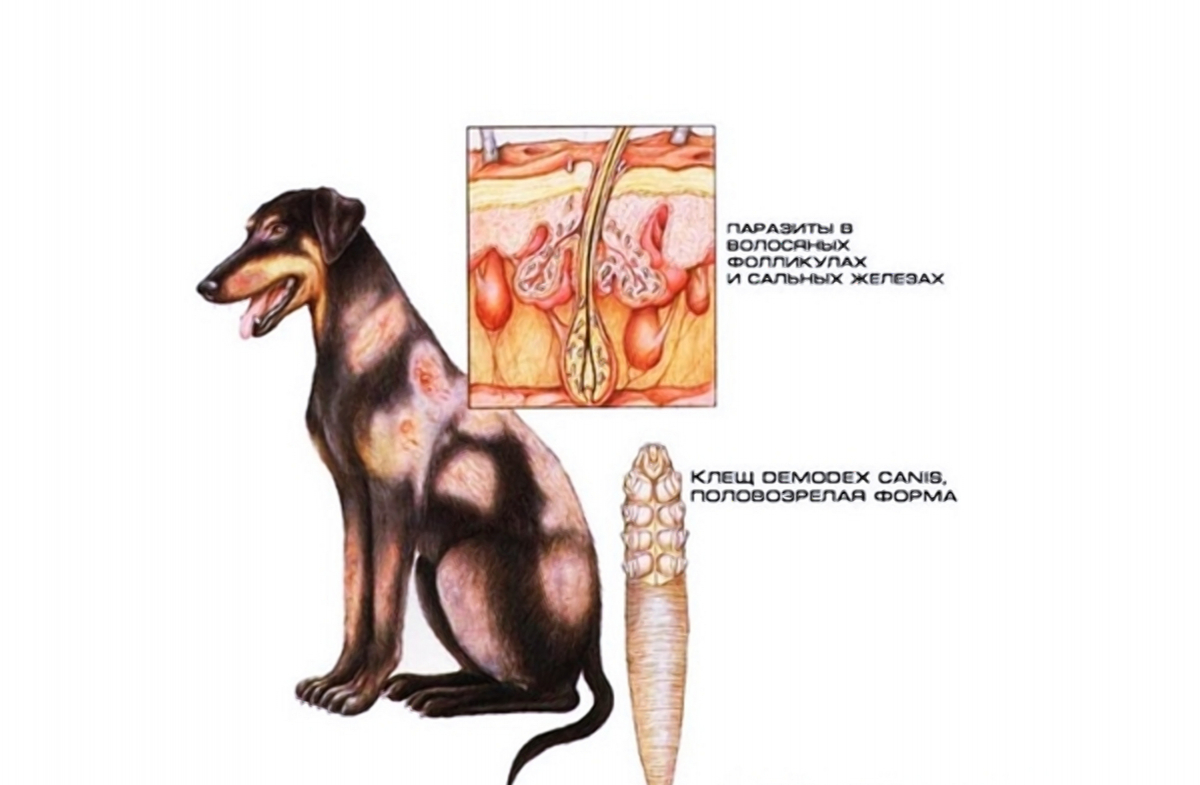
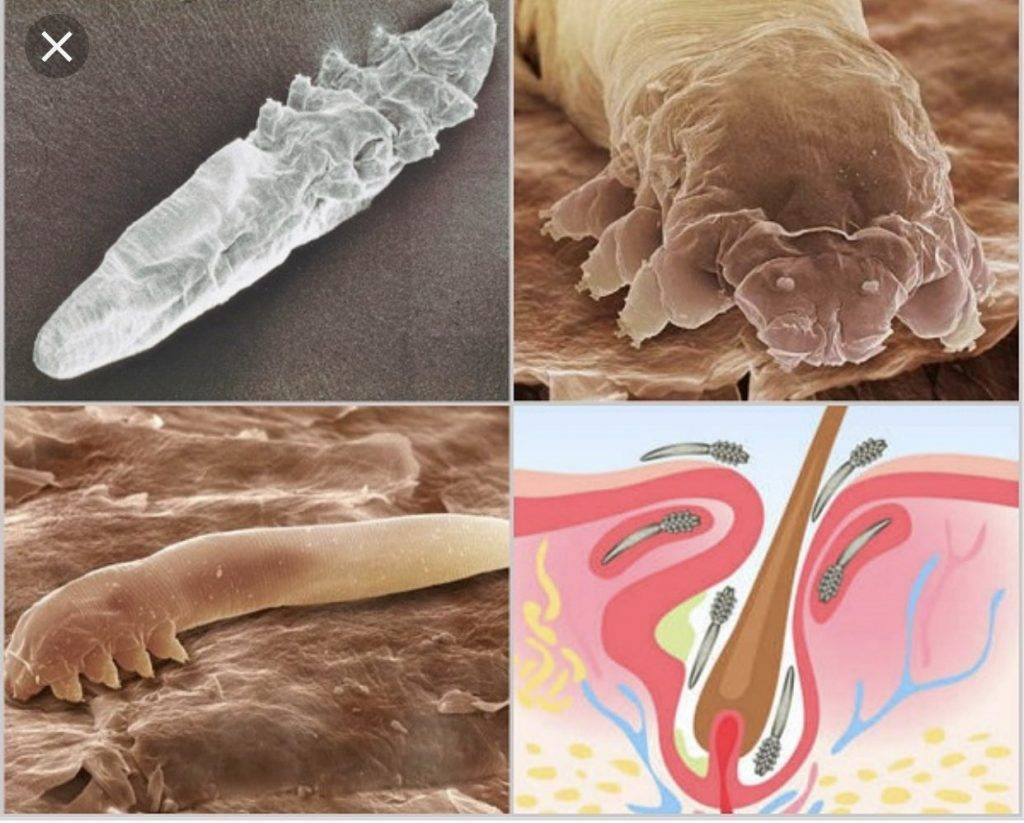
Причина заболевания – чесоточный зудень. Передается контактным путем. Существует 2 разновидности особей – мужская и женская. У них различный цикл размножения, особенности жизнедеятельности. Самец погибает после оплодотворения самки на поверхности кожи (преимущественно ночью). Женская особь проникает внутрь кожи, делает ходы на границе между роговым и зернистым слоями эпидермиса, где откладывает яйца. Гибнет через месяц. Из яиц появляются личинки, продолжающие род чесоточного зудня.
Относительно контактного пути передачи (через полотенца, при рукопожатии) дискуссия специалистов существуют до сих пор. Чесоточный клещ выглядит достаточно слабо для устойчивости в окружающей среде (при сравнении с тараканом). Гибнет возбудитель за 1 час при температуре 60 градусов, при влажности меньше 35% зудень погибает за день. В оптимальных для человека условиях жизнь микроорганизма не продолжается более 5 дней. Для сохранения рода каждая самка откладывает 5-7 яиц. Выход на поверхность кожи ночью позволяет совершить соитие в оптимальных условиях среды. Вследствие этого зуд кожи усиливается ночью.
Такие особенности передачи паразитоза объясняются следующими данными о его биологии:
- чесоточный клещ неактивен днём; самки выбираются на поверхность только в поздневечернее и ночное время суток;
- клещу необходимо около 30 мин для проникновения в кожу хозяина;
- во внешней среде клещ быстро погибает (при 21°С и влажности 40-80 % паразит гибнет через 24-36 часов), чем теплее и суше, тем быстрее; активность клещ утрачивает ещё раньше..
В настоящее время все больше руководств и медицинских обзоров включают чесотку наряду с фтириазом в список заболеваний, передающихся половым путём, хотя для передачи этих паразитозов имеет значение не столько сам коитус, сколько длительное соприкосновение телами в постели.
Диагностика эхинококкоза
Лабораторные анализы
Лабораторные анализыК первой группе
- РСК – реакция связывания комплемента
- РНГА – реакция непрямой гемагглютинации
пробу Каццони.Вторая группа Общий анализ крови при эхинококкозе
- Выраженная эозинофилия – повышение количества эозинофилов. Норма – от 1% до 5%. Концентрация эозинофилов всегда увеличивается при попадании в организм любых видов паразитов.
- Увеличение скорости оседания эритроцитов (СОЭ). Наблюдается при всех воспалительных процессах, как патологическая реакция на внедрение бактерий, вирусов, и других инфекционных агентов. Норма составляет 2-15мм/час.
Инструментальные методы диагностики эхинококкоза
Ультразвуковое исследование печени Рентгенологические методыОбзорную рентгенограмму грудной клеткиКомпьютерная томографияЛапараскопический метод
Возможные последствия отказа от лечения опоясывающего герпеса
ОГ приводит к многочисленным поражениям периферического и центрального отделов нервной системы. Чаще всего встречается такое осложнение, как постгерпетическая невралгия. Она проявляется в виде сильных болей, которые сохраняются или появляются через несколько недель и даже месяцев после появления первых высыпаний. Человек ощущает жгучие, резкие и приступообразные боли в области расположения сыпи. Этот симптом особенно усиливается по ночам. Особенно часто с таким осложнением болезни сталкиваются пожилые люди. Также встречаются случаи, когда вирус опоясывающего герпеса поражает брюшные мышцы и мочевой пузырь.
Кроме того, ОГ может поразить нервы, которые находятся в черепе. Подобное поражение может затронуть мозговые оболочки, что приводит к массе проблем со здоровьем. Одна из них – это поражение офтальмической ветви тройничного нерва, что неблагоприятно влияет на зрение.
Исследователи утверждают, что персистирующая, т.е. упорно протекающая и периодически вспыхивающая герпетическая инфекция может привести иммунную защиту организма к так называемой клеточной депрессии. Без поддержки в виде правильного лечения и возможности полноценно защитить себя организм может столкнуться с самыми разными осложнениями со стороны функционирования различных органов и систем.
Интересные факты о вирусе Коксаки
- Вирусом Коксаки инфицируется рано или поздно более 95% людей в мире, в основном это происходит еще в детском возрасте.
- Энтеровирусные инфекции в большинстве случаев поражают детей раннего возраста (до 5 лет). У взрослых данная инфекция выявляется достаточно редко, что связано с тем, что к взрослому возрасту человек уже перенес данный вирус и имеет к нему специфические антитела. Коксаки не поражает детей до 3-месячного возраста, кроме случаев врожденной инфекции, переданной от матери во время беременности или родов.
- Материнское молоко защищает малыша от Коксаки и его тяжелого течения на протяжении всего периода грудного вскармливания – все дело в материнских иммуноглобулинах.
- Вирусом Коксаки заразиться очень легко, инфицируется до 85-90% контактных с заразными больными. Поэтому очень часто фиксируются вспышки и эпидемии данной инфекции, особенно в дошкольных детских коллективах. В детских учреждениях могут объявить карантин.
- Коксаки часто проявляется синдромом “руки-ноги-рот”. Синдром получил свое название из-за типичных высыпаний, которые покрывают эти части тела.
- Коксаки часто проявляется как “летний грипп”, “кишечный вирус”, “герпетическая ангина”. Это связано с особенностью и многообразием его клинической картины.
- Как и многие вирусы, вирус Коксаки негативно влияет на иммунитет, снижая защитные силы к другим вирусам и бактериям.
- Вирус Коксаки особенно опасен для детей до двухлетнего возраста, беременных женщин, ВИЧ-позитивных и людей с различными иммунодефицитами.
- Коксаки – это не герпетическая инфекция, как многие думают, хоть эти вирусные патологии часто очень похожи по клиническим проявлениям.
Диагностика
В обязательном порядке диагностикой должен заниматься квалифицированный специалист. Не стоит доверять свое здоровье кому попало. Только врачи-гинекологи должны иметь доступ к половым органам женщин или девушек
Здоровье крайне важно для каждого человека
Процедура проведения диагностики:
- предварительный визуальный осмотр на гинекологическом кресле;
- выясняется состояние внутренних и наружных половых органов;
- собирается анамнез, выслушиваются жалобы;
- по возможности проводят кольпоскопию;
- сдаются лабораторные анализы.
Для точного определения микроорганизмов, которые вызывают патологические процессы, необходимо выполнить бактериоскопию мазка. Иногда дополнительно делают культуральный посев для определения чувствительности к антибиотикам. Очень важный момент — выявление сопутствующих заболеваний, которые также могут провоцировать вульвит и являться причиной воспалительного процесса.
С диагностикой вульвита затруднений не происходит. Даже при визуальном осмотре на кресле у гинеколога видна отечность. Не избежать и характерных выделений. Когда анамнез собран, доктор по необходимости назначит дополнительные исследования. Иногда даже прибегают к УЗИ органов малого таза.
Противовирусный препарат ВИФЕРОН в лечении опоясывающего герпеса
Одним из препаратов, применяемых для лечения герпеса, является ВИФЕРОН – противовирусный и иммуномодулирующий препарат, который обладает рядом уникальных фармакологических свойств.
ВИФЕРОН в своем составе сочетает рекомбинантный интерферон а-2b и комплекс антиоксидантов (витамины Е и С), в присутствии которых возрастает специфическая противовирусная активность главного действующего вещества, а также усиливается его иммуномодулирующее действие, что позволяет повысить эффективность собственного иммунного ответа организма на патогенные микроорганизмы.
Препарат представлен в виде ректальных суппозиториев (свечи), которые обеспечивают системное действие, то есть на весь организм в целом, а также в виде мази и геля, которые способны бороться с вирусами в «воротах» инфекции: в данном случае на поверхности кожи. Наличие как местных, так и системных форм позволяет применять препараты линейки ВИФЕРОН одновременно, усиливая тем самым эффекты проводимой терапии.
Препарат в форме свечей удобен в применении и для взрослых: он не перегружает желудочно-кишечный тракт (ЖКТ), что особенно актуально для людей, страдающих гастритом и другими заболеваниями ЖКТ, а также для тех, кто принимает большое количество таблетированных препаратов (пожилые пациенты и лица с сопутствующими заболеваниями).
Для лечения герпесвирусных инфекций у взрослых применяются свечи в дозировке 1 000 000 МЕ, у беременных женщин – 500 000 МЕ с последующими поддерживающими курсами с использованием дозировки 150 000 МЕ.
ВИФЕРОН Гель в виде полоски не более 0,5 см наносят на предварительно подсушенную пораженную поверхность 3-5 раз в день в течение 5-6 дней.
Сочетание ациклических нуклеозидов с препаратом ВИФЕРОН гарантированно сокращает сроки купирования ОГ и позволяет значительно снизить риск развития осложнений за счет комбинированного противовирусного действия (нарушение размножения вируса варицелла-зостер и препятствие прямому токсическому воздействию).
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
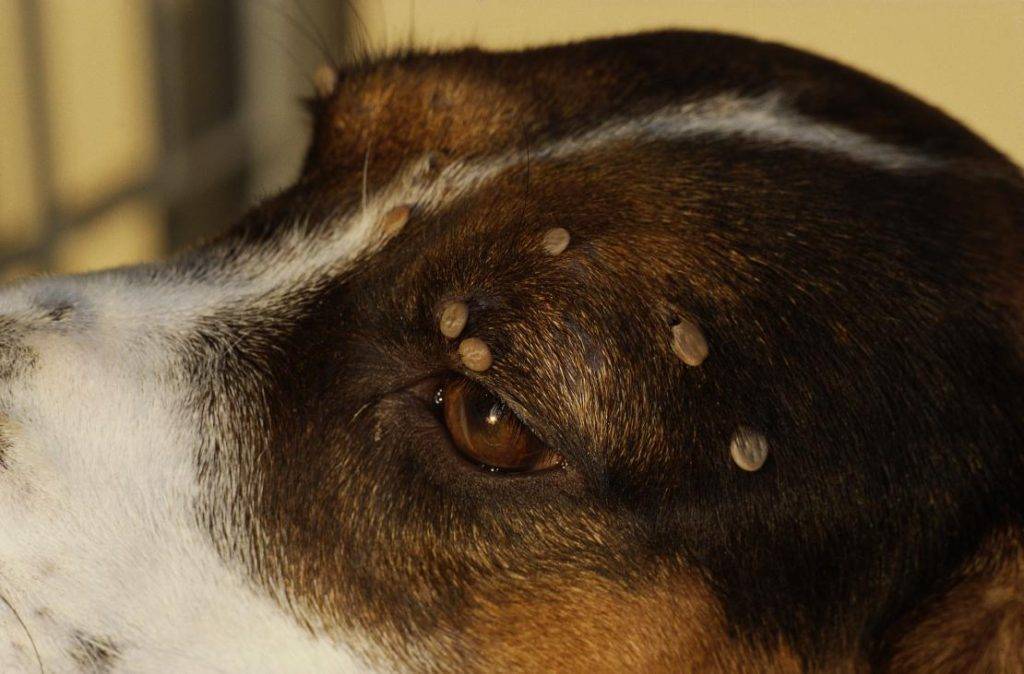
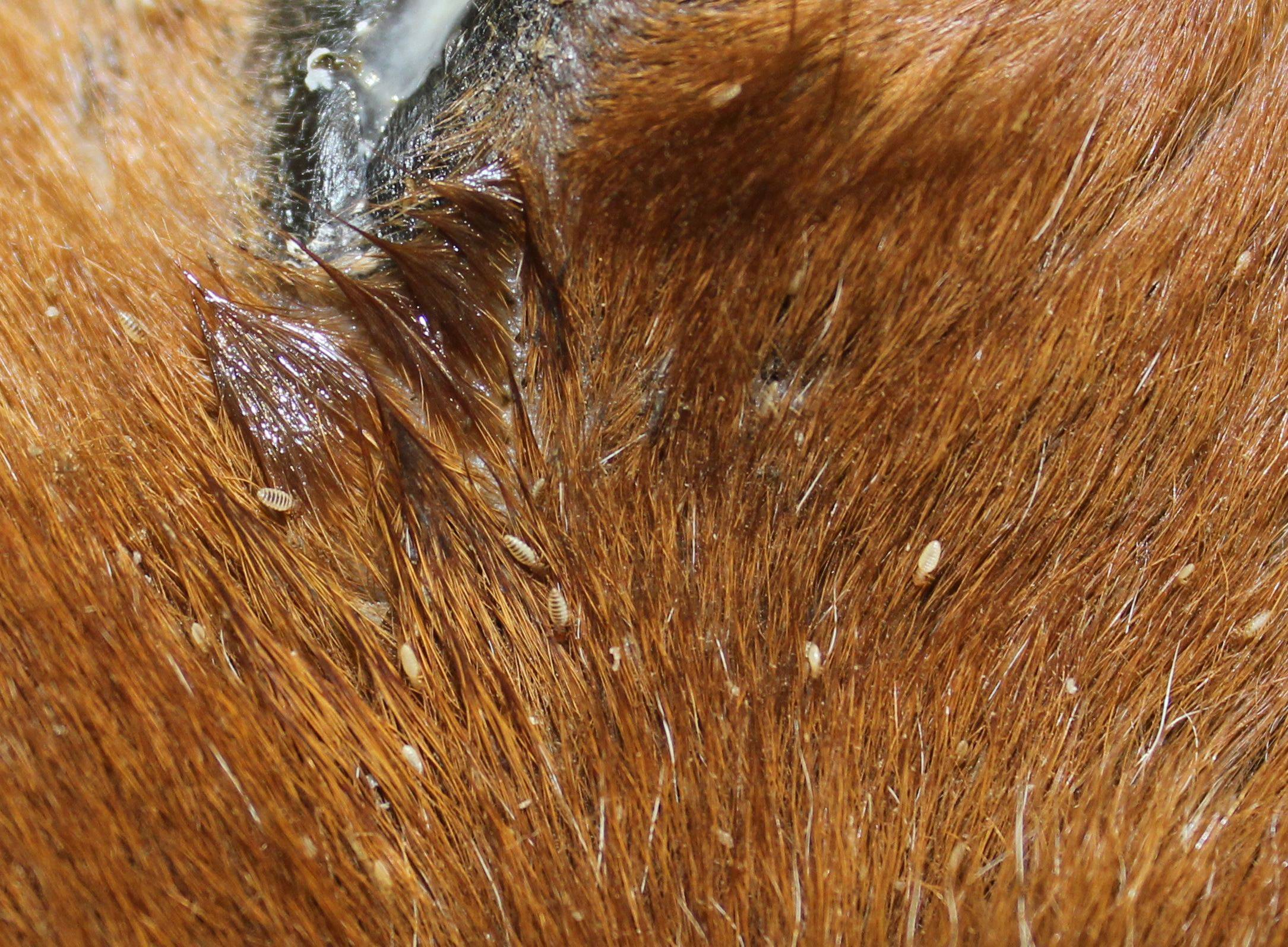
Какие блохи кусают людей
Для блох, независимо от вида, человек – не приоритетный хозяин. Тело собачьих, кошачьих и других видов блох (в том числе и человеческой) приспособлено для комфортного обитания в шерсти (или в перьях) животных. Поэтому в квартире в первую очередь от этих паразитов страдают домашние питомцы.
Но при этом блохи – не приверженцы строгой диеты, для них не принципиально, чьей кровью питаться. Если человека укусила блоха, значит, просто тот попался первым на пути. Хозяева кошек или собак чаще других обнаруживают на ногах следы от укусов, хотя иногда паразиты появляются даже там, где животных нет.
По виду укусы кошачьих блох не отличить от укусов собачьих, крысиных или человечьих. Симптомы у человека будут одни и те же. Разумеется, укусы домашних и постельных блох так же не отличаются от укусов земляных и подвальных блох. Последствия укуса будут зависеть не от вида блохи, а от того, инфицировано ли насекомое возбудителем заболеваний, а также от иммунитета человека. Исключение – песчаные блохи, которые используют кожные покровы человека для вывода потомства.
Последствия укусов блох
Рост чувствительности организма к укусам блох называют сенсибилизацией. В зависимости от кратности предыдущих укусов, реакция у человека протекает по 5 этапам сенсибилизации
- Нет предыдущих контактов с блохами – реакция на укус не проявится
- Все последующие укусы блох вызывают отложенную или позднюю реакцию
- Увеличивается кратность укусов – появляются, как немедленные, так и поздние реакции
- Продолжаются укусы блох – уменьшается интенсивность поздней реакции и в итоге появляются только немедленные реакции
- При дальнейшем увеличении кратности укусов в организме достигается полная десенсибилизация, и человек приобретает иммунитет на укусы
В большинстве случаев укусы блох не приводят к серьезным последствиям. У взрослых, как правило, дело ограничивается неприятными ощущениями. Но у тех людей, которые склонны к аллергии на укусы насекомых, возможны следующие проявления:
- Отек
- Нестерпимый зуд
- Болезненное раздражение на коже
- Припухлость лица или губ
- Затрудненное дыхание
- Тошнота
Расчесывание укусов приводит к вторичным инфекциям, поэтому суть первой помощи сводится к тому, чтобы облегчить зуд. Вот неполный список средств лечения после нападения паразитов:
- Гидрокортизон
- Уксус
- Антигистаминные препараты
- Каламиновый лосьон
- Масло чайного дерева
Кроме того блохи, паразитировавшие на больных животных, переносят чуму, сыпной тиф и другие инфекционные заболевания. Если у человека появляется чрезмерное покраснение, выраженная боль вокруг укуса или набухание лимфоузлов, то это говорит о развитии инфекции. Такие симптомы требуют немедленного обращения за медицинской помощью.
Отдельного упоминания заслуживает обитатель тропических широт – песчаная блоха (Tunga penetrans). Это насекомое еще называют проницающая блоха или бразильская земляная блоха. Оплодотворенная самка песчаной блохи проникает в кожу человека (в основном на ногах) и на протяжении 5-7 дней готовится к отложению яиц, увеличиваясь в размерах. Это вызывает воспаления и язвы – симптомы саркопсиллеза или тунгиоза.
Дополнительных пояснений требуют и укусы утиных блох, потому что под этим названием подразумеваются разные существа. Блоха Ceratophyllus garei паразитирует на птицах, но укусить может и человека, и это чревато цератофиллезом – кожным заболеванием, которое сопровождается острым зудом и аллергической реакцией.
А, к примеру, в Швейцарии утиными блохами называют Cercariae – червеобразных паразитов уток, которые обитают в пресноводных водоемах. В действительности это вовсе не блохи, но для желающих искупаться в Женевском озере представляют проблему. В воде личинки паразитов вместо утки ошибочно проникают в кожу человека и погибают там. Организм пострадавшего отвечает на вторжение аллергической реакцией в виде кожной сыпи – так называемый «дерматит пловцов», который сильно чешется и исчезает через 10-20 дней.
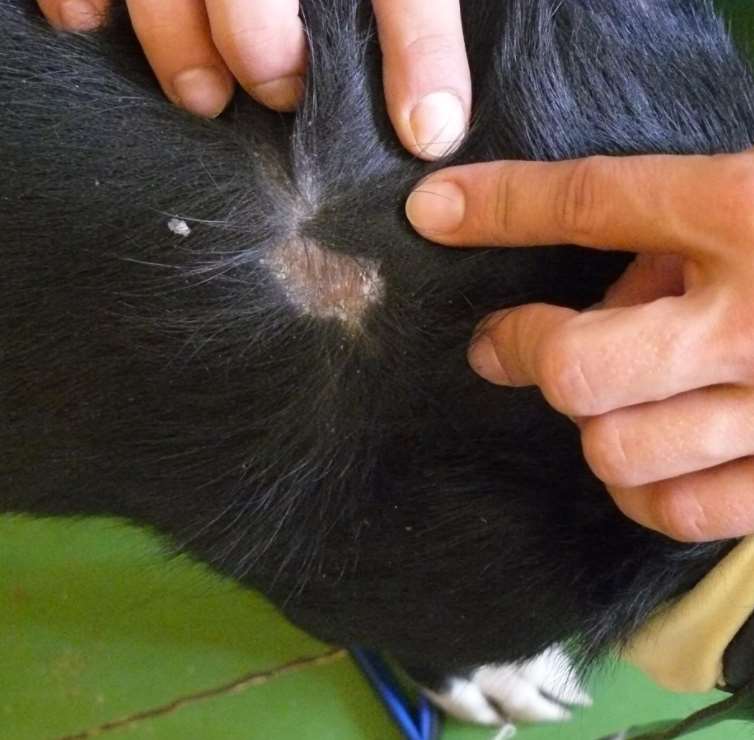
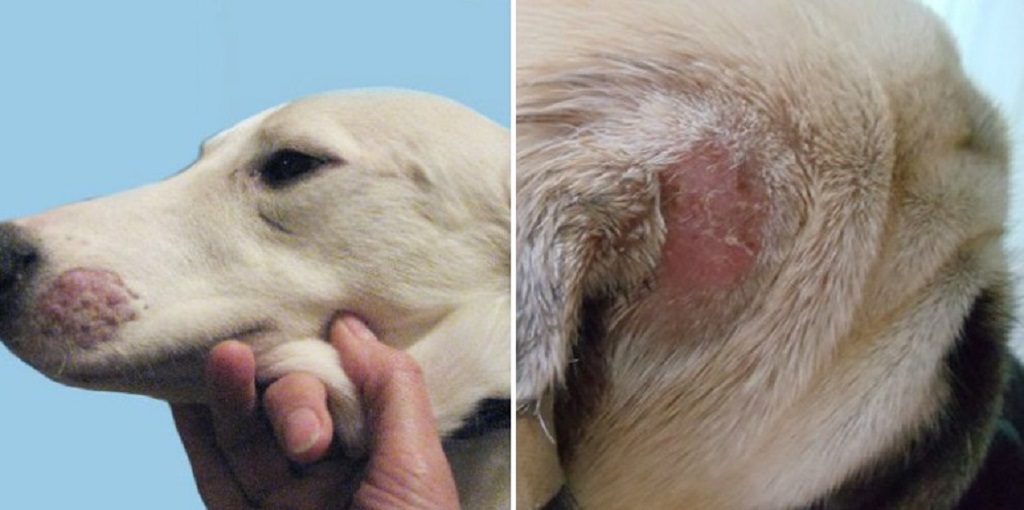
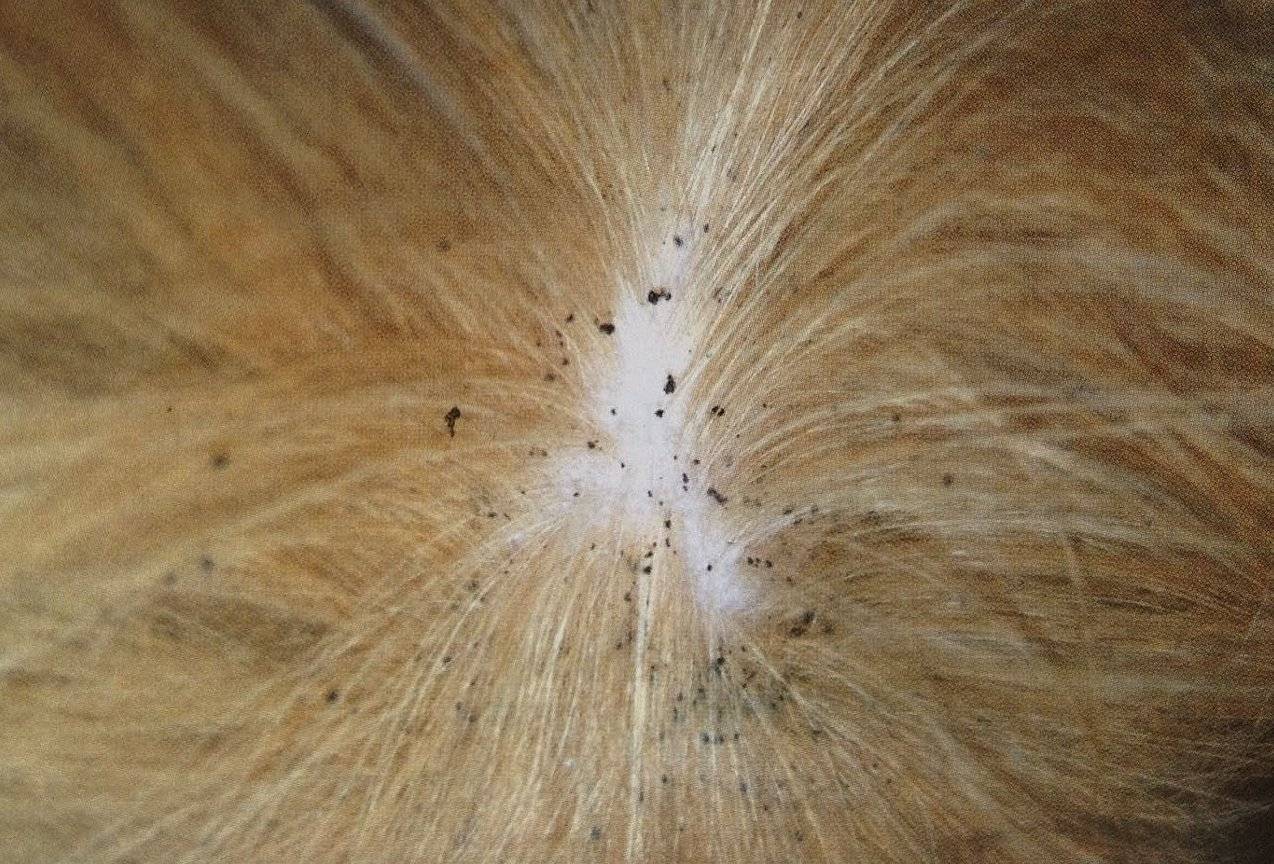
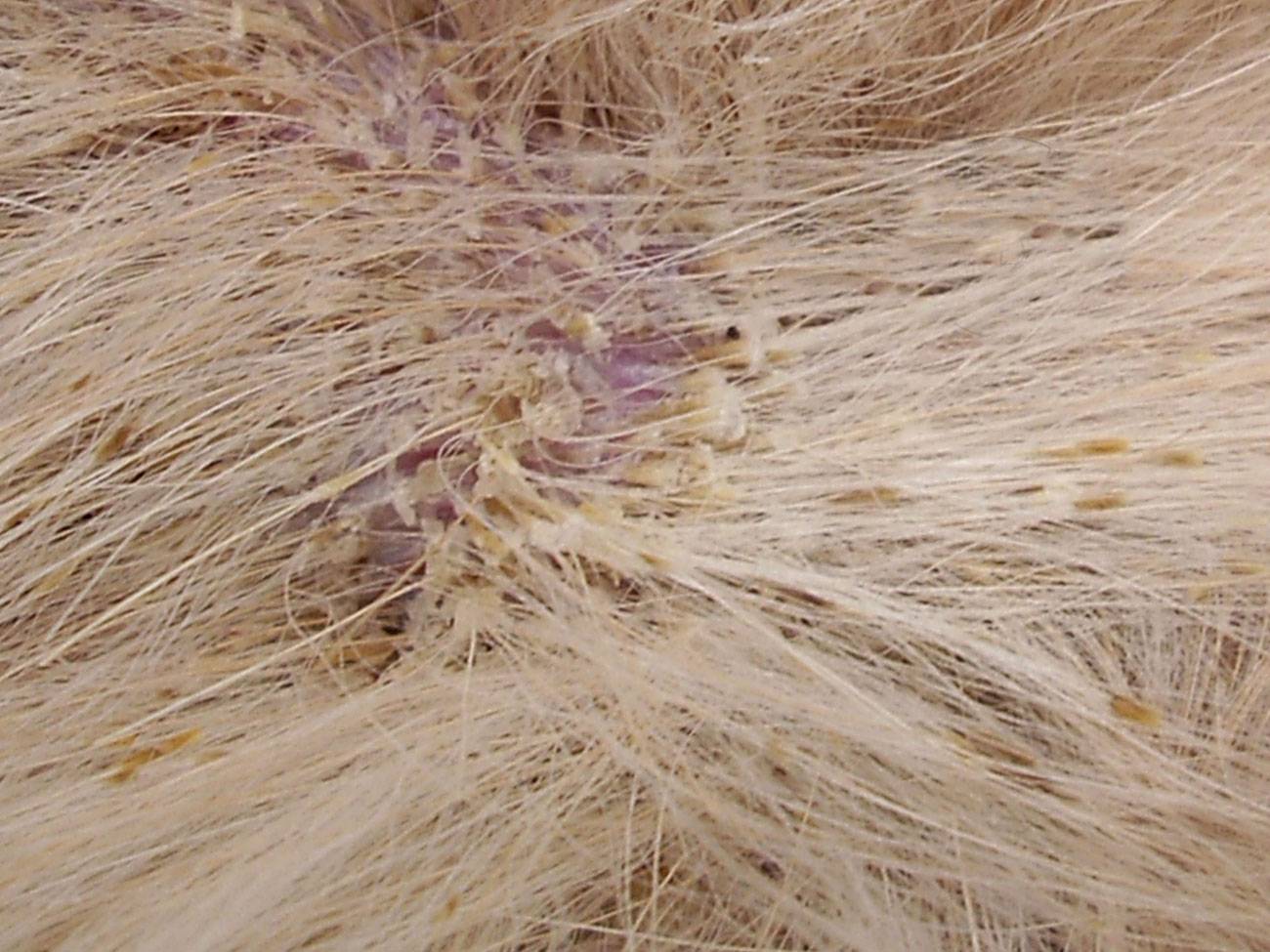
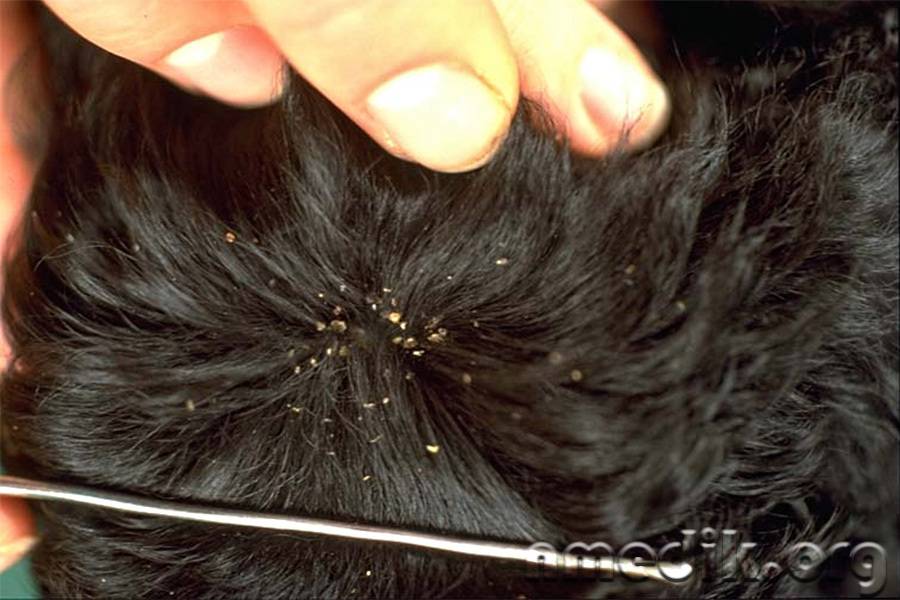
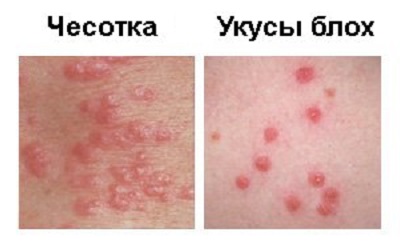
Симптомы чесотки
Основным симптомом чесотки является зуд, который усиливается в вечернее и ночное время. Характерно, что зуд начинается непосредственно после внедрения клеща в кожу, где он «прокладывает»
чесоточные ходы (сначала- небольшие розовые узелки на поверхности кожи, затем на их месте появляются извилистые сероватые линии с мелкими пузырьками на конце).
Поначалу зуд носит местный характер, но постепенно усиливается, распространяется по телу и особенно ожесточается, когда больной ложится в постель.
Клещ обычно внедряется в те участки тела, где кожа нежная и тонкая, — в межпальцевые промежутки на кистях рук, локтевые сгибы, складки возле подмышек. Иногда чесоточные ходы можно
наблюдать в области ягодиц, на внутренней поверхности бедер, на животе.
Следует отметить, что высыпания у грудных детей часто захватывают такие участки кожного покрова,
которые исключительно редко поражаются у взрослых: лицо и голова, подошвы и ладони.
Причем иногда явления чесотки на лице и голове «замаскированы» картиной острой мокнущей экземы,
торпидной к терапии. У детей первых месяцев жизни чесотка вначале нередко может производить впечатление детской крапивницы, так как на коже спины, ягодиц и лица имеется большое количество расчесанных и покрытых кровянистыми корочками волдырей. У детей чесотка может осложняться тяжелой пиодермией и сепсисом, вплоть до смерти.
Часто задаваемые вопросы
Для чего при пиодермии назначают антибиотики для приёма внутрь?
При тяжелом течении пиодермии, наличии сопутствующей патологии, поддерживающей нагноение и/или риске осложнений, угрожающих жизни пациента, врач может принять решение о назначении системной антибактериальной терапии.
Можно ли мочить кожу при пиодермии?
В зависимости от вида пиодермии рекомендации по водным процедурам будут различаться. Но нужно помнить, что мытьё кожи может спровоцировать распространение высыпаний на другие участки.
Почему у некоторых людей часто возникают пиодермии?
Причины возникновения пиодермии могут быть связаны с:
- Профессиональной деятельностью человека: ношение специальной защитной униформы и обуви приводит к нарушению воздухообмена, избыточному потоотделению и мацерации кожи.
- Несоблюдением правил личной гигиены и наоборот, активным очищающим уходом, ведущим к повреждению защитных свойств кожи.
- Тяжелой сопутствующей патологией, например, некомпенсированным сахарным диабетом, нарушениями иммунной системы.
Мошкова Елена Михайловна
Врач-дерматовенеролог, заведующая КДО по оказанию платных услуг СПб ГБУЗ «Городской кожно-венерологический диспансер» г.Санкт-Петербург
Читать по теме
Гидраденит: лечение, мази, кремы, средства
Симптомы, причины возникновения и лечение гидраденита — воспалительного заболевания волосяных фолликулов с образованием глубоких болезненных узлов.
Импетиго
Импетиго — распространенная кожная инфекция. Почему она возникает, и как правильно ее лечить?
Карбункул: лечение, мази, кремы, средства
Карбункул: причины появления, симптомы, способы лечения. Антисептические препараты Бетадин для лечения карбункула.
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр – 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
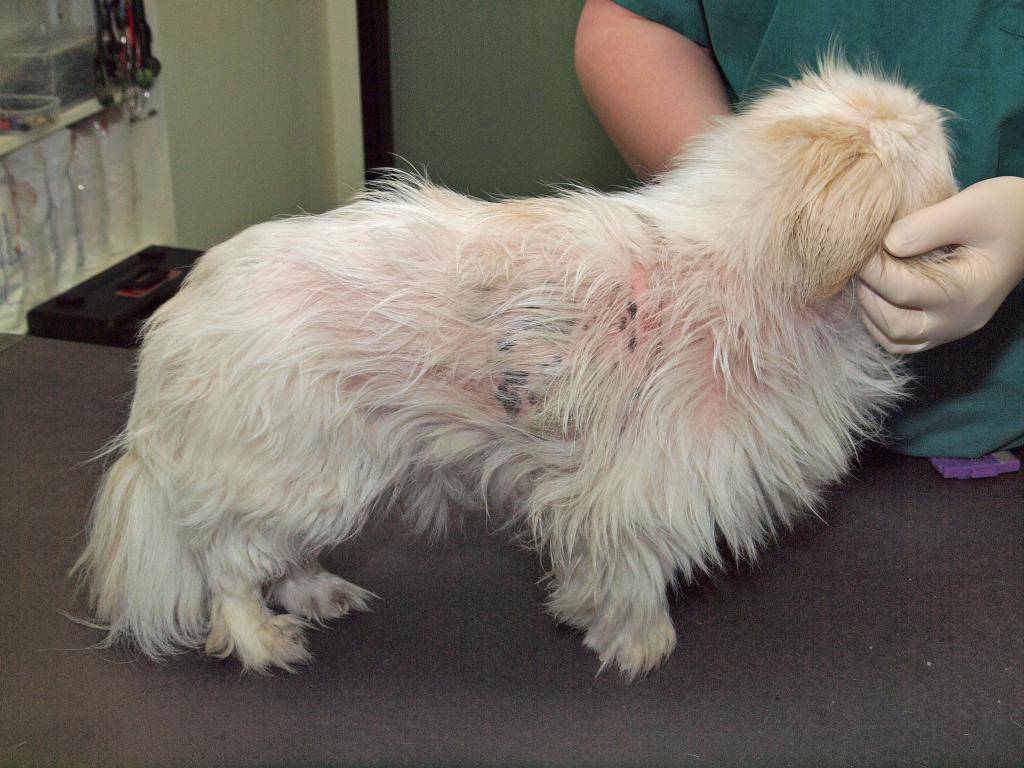
Патофизиология.
В развитие ПНО могут включать такие факторы как дерматит, вызванный аллергической реакцией на блох, атопический дерматит, кормовая аллергия, клеточный иммунодефицит и недостаточность щитовидной железы. Предполагается, что ПНО может носить наследственный характер. Иногда болезнь может проявляться при невыясненной природе происхождения.
Наиболее часто изолированная бактериальная культура при ПНО – Staphylococcus intermedius. Данная микрофлора может присутствовать как единичный патогенный микробный организм или в комбинации с другими бактериями, включая B-гемолитический стрептококк, Proteus mirabilis или группу Corynebacterium.
Как лечить токсоплазмоз: препараты и народные методы
Медикаментозная терапия необходима при любой форме заболевания. Если форма острая необходимо незамедлительное лечение под руководством специалиста. Отталкиваясь от результатов исследований, опытный врач составит схему лечения, подберет действенный и безопасный препарат.
Если произошло инфицирование беременной, во втором триместре для лечения применяются сильные антибиотики, что наносит ущерб здоровью будущего малыша. Раньше этого срока лечение не применяется.
Как вылечить токсоплазмоз?
Для лечения токсоплазмоза используются следующие лекарственные средства:
- Ровамицин макролиды.
- Циклоферон иммуномодуляторы.
- Тимоген гормональные.
Очень популярно лечение народными средствами. Но следует помнить, что самолечение может сыграть злую шутку и ухудшить состояние больного. Использовать народные рецепты следует одновременно с медикаментами и только с согласия доктора.
Народные лекарства от токсоплазмоза
№1
5 зубчиков чеснока растолочь и всыпать в стакан молока. Поставить на слабый огонь и варить 15минут. Пить в течение суток, маленькими глотками. Длительность лечения 10 дней. Через время можно повторить.
№2
Сырые тыквенные семечки смолоть, как можно мельче. 1 ч.л. полученного порошка добавить в 200 мл молока и выпить натощак.
Классификация
Помимо обычной формы заболевания, выделяются еще атипичная форма и псевдочасотка.
Разновидности чесотки:
- Типичная форма. Все проявления обычные, зуд сильный, присутствует сыпь, чесоточные ходы.
- Чесотка без ходов. Развивается при паразитировании личинок на поверхности кожи до вылупления взрослых особей. Образовываются папулы и везикулы на коже. Длится 2-3 недели.
- Узелковая форма. Аллергия проявляется в виде гладких чешущихся узелков красноватого цвета. Выявляется при длительном течении болезни, повторном заражении, или уже после проведенного лечения.
- Дискретная форма. Клещи активно не размножаются, причины неизвестны. Зуд и воспалительные процессы отсутствуют, отмечаются отдельные участки обитания клещей.
- Зерновая форма. Возбудитель – пузатый клещ, паразитирует на насекомых. Контакт с соломой или зерном приводит к высыпаниям на шее, спине, руках. После курса лечения сыпь держится еще несколько недель.
- Псевдочасотка. От чесоточных клещей, обитающих на коже животных. Они не образовывают ходы, вызывают зуд и воспаление. Другим людям не передается от человека. Излечивается сама, т. к. такие клещи не могут выживать на коже человека.
- Норвежская форма. Редко встречается у детей, ей подвержены больные с ВИЧ, онкологией и другими состояниями иммунодефицита. Чесоточные ходы крупные, клещей очень много, воспаление сильное, образовываются папулы и коросты на коже.
Диагноз ставится на основе жалоб пациента, характера высыпаний, наличия чесоточных ходов и обнаружения самих клещей при осмотре под микроскопом.

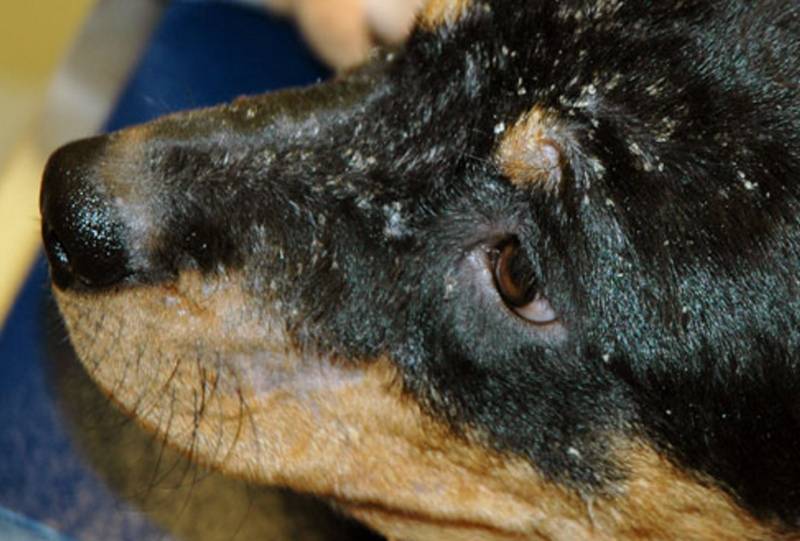
Как диагностируется грибковая инфекция кожи?
Диагностика микотической инфекции у детей проходит следующим образом:
Сбор анамнеза. На этом этапе врач выясняет, есть ли еще у кого-то в семье подобные высыпания, есть ли домашние животные, посещает ли ребенок спортивные секции, бассейны, дошкольные учреждения и т.д.
Осмотр кожи с помощью лампы Вуда. Золотисто-желтое свечение чешуек определяется при разноцветном лишае, ярко-зеленое при микроспории.
Соскоб волос, чешуек эпидермиса, роговых масс с ногтевого ложа с последующей микроскопией материала. Это позволяет обнаружить мицелий, споры и подтвердить грибковую инфекцию у детей.
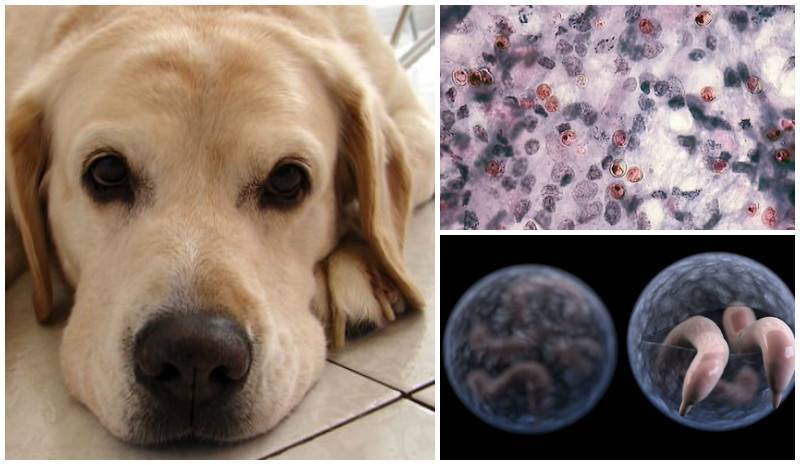
Бывает ли эхинококк у детей? Каковы признаки, диагностика и лечение эхинококкоза в детском возрасте?
пробы МантупневмониилямблиозаскаридозтоксокарозПризнаки и симптомы эхинококкоза у детей:
- плохой аппетит, как результат потеря массы тела;
- слабость, отставание в учебе, нарушение концентрации внимания;
- субъективный признак: скрип зубами во сне;
- беспокойство, раздражительность, психическое возбуждение у ребенка без причин;
- часто выявляют и другие виды глистов (острицы, лямблии, аскариды);
- боли в животе, чаще в правом подреберье, тошнота, рвота, нарушение стула (понос или запор);
- желтушность кожных покровов, возможны разнообразные высыпания;
- сухой кашель, чаще по ночам;
- одышка, боли в грудной клетке – при эхинококкозе легких;
- сильные головные боли (при локализации кисты в головном мозгу);
- повышение количества эозинофилов в общем анализе крови и уровня иммуноглобулина Е в крови;
- при разрыве кист общее состояние резко ухудшается, повышается температура тела, появляется резкая одышка, слабость, возможно кровохарканье, в тяжелых случаях при альвеококкозе печени развивается печеночная недостаточность.
Принципы диагностики эхинококкоза у детей такие же, как и у взрослых:
- анализ крови на антитела к эхинококку;
- УЗИ брюшной полости и почек;
- рентгенограмма органов грудной клетки;
- компьютерная томография печени, головного мозга и других органов, в зависимости от клиники заболевания;
- клинические анализы крови и мочи, печеночные пробы, биохимия крови и так далее.
Лечение эхинококкоза в детском возрасте
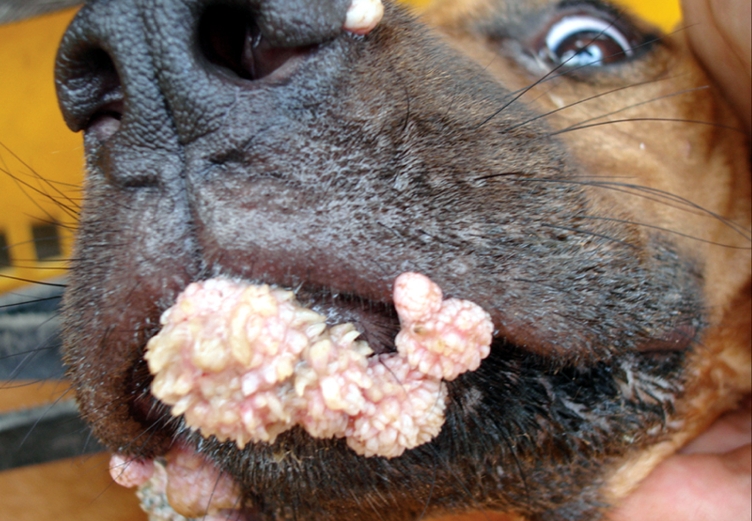
Внутренние паразиты
Преобладают во внутренних органах животного и крови. Из наиболее распространённых болезней, вызванных присутствием внутренних паразитов, выделяют:
- Лейшманиоз – протозойное заболевание у собаки, вызванное простейшими организмами из класса жгутиковых. Паразит воздействует на внутренние органы животного. Преобладает в Средней Азии и Закавказье. Может передаваться от питомца к хозяину и наоборот.
Заражение начинается при контакте с больным животным или при укусе москитами, которые инвазированы лейшманиями. В природе лейшманиоз распространяют грызуны, например, краснохвостые песчанки и суслики. Инкубационный период заболевания у собак длится от двух дней до двух месяцев. Признаки заболевания острым лейшманиозом следующие:
— вялое состояние животного;
— высокая температура;
— потеря аппетита;
— обильное выпадение волос;
— появляются пролежни.
Язвы, образующиеся во время болезни, возникают на голове, на морде (носу), ушах. Также возможно появление на холке и корне хвоста. Продолжительность заболевания – несколько недель. В основном, острый лейшманиоз преобладает в летнее время, в месяцы наивысшей активности москитов.
Диагностировать заболевание возможно только после исследования соскобов кожных покровов. Поэтому при первых признаках лейшманиоза животное нужно незамедлительно показать ветеринарному врачу, который пропишет курс лекарственных препаратов. В качестве профилактических мер используют различные аэрозоли и эмульсии, проводят мероприятия по уничтожению заражённых грызунов и кровососущих насекомых. - Аскаридоз – относится к группе нематод, болезней вызванных гельминтами. Питомец заражается из-за несоблюдения гигиенических норм содержания. Собака, съедая заражённый корм, заносит в организм яйца паразитов, в результате личинки попадают в различные органы животного. Признаки больной собаки:
— тусклая шерсть;
— жидкий стул;
— тошнота и рвота;
— сниженный аппетит;
— непроходимость кишечника.
Больное животное необходимо показать специалисту, который пропишет курс дегельминтизации. Антигельминтные средства в сочетании со слабительными помогают избавиться от гельминтов механическим путём. Некоторые растительные препараты также можно использовать как антигельминтные средства, например, тыквенные семена, экстракт корней папоротника. Эффект от дегельминтизации будет только в том случае, когда цестода выйдет из организма животного вместе с головкой. В противном случае, избавиться от паразитов не получится.
В качестве профилактики хозяину необходимо чаще проводить замену подстилки у собаки, содержать в чистоте место пребывания питомца и соблюдать гигиенические нормы.

Симптомы
Симптомы полинейропатии зависят от ее причины и особенностей поражения волокон. К наиболее распространенным признакам патологии относят:
- снижение чувствительности стоп и ладоней, приводящая к субъективному ощущению надетых носков или перчаток;
- боли в пораженных конечностях (острые или тупые, кратковременные или тянущие, обычно усиливаются в покое и в ночное время);
- судороги и подергивания мышечных волокон;
- болезненность при прикосновении к коже или нажатии на пораженную конечность;
- снижение рефлексов;
- повышенную потливость конечностей;
- трофические нарушения: отеки, изменения цвета кожи и ее сухость, трофические язвы;
- слабость мышц рук и ног, мелкий тремор;
- парестезии: патологические ощущения ползанья мурашек, жжения, похолодания;
- атрофия мускулатуры;
- синдром беспокойных ног.
Алкогольная полинейропатия
Эта форма заболевания поражает чаще всего нижние конечности. Она развивается при длительном бесконтрольном употреблении спиртных напитках и проявляет себя, в первую очередь, жжением и ощущением покалывания в ногах. При дальнейшем развитии патологии пациент начинает ощущать онемение и судороги в мышцах, которые развиваются за счет сопутствующей нехватки витаминов группы В.
Диабетическая полинейропатия
Повышенный уровень сахара становится причиной поражения нервов стоп (дистальный вариант) и верхней части ног (проксимальный вариант). В первом случае человек ощущает характерный комплекс симптомов:
- онемение и снижение болевой чувствительности;
- периодические жгучие боли;
- мышечную слабость;
- снижение рефлексов;
- нарушение координации движений, проявляющееся шаткостью походки.
Сочетание полинейропатии с поражением мелких сосудов ведет к появлению трофических язв в нижней части голени. Проксимальный вариант поражения характеризуется резкими болями в ягодице и верхней части бедра, а также постепенной атрофией мышц в этой области.