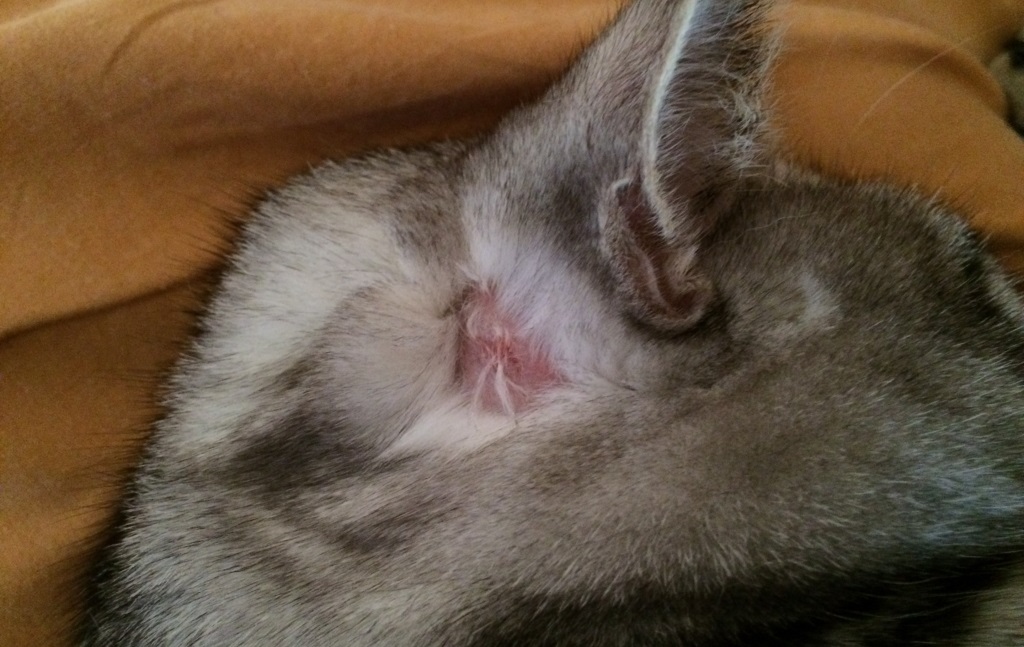
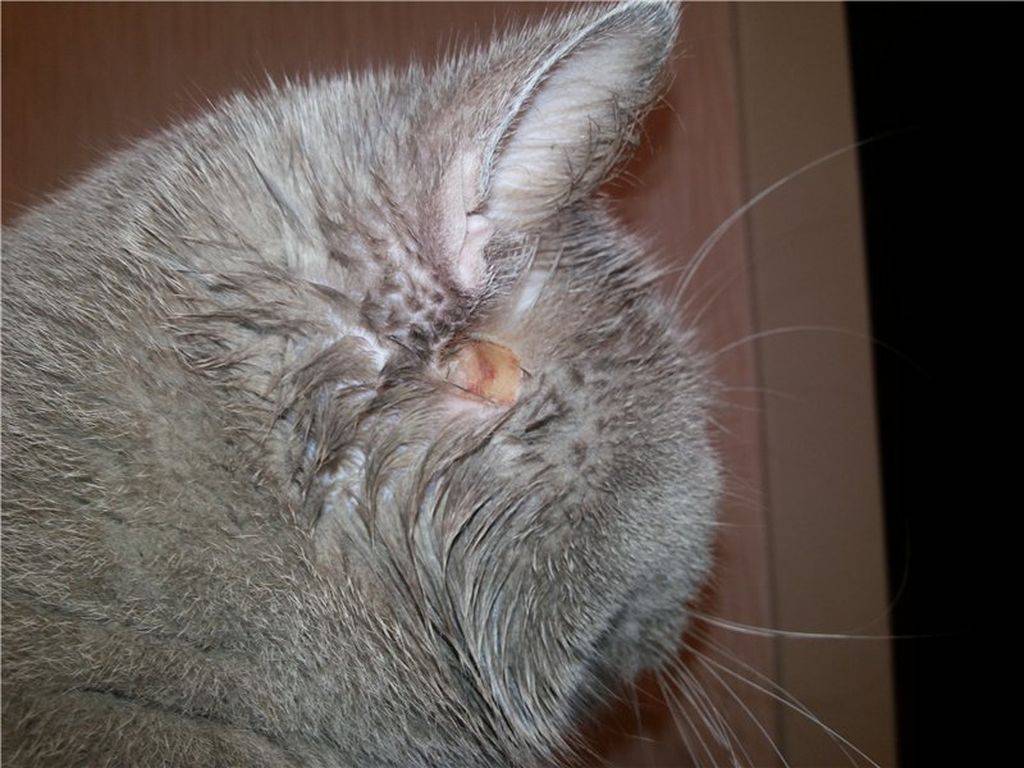
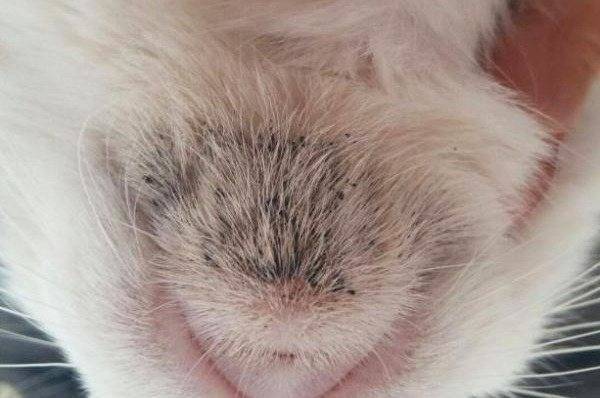
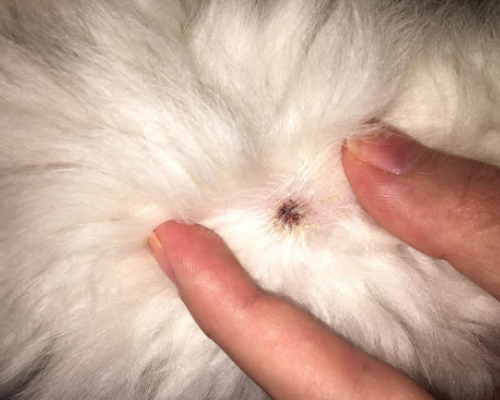
Что такое болезнь Грейвса?
Это аутоиммунное заболевание, впервые описанное ирландским врачом Робертом Джеймсом Грейвом. При аутоиммунном заболевании щитовидной железы иммунная система, обычно защищающая организм и помогающая бороться с болезнью, вырабатывает антитела, «атакующие» ткани щитовидной железы.
Эти антитела «ведут себя» как тиреотропный гормон (ТТГ), и в результате щитовидная железа вырабатывает слишком много гормона. Болезнь Грейвса может начаться в любом возрасте у обоих полов, но чаще встречается у женщин в возрасте от 20 до 50 лет, у которых часто есть семейная история заболеваний щитовидной железы.
Причины появления вульвита и его проявления
Главная причина формирования воспаления — усиленное размножение патогенных микроорганизмов. Это происходит, когда плохо соблюдается личная гигиена или же напротив, подмывания происходят чересчур часто. При гормональных изменениях (беременности, климаксе, подростковом возрасте) также может возникнуть вульвит
К половым органам следует относиться с осторожностью: не носить тесную одежду, не травмировать их при подмывании, во время полового акта не проявлять агрессивных действий
Какие причины могут вызвать заболевание:
- нарушения в работе эндокринной системы;
- гельминтоз, дисбактериоз;
- микротравмы вульвы;
- использование некачественных тампонов;
- детские запущенный инфекции;
- псориаз;
- продолжительное лечение препаратами, которые оказывают влияние на гормональный фон;
- чересчур обильные слизистые выделения;
- нарушения в работе эндокринной системы.
К сожалению, даже ношение гигиенических прокладок может спровоцировать аллергическую реакцию, на фоне которой развивается вульвит. В случае нарушения работы эндокринной системы яичники начинают функционировать недостаточно. То же самое касается сахарного диабета. Когда не хватает в организме минералов, витаминов нарушается метаболизм и как следствие появляется вульвит. Антибактериальная терапия, к сожалению, не способствует повышению иммунитета и в итоге нарушается микрофлора влагалища.
Диета при коронавирусе
Питание при коронавирусе у взрослых основывается на медицинской диете №2. Что она в себя включает? Каши, нежирное мясо птицы (без кожи, сухожилий и тому подобного), рыбу. Помимо этого — молочную продукцию (творог и кефир), большое количество овощей. Такое питание врачи назначают в разгар болезни.
Основной смысл диеты — снизить нагрузку на пищеварительную систему.Все блюда измельчены и термически обработаны, никаких острых специй и соусов, а также тяжелых блюд. Это помогает нормализовать работу желудочно-кишечного тракта, если нарушены функции желудочной и кишечной секреции.
Если у вас есть сопутствующие заболевания и они обостряются, будьте осторожны. Дать правильные рекомендации относительно рациона и сроков следования диете может только врач. Назначение данного типа питания невозможно, если у вас есть следующие диагнозы:
- камни в желчном пузыре;
- гепатит;
- панкреатит;
- холецистит.
Не занимайтесь самолечением дома и самоназначением лечебной диеты! Обязательно перед этим проконсультируйтесь со своим врачом, чтобы подобрать оптимальный рацион. Только специалист поможет вам выбрать правильную калорийность блюд, исходя из состояния вашего организма, образа жизни, потребности в энергии и других факторов.
Диета при коронавирусе
В питании при коронавирусе и пневмонии у взрослых должно соблюдаться соотношение белков, жиров и углеводов, а также баланс между пищей растительного и животное происхождения.
Основные правила:
- суточная калорийность — от 2400 до 2800 Ккал;
- количество выпитой воды — не менее 1,5 л;
- блюда должны быть термически обработаны — варите, тушите, запекайте в духовке, делайте на пару;
- питайтесь дробно (4-5 раз в день) и небольшими порциями.
Не употребляйте слишком горячую и твердую пищу.
Из выпечки допускаются хлеб из пшеничной муки, овсяное печенье и галеты.
Употребляйте нежирные кисломолочные продукты без добавления сахара, сливочное масло тоже можно. Молоко должно быть в составе блюд (к примеру, омлет или какао).
Если любите яйца, то лучше варите их всмятку или делайте омлет, добавляйте в другие блюда.
Овощи полезны, но их следует приготовить — овощное пюре и котлеты, рагу, запеканки. Не злоупотребляйте зеленым горошком, капустой и свежей зеленью.
Питание больных коронавирусом должно включать в себя каши, но здесь тоже есть ограничения. Нельзя гречку, перловку, пшенку. Употребляйте в пищу протертые, разваренные и вязкие каши — манку, овсянку, рисовую.
Макаронные изделия можно из привычной нам муки высшего сорта, но варить их необходимо дольше. Выбирайте макароны маленького размера — отдавайте предпочтение вермишели или маленьким ракушкам.
Чаще добавляйте в рацион супы из круп и овощные супы-пюре, можно борщ.Используйте как основу вторичный мясной или рыбный бульон. Избегайте окрошку, фасоль и горох, а также острые супы — солянку и харчо.
Диета при коронавирусе
Правильное питание при коронавирусе не предусматривает ограничений по птице и рыбе, только выбирайте нежные сорта
Обращайте внимание на способ готовки — тушите, запекайте, делайте котлеты на пару и лучше не обжаривайте. Если делаете это, то не используйте панировку, чтобы корочка не усугубила воспаление
Используйте кляр из яиц.
Добавляйте в рацион мягкие спелые фрукты и ягоды. Остальные употребляйте только в виде пюре, соков и варенья без сахара.
В качестве сладкого используйте зефир, мед, пастилу, джем и варенье.
Из напитков отдавайте предпочтение воде. Также можно компоты, морсы, слабый чай (с молоком и без), какао.
Первая помощь
В любом случае если кошка укусила или поцарапала, нужно сразу обработать рану. Это снизит риск возникновения осложнений.
- Промойте место укуса или царапины водой с мылом, лучше хозяйственным. Будет щипать, но зато смоется слюна кота с возможными бактериями.
- Обработайте рану перекисью водорода 3% или раствором хлоргексидина 0,05% .
- Продезинфицируйте края ранки йодом, зелёнкой или спиртом. Старайтесь не попасть в саму рану, иначе может случиться ожог.
- Наложите на обработанное место марлевую повязку.
Через некоторое время, когда кровь полностью остановится и ранка подсохнет, можно сделать повязку с антибактериальной мазью. Так заживление будет проходить быстрее, и снизится риск повторного травмирования раны. Эффективными считаются:
- Мирамистин. Предотвращает возникновение воспаления и нагноение раны.
- Спасатель. Бальзам обезболивает и ускоряет рубцевание раны.
- Солкосерил. Хорошо заживляет царапины и препятствует возникновению шрамов, однако его можно наносить только на подсохшую ранку. Если есть признаки воспаления и нагноения, использовать нельзя.
- Левомеколь. Обычно используют, когда образовывается гной. Если травма произошла вдалеке от города, где нет возможности получить медицинскую помощь, а нагноение началось, можно использовать эту мазь.
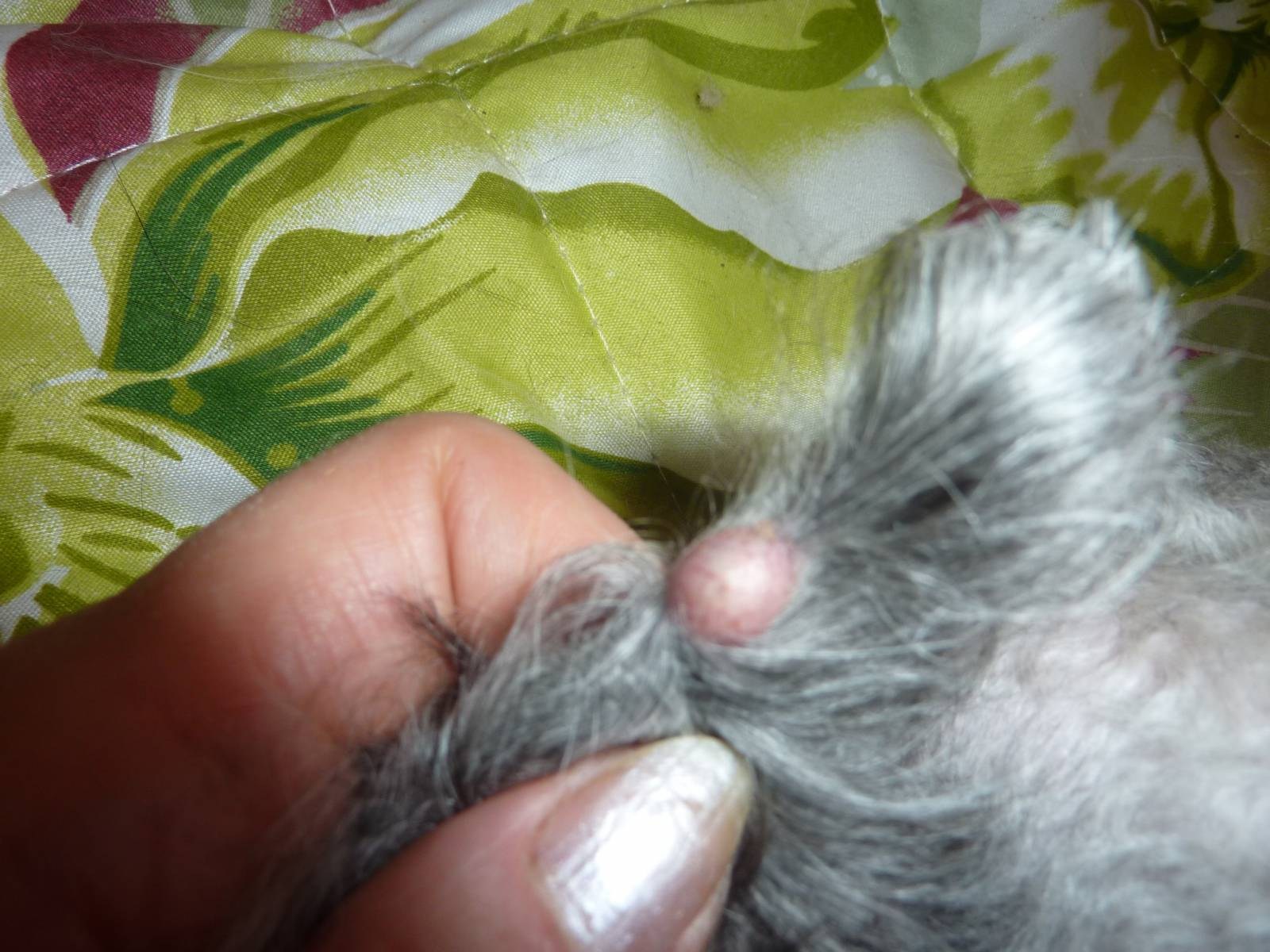
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Рожа
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Как лечить гипотиреоз?
Пациентам с гипотиреозом следует ежедневно принимать таблетку, содержащую гормон щитовидной железы, для возмещения дефицита гормона в организме. Синтетический Т4 или левотироксин точно такой же и работает так же, как Т4, произведенный организмом. Доза индивидуальна для каждого человека – может потребоваться некоторое время, чтобы найти нужную дозу.
Врач определит начальную дозу в зависимости от веса пациента, возраста и других условий. Через 6-8 недель потребуются анализы крови для корректировки необходимой дозы до тех пор, пока не будет достигнут нормальный уровень гормонов. Тестирование следует продолжать проводить каждые 6–12 месяцев. При гипотиреозе левотироксин обычно следует применять до конца жизни для обеспечения стабильного и нормального обмена веществ в организме.
Психогенная природа жжения и зуда
Термин «психосоматика» в наше время довольно распространен. Он определяется как появление телесных проявлений на основе психологических факторов.
Если в процессе обследования больного не удается найти объективных причин, вызывающих подобные впечатления, дело, наверняка, в психической сфере человека. А точнее, в ее негативных проявлениях.
Например, зудящие и жгучие ощущения в теле развиваются на фоне перенесенной стрессовой ситуации. Если она была однократной, то после ее устранения проходят и неприятные проявления.
Что касается хронического стресса, то данные симптомы могут сохраняться либо даже усиливаться. Это, в свою очередь, увеличивает нервное напряжение и усугубляет ситуацию. Получается замкнутый круг.
Появлению кожных парестезий при психологических расстройствах есть вполне доступное к пониманию объяснение. При негативных эмоциях в организме повышается выработка серотонина и дофамина. Именно эти нейромедиаторы и провоцируют возникновение зуда и жжения, как правило, без видимых кожных элементов. Но иногда возможно появление и сыпи, сухости и шелушения.
Лечение
Метод терапии зависит от причины, которая вызвала петехии:
- Если пациента укусило насекомое или у него имеется аллергическая реакция, назначают антигистаминные средства.
- Врач может посоветовать изменить рабочий график, обратиться к психологу, назначить антидепрессанты или успокоительные препараты при сильных стрессах, депрессиях.
- Препараты, способствующие рассасыванию крови. К таким средствам относится Траумель. Его наносят на области кровоизлияния или синяки.
- Нестероидные противовоспалительные средства при воспалительных реакциях и аллергиях. Можно применить Диклофенак, Индометациновую мазь.
- Гормональные противовоспалительные мази. Часто используется Адвантан, который устраняет действие иммунной системы в очаге воспаления. Он снижает зуд, жжение, сужает сосуды.
- Средства, которые нормализуют обмен веществ, способствуют поступлению витаминов в очаг поражения. Одним из таких средств является Радевит. В нем содержатся витамины A, E, D. Благодаря ему улучшается регенерация кожных покровов.
- Противокашлевые средства применяются при лечении респираторного тракта. Если сильный кашель вызывает образование точек от лопнувших сосудов на лице, его необходимо купировать.
- Если причиной стала гипоксия, врач посоветует продолжительные прогулки на свежем воздухе, а также посещение барокамеры.
- Мази с высоким уровнем защиты от ультрафиолетового излучения. Особенно они необходимы детям, так какая их кожа тонкая, быстро подвергается воздействию ультрафиолета.
- Препараты, снижающие артериальное и внутричерепное давление. Они должны приниматься постоянно, так как это состояние опасно для жизни и здоровья человека.
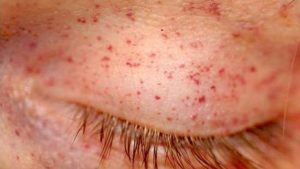 При наличии серьезных заболеваний, таких как почечная недостаточность, лейкоз, авитаминоз, необходимо комплексное лечение с помощью серьезных препаратов.
При наличии серьезных заболеваний, таких как почечная недостаточность, лейкоз, авитаминоз, необходимо комплексное лечение с помощью серьезных препаратов.
Лечение
Не следует пытаться самостоятельно определить причину появления сыпи, поскольку можно ошибиться. В случае необходимо обратиться за консультацией к дерматологу, педиатру или терапевту. При аллергии необходимо показаться аллергологу, иммунологу. При самостоятельном приеме антигистаминных препаратов, комплексное лечение отсутствует, поэтому в дальнейшем могут возникнуть острые аллергические реакции. Часто сыпь имеет неспецифичный вид, поэтому лечить ее должен квалифицированный специалист на основе диагностических исследований и результатов клинических анализов.
Записаться на прием
Если у Вас появились какая-либо сыпь, то можете записаться на прием к дерматовенерологу с целью подробной диагностики. Лечением в нашем медцентре занимаются опытные специалисты, врачи высшей категории, которые пользуются современными методами для предотвращения аллергических и хронических заболеваний. Запись доступна онлайн или по телефону.
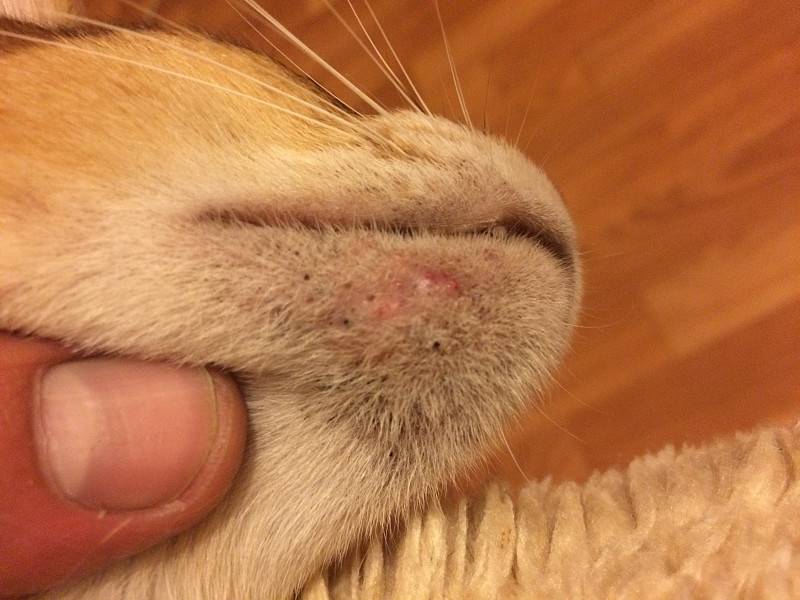
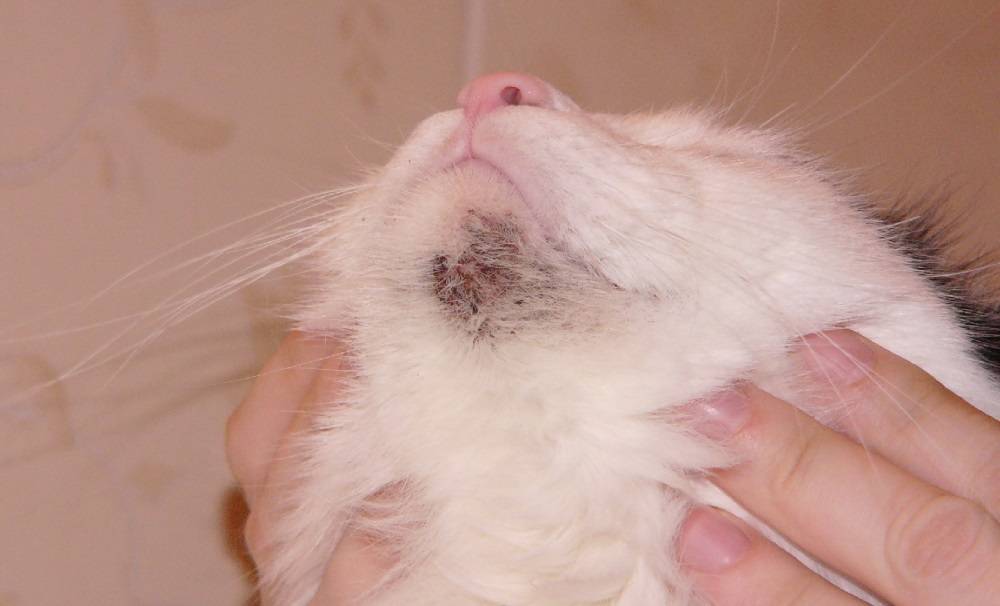
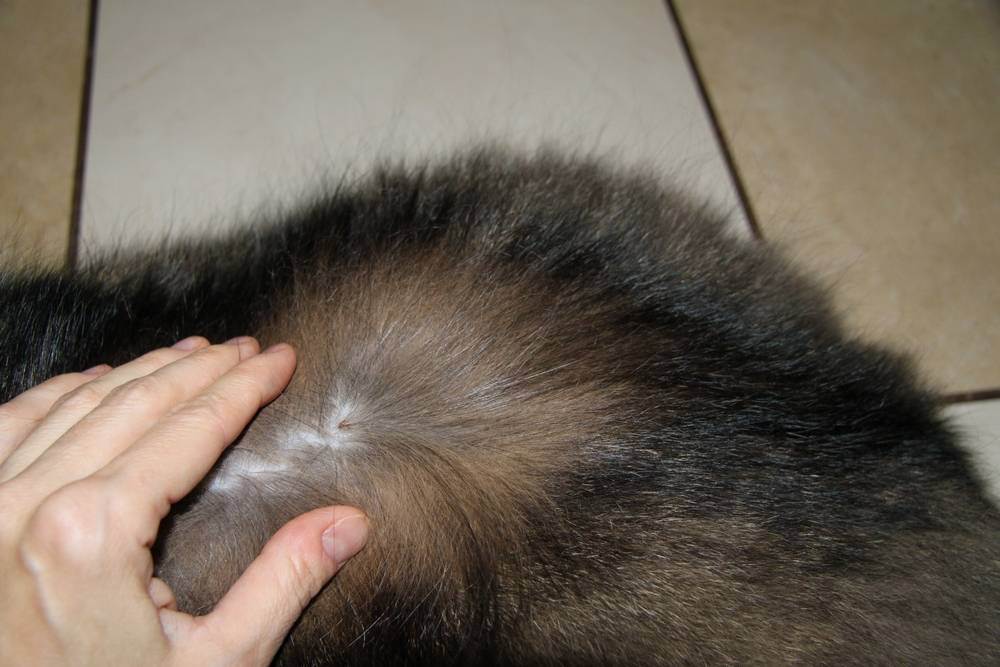
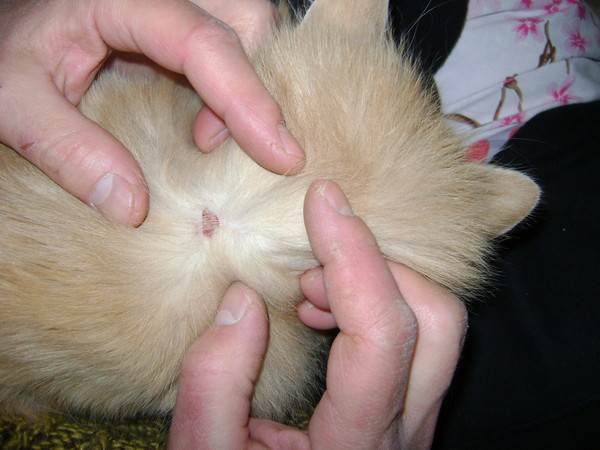
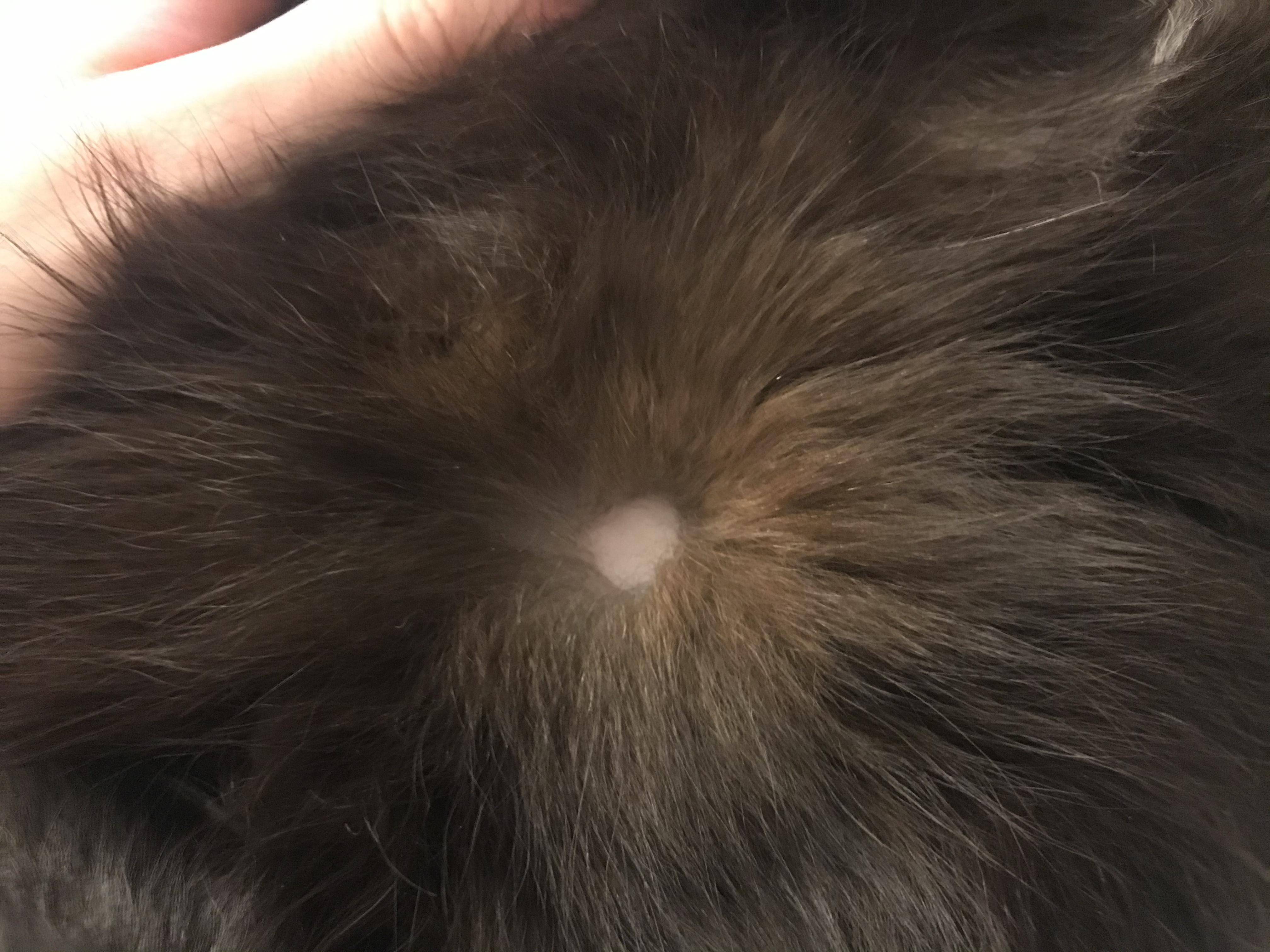
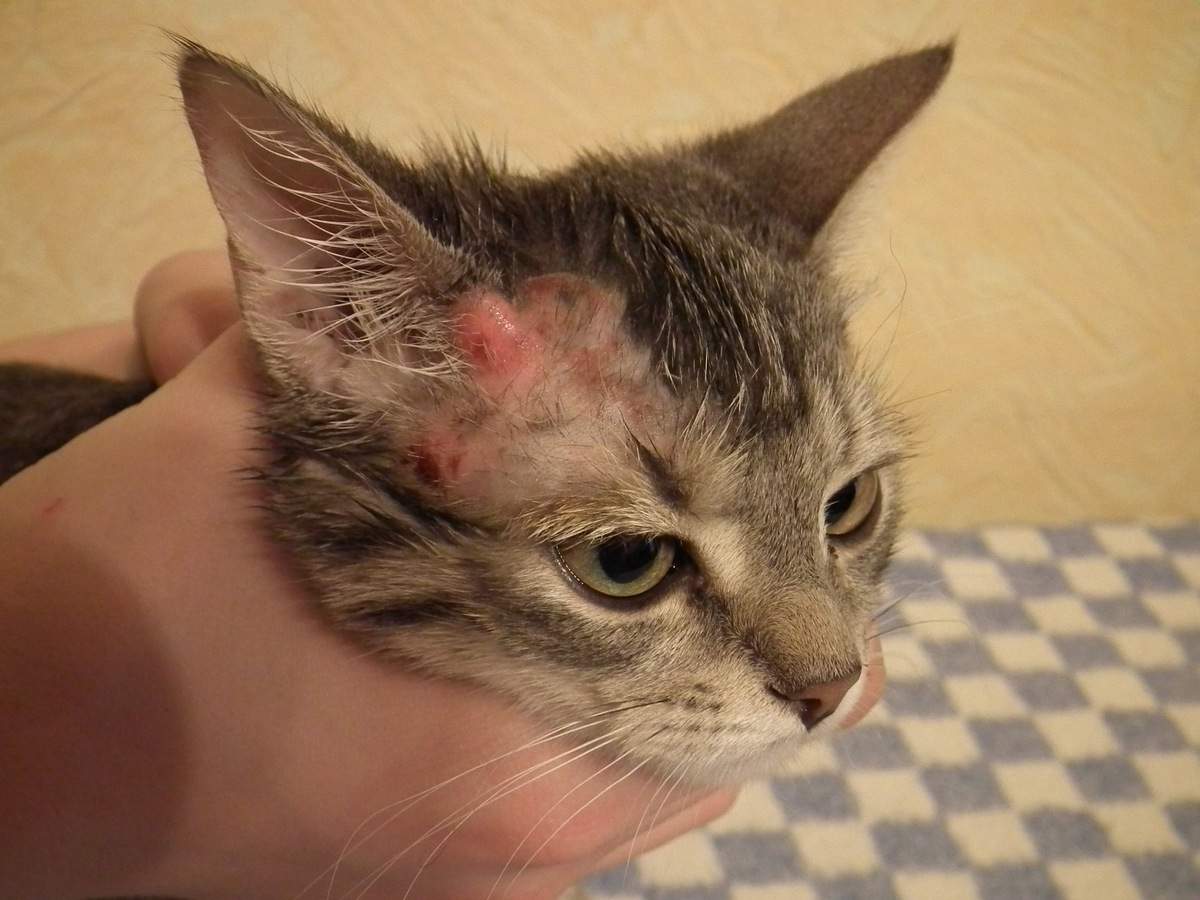
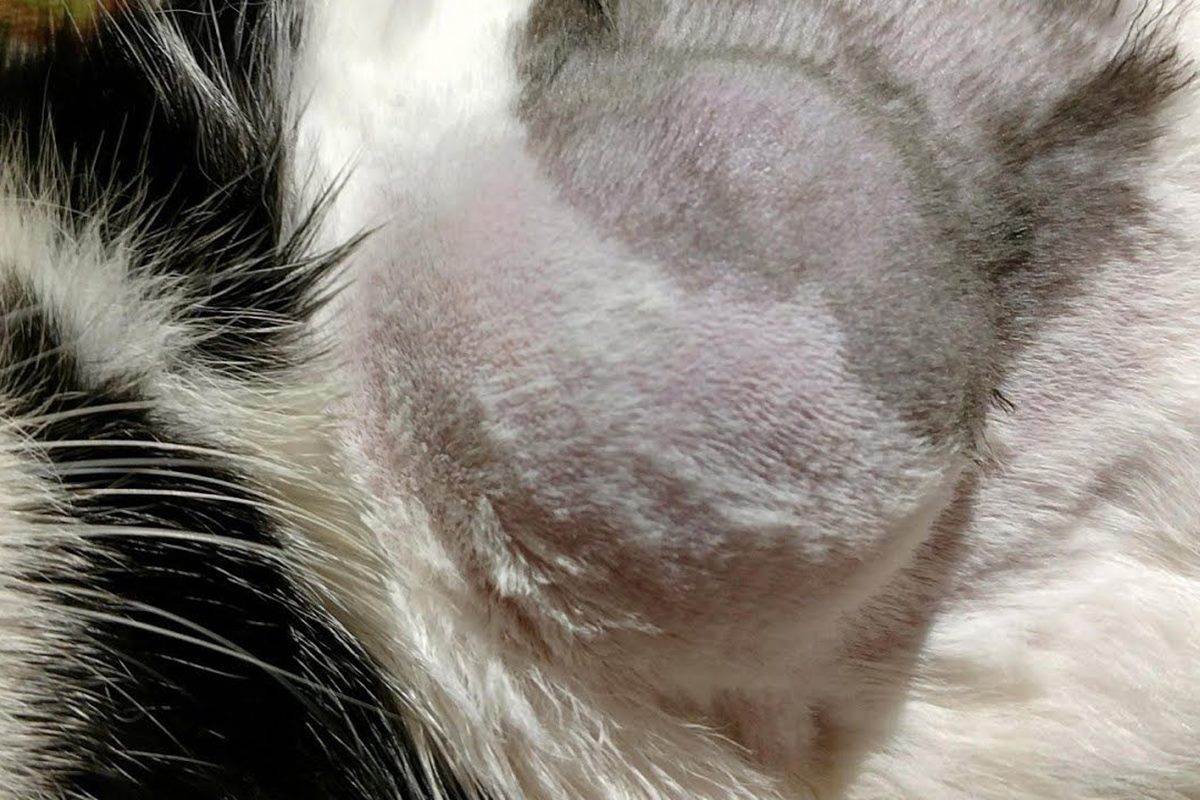
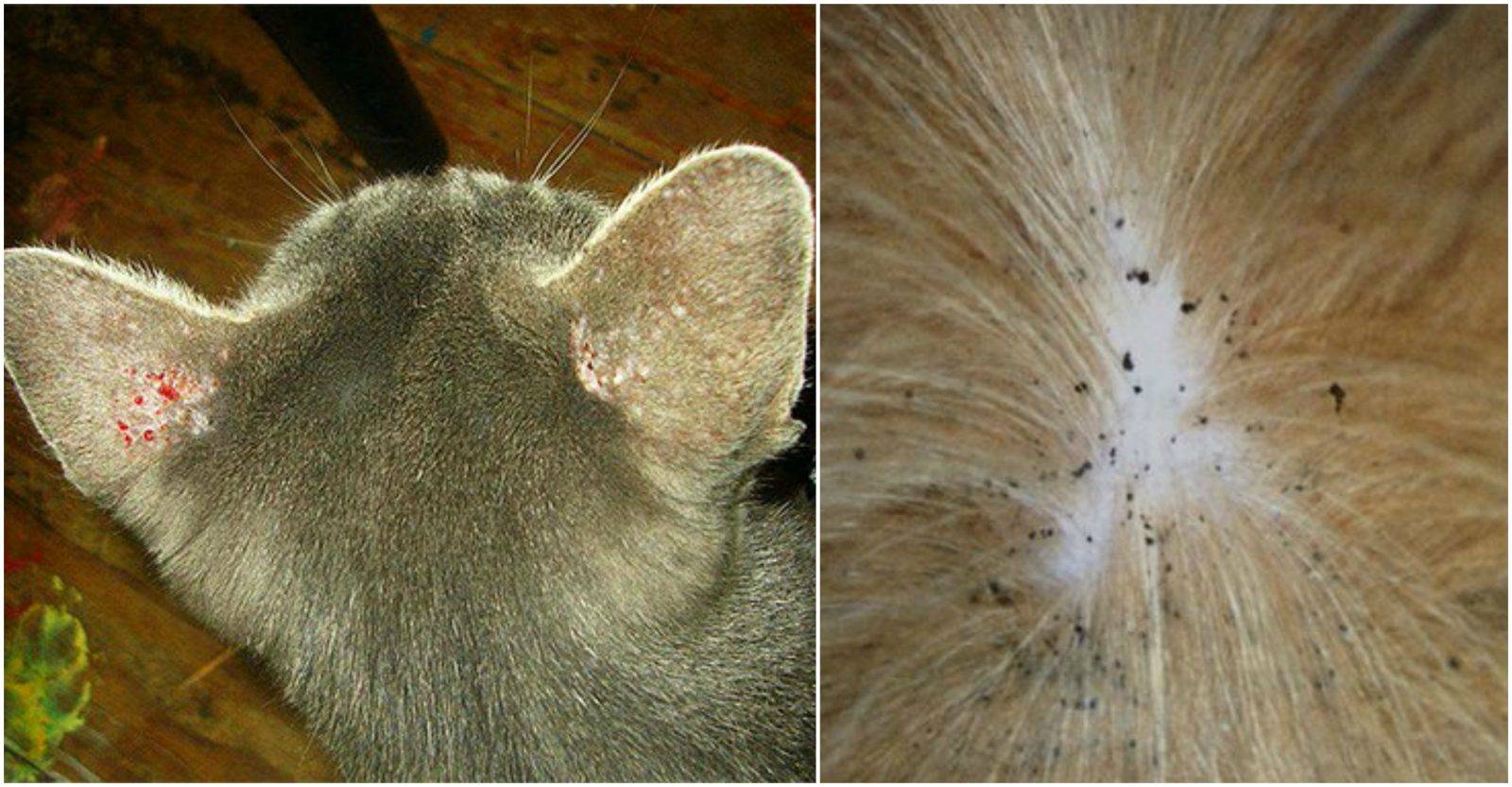
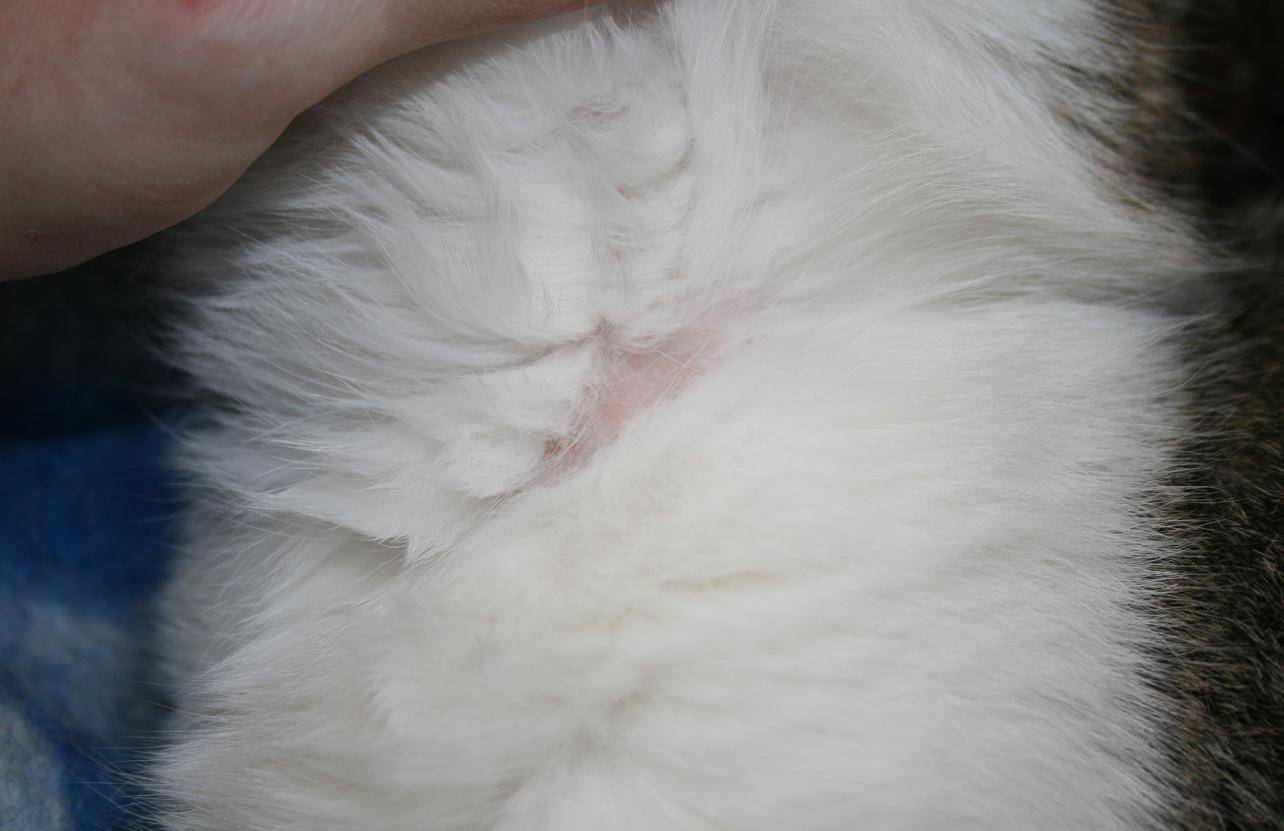
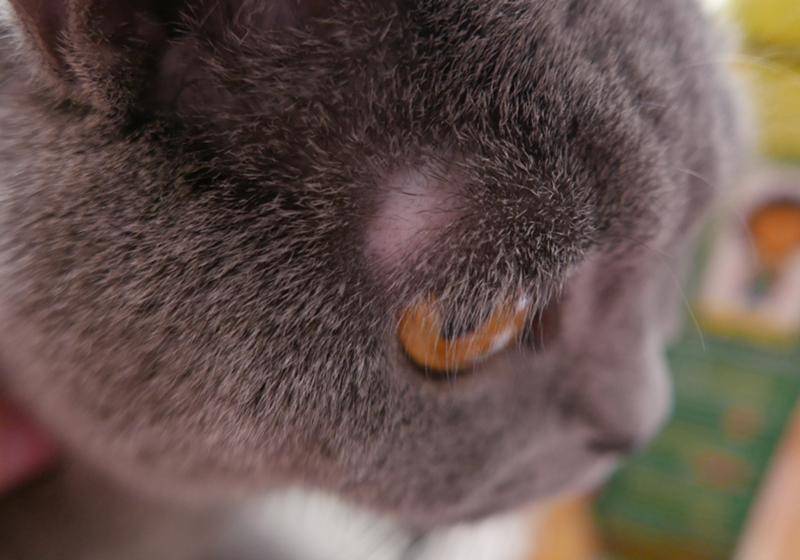
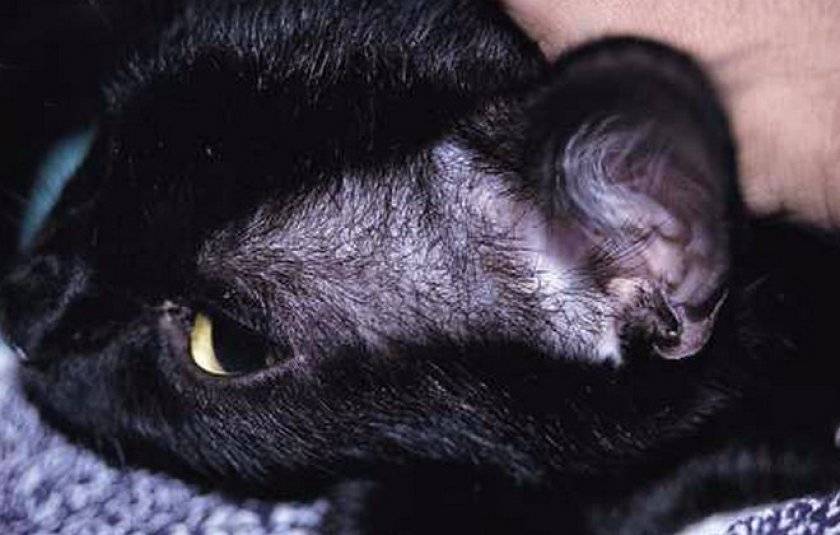
Характерные симптомы и их проявление
К понятию о лишае могут относиться различные дерматологические заболевания. Их проявление зависит от тяжести течения и типа возбудителя. Самые частые симптомы заболевания выглядят следующим образом:
- Небольшое повышение температуры тела.
- Ухудшение самочувствия.
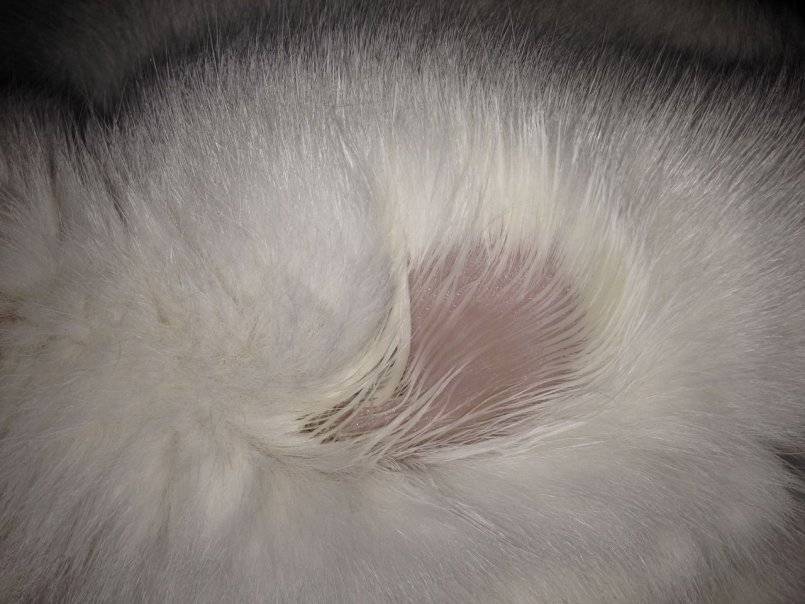
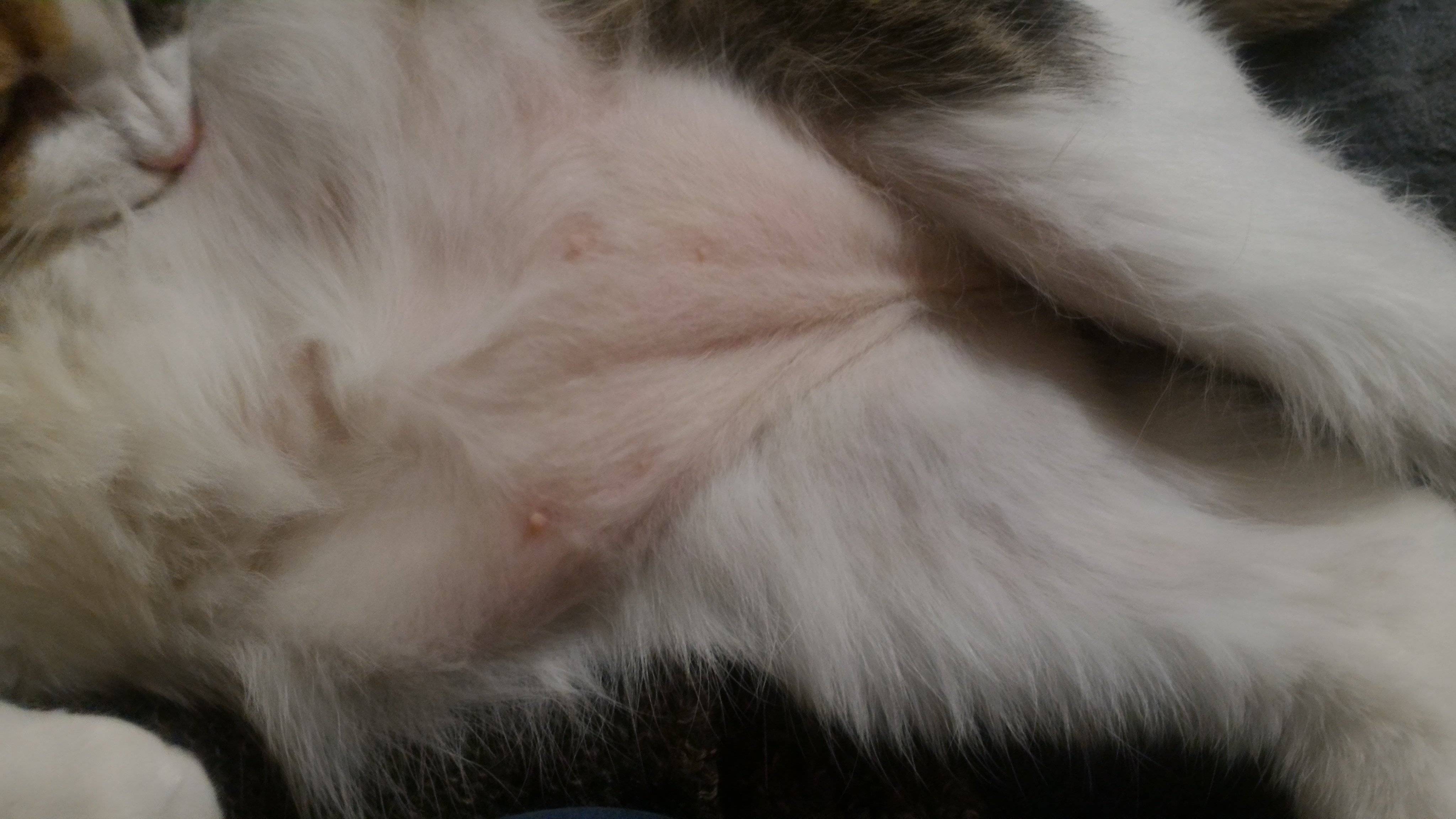
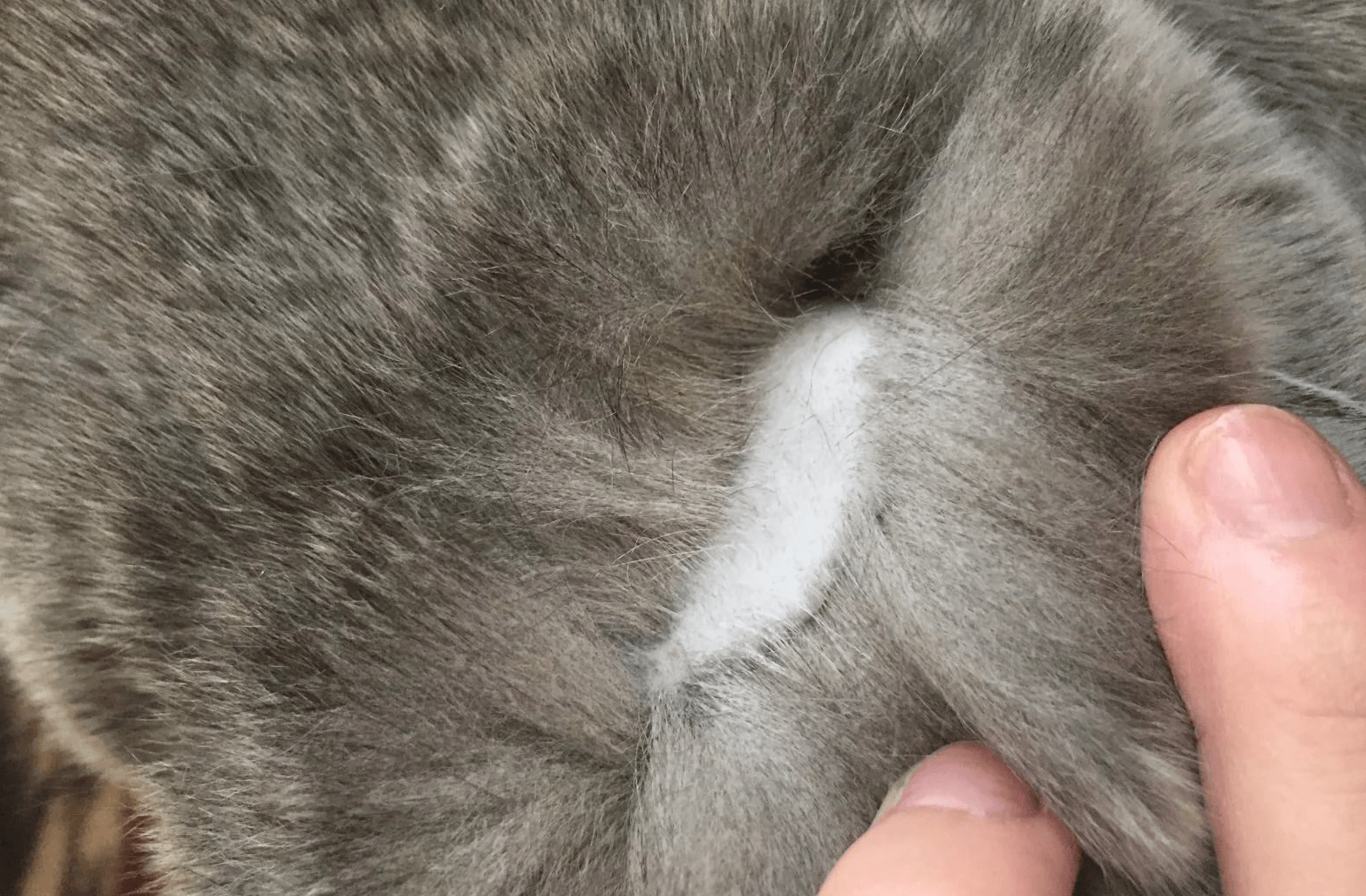
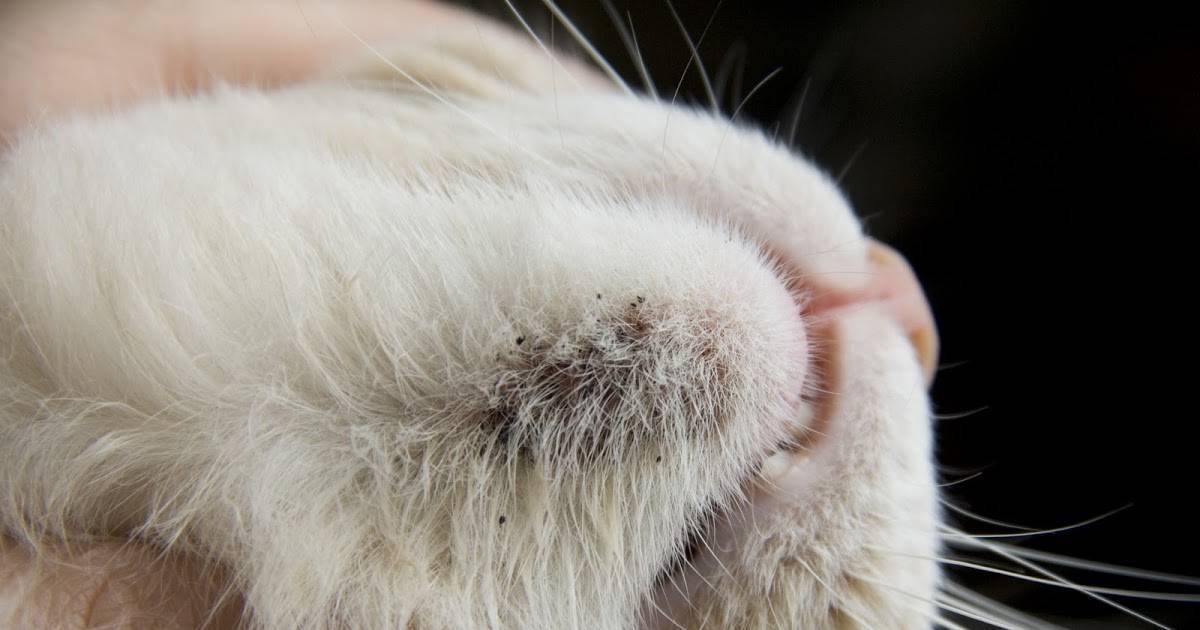
- Появление проплешин в голове, которые со временем могут начать увеличиваться в размерах.
- Появление сыпи красного или розового цвета. Часто наблюдается отечность в очагах поражения.
- Жжение и зуд.
- Высыпания с желто-коричневым оттенком.
- К пятнам становится больно прикасаться.
- На высыпаниях появляются чешуйки старой кожи или небольшие пузырьки.
Как проявляется аллергия на животных
Клиническая картина не всегда одинакова. Проявления могут отличаться в зависимости от того, с каким животным был контакт. В некоторых случаях симптоматика начинает проявляться и без непосредственного контакта с животным. Человеку достаточно несколько раз вдохнуть воздух, в котором витают микрочастицы шерсти или пыли. При длительном контакте с аллергеном могут возникать следующие проявления:
- крапивница (появление блуждающей сыпи или волдырей, которые сильно чешутся);
- бронхоспазм (затруднение дыхания, ощущение тяжести, сдавленности в грудной клетке);
- сухой кашель с присвистом, который усиливается в ночное время суток;
- одышка, отечность гортани;
Опасным проявлением аллергии является анафилактический шок. Оно может развиться сразу, при первом контакте с аллергеном, и прогрессировать молниеносно. Сначала появляется слабость, головокружение, головная боль и тошнота. К ним присоединяются кожные высыпания с зудом, частое сердцебиение. На следующем этапе человек теряет сознание, у него резко снижается артериальное давление. Наблюдается цианоз (посинение) губ и конечностей.
В зависимости от степени тяжести состояния предвестники могут продлиться от 10-15 минут до нескольких секунд. При легкой и средней форме человек имеет время, чтобы описать свои симптомы, позвонить в скорую. В тяжелых случаях анафилактический шок приводит к летальному исходу.
Важно! При подозрении даже на легкую форму анафилактического шока нужно вызвать скорую. Только врач сможет правильно оценить ситуацию и оказать необходимую помощь
Вероятность проявления аллергической реакции на шерсть животных высока в следующих случаях:
- нахождение в одном помещении с животным;
- непосредственный контакт с питомцем (игры, поглаживания);
- контакт с шерстью животного, оставшейся на коврах, мягкой мебели;
- контакт с посудой, игрушками, лотком животного во время кормления и уборки.
У взрослых и детей признаки заболевания схожи. Но самостоятельно невозможно поставить точный диагноз – для этого необходимо сдать соответствующие анализы и пробы на аллергены.
Также важно знать, что при подозрении на аллергию, возникшую из-за контакта с домашним животным, следует показать питомца ветеринару. Часто собаки или кошки являются носителями инфекционных заболеваний, которыми не болеют сами, но могут заразить своих хозяев
Еще одной причиной аллергии может быть заражение гельминтами. В этом случае причиной становится иммунный ответ организма на токсины, выделяемые глистами.
Последний вариант можно смело исключить лишь в том случае, если аллергическая реакция возникла почти сразу после контакта с животным и при условии, что ранее подобных контактов не было 2,3.
Классификация заболевания и симптомы
Существует типичная форма сыпи с присущими ей чесоточными ходами, а также апатичные формы. К последним относятся:
- Чесотка, у которой нет ходов
Появляется, если причиной заражения стали личинки. Больных мучает зуд из-за попадания паразитов в организм, но ходов нет потому, что личинки не способны прогрызть их. Однако чесотка это длится всего пару недель, до тех пор, пока насекомые не созреют и не вырастут. - Болезнь чистоплотных (инкогнито)
Отличается невнятной клинической картиной. Такая болезнь развивается у человека, который очень часто моется, тем самым смывая большую часть паразитов с тела. - Скабиозная лимфоплазия
Отличается тем, что около пораженных мест образуются небольшие плотные узлы багрового оттенка. Они сильно зудят. Узлы часто сливаются в бляшки, образуя сухую корочку. Сыпь остается на коже на протяжении 2-6 недель с момента появления чесотки. Это считается осложнением, поскольку больше всего от такого поражения страдает лимфоидная ткань. - Скабиозная эритродермия
Развивается у тех, кто заболел чесоткой, одновременно употребляя противоаллергические или гормональные препараты. Больные не страдают от зуда, следовательно, не чешут и не стирают кожу, оставляя большую часть паразитов невредимыми. Следовательно, их популяция увеличивается быстрее обычного, и клещи начинают распространяться даже в местах с повышенным количеством сальных желез. Ходов больше обычного. Кожа отличается сухостью, краснотой и уплотнениями около суставов. - Норвежская форма
Встречается очень редко. Она возникает на фоне подавления иммунитета, например, прием препаратов, усиливающих выработку гормонов, цитостатиков или при иммунодефиците. Болезнь схожа с эритродермией, однако количество паразитов в организме больше, чем при любой другой форме заболевания. На пораженных местах появляются толстые корки серого и бурого цвета (по 3 мм в толщину). Под ними обитают клещи. Поражается весь эпидермис, а также ногти. Болезнь становится системной – у человека повышается температура, а также увеличиваются лимфоузлы. - Детская
Особенность в том, что она распространяется по телу ребенка сильнее, чем по телу взрослого. У ребенка поражения найти даже на лице, голове, стопах и ладонях. У младенцев могут быть поражены ногти. На коже появляется очень много везикул и красных бугорков. - У пожилых людей
Чесотка пожилых людей характеризуется небольшим количеством симптомов. Чесоточных ходов меньше обычного, но вот количество расчесов и корочек очень большое.
Инкубационный период появляется или отсутствует в зависимости от того, подвергся ли человек заражению через личинку или через самку. В последнем случае инкубационного периода практически нет, симптомы проявляются сразу. Если личинка, с момента заражения до момента проявления первых симптомов пройдет 2 недели (это время нужно, чтобы личинка выросла).
Зуд – основной симптом, от которого страдают зараженные. Он указывает на деятельность паразита. Он может, как присутствовать только в отдельных участках кожи, так и распространятся по всему организму (кроме лица и мест на голове, покрытых волосами). Один из самых основных симптомов, указывающих, что человек заражен именно чесоткой – то, что зуд возникает преимущественно вечером и ночью.
При типичной чесотке также появляется чесоточный ход. Он представляет собой белую полосу, длиной от 5 до 7 мм. Чесоточных ход возвышается над эпидермисом. Чаще всего он образуется в следующих местах:
- складки между пальцами
- лучезапястный или локтевой сустав
- сгибательные поверхности
- передняя или боковые части живота
- подмышки
- в области груди (у представителей женского пола)
- возле гениталий (у представителей мужского пола)
При стандартном заболевании ходы не образуются в следующих местах:
- спина (верхняя часть)
- шея
- лицо
- волосяной покров головы
Причина в том, что в этих местах располагается самое большое количество сальных желез. Последние вырабатывают жир, который забивает ходы вентиляции, лишая паразитов доступа к кислороду.
Еще один симптом, когда на теле появляются небольшие плотные бугорки вокруг фолликул, так называемые папулы. Именно в них обитают личинки до момента созревания. Они предпочитают следующие места:
- передняя и боковые части туловища
- бедра
- ягодицы
Есть и другие проявления:
- Везикулы. Представляют собой пузырьки с прозрачным содержимым. Образуются на кистях, стопах и запястьях.
- Пустулы. То же, что и везикулы, но отличаются наличием гноя. Это указывает на заражение бактериями.
- Кровянистые корочки.
- Расчесы.
Все эти симптомы представляют собой побочную (аллергическую) реакцию на паразитов, продукты их жизнедеятельности, повреждения ткани и размножение там бактерий.
Диагностика
Для определения клинической картины нужно сделать следующее:
- детально объяснить врачу симптоматику. Например, зуд беспокоит только в определенное время
- сдать анализы
- осмотреть тело пациента
- определить источник заражения
- найти следы самого клеща или его личинок
Обычно болезнь определяют по следующим критериям:
- гнойные пузырьки
- сухая корочка
- краснота на ягодицах
- чесоточные ходы (важнейший критерий)
Чтобы определить чесоточный ход, поражение можно покрасить йодом, маслом, содержащим минералы или просто надавить на эпидермис предметным стеклом. Это позволит блокировать доступ крови к пораженному участку и четко увидеть пораженное место. Еще его можно обнаружить с помощью дерматоскопии (во время процедуры обнаруживается и сам клещ).
Клеща можно обнаружить с помощью молочной кислоты. Одну каплю (40%) нужно нанести на любое поражение и подождать 5 минут. После разрыхленную кожу можно соскоблить острой ложкой, пока не появится капиллярное кровотечение. Полученный эпидермис нужно нанести на предметное стекло и посмотреть на него под микроскопом. Метод позволит определить большинство паразитов и продуктов их активности.
Лечение стригущего лишая у человека
При лечении стригущего лишая у человека основу терапии составляет борьба с грибком, вызвавшим дерматомикоз. Терапия в домашних условиях сочетает местное лечение мазями от лишая — противогрибковыми кремами, спреями, шампунями с приемом противогрибковых препаратов внутрь.
Схема лечения назначается дерматологом, основные аспекты заключаются в следующем:
- Стригущий лишай гладкой кожи лучше поддается лечению Тербинафином и толнафтатом.
- Для обработки лишая по утрам обычно используют 5% раствор йода. А вечером, как правило, назначается серно-салициловая или серно-дягтерная мазь, также возможна обработка чистой салициловой кислотой 3%.
- Дерматолог может выписать рецепт на изготовление в рецептурном отделе аптеки молочка Видаля — спирт, камфора, салициловая кислота, лосьон с серой, борная кислота, глицерин. Или пасты Лассара — вазелин, крахмал, салициловая кислота, окись цинка.
- Для местного лечения врач может рекомендовать различные мази, крема, шампуни, содержащие Клотримазол, Кетоконазол, Микосептин, Тербинафин, Микоконазол. (Местные противогрибковые средства — крема, спреи, гели).
Для системного лечения при дерматомикозах используют Гризеофульвин, это природный антимикотик, который обладает узким спектром действия, а именно активен против грибов-дерматомицетов, Trichophyton, Microsporum, Epydermophyton, Achorionum.
- Лечение обязательно сопровождается приемом внутрь гризеофульвина. Его следует принимать в течение 15-25 дней, и 1 раз в неделю сдавать бактериоскопический соскоб на обнаружение грибка. Как только грибок не будет обнаружен, прием гризеофульвина продолжают через день, по той же дозе, что рассчитал врач, еще в течение 14 дней, чтобы не было рецидива заболевания.
- Если грибком поражены ступни, то их рекомендуется пройти курс лечения Кетоконазолом или Клотримазолом перорально, а наружно накладывать сульфид селена.
Для лечения хронического стригущего лишая кроме противогрибковых средств как местных, так и пероральных (Гризеофульвина), показана также витаминотерапия, иммуномодуляторы, препараты, укрепляющие сосуды и улучшающие микроциркуляцию.