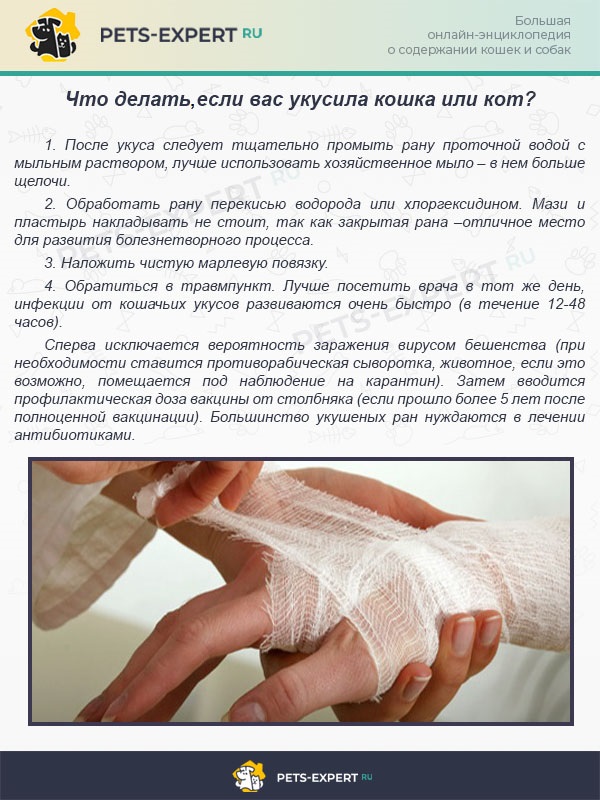
Опасность кошачьих укусов и царапин для человека
В природе существуют болезни, равноопасные для людей и животных. Они провоцируются разнообразными инфекциями и паразитами, которые приносят людям домашние кошки или бездомные дворовые животные. Любовь людей к домашним питомцам не становится преградой от заражений крови, столбняка, бешенства, лишая. В список тяжелотекущих болезней, которыми можно заразиться от их укусов и царапин, входят токсоплазмоз, сальманелоз, лямблиоз, круглые черви, чесотка, хламидиоз, фелиноз и др.
Когти домашних котов, длинные и острые
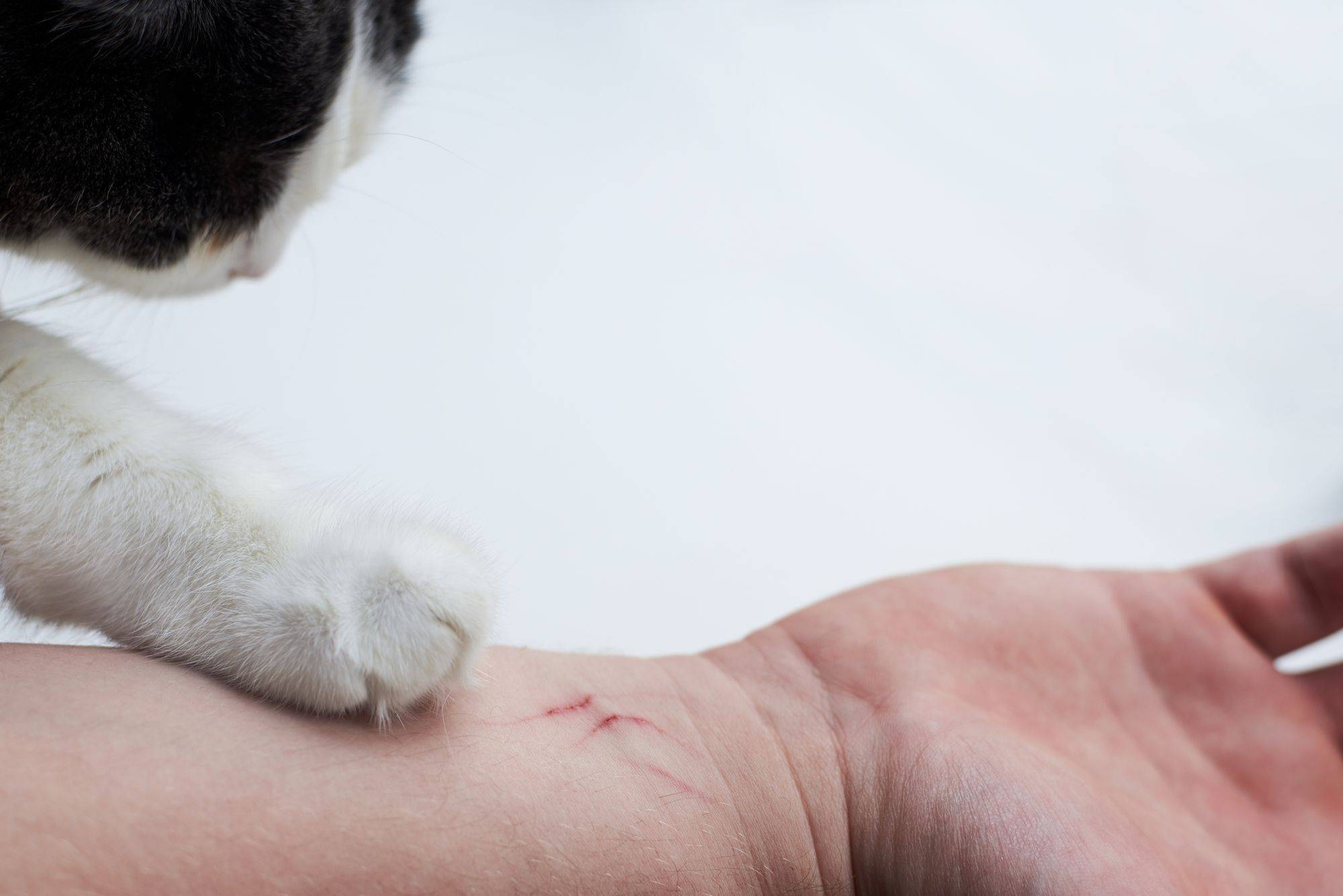
Укусы от острых и тонких кошачьих зубов, глубокие царапины от когтей никогда не остаются без негативных последствий. Казалось бы, поцарапал кот, многие считают, если он домашний, не страшно, но в результате образуются колотые и рваные глубокие раны. В них попадает грязь, звериная слюна, наполненные патогенами, вызывающими заражения в более чем в половине случаев нападений. Опасные микроорганизмы, которые обнаруживаются у 90 % домашних котов, попадая в нижние слои эпидермиса, становятся причиной нагноений с осложнениями, вплоть до септических проявлений.
Чаще всего коты повреждают кожу на кистях рук. Если укусы и царапины глубокие, могут пострадать и воспалиться сухожилия, мышцы, суставы, нервные волокна, вены и кровеносные капилляры. Передвигаясь по кровяному потоку, патогены способны добраться до сердца, печени, селезенки, легких, мозга. Из всех инфекций, которыми могут заразить людей животные, особенно бездомные, самая опасная и смертельная — бешенство. Эту болезнь описывали врачи, живые за 3 тыс. лет до нашей эры. Не искоренена она до сих пор, почему и нужно быть особо осторожным в обращении с животными.
Важно! Прививка домашних собак и кошек от бешенства являются обязательной процедурой в России
Следы кошачьих укусов и царапин
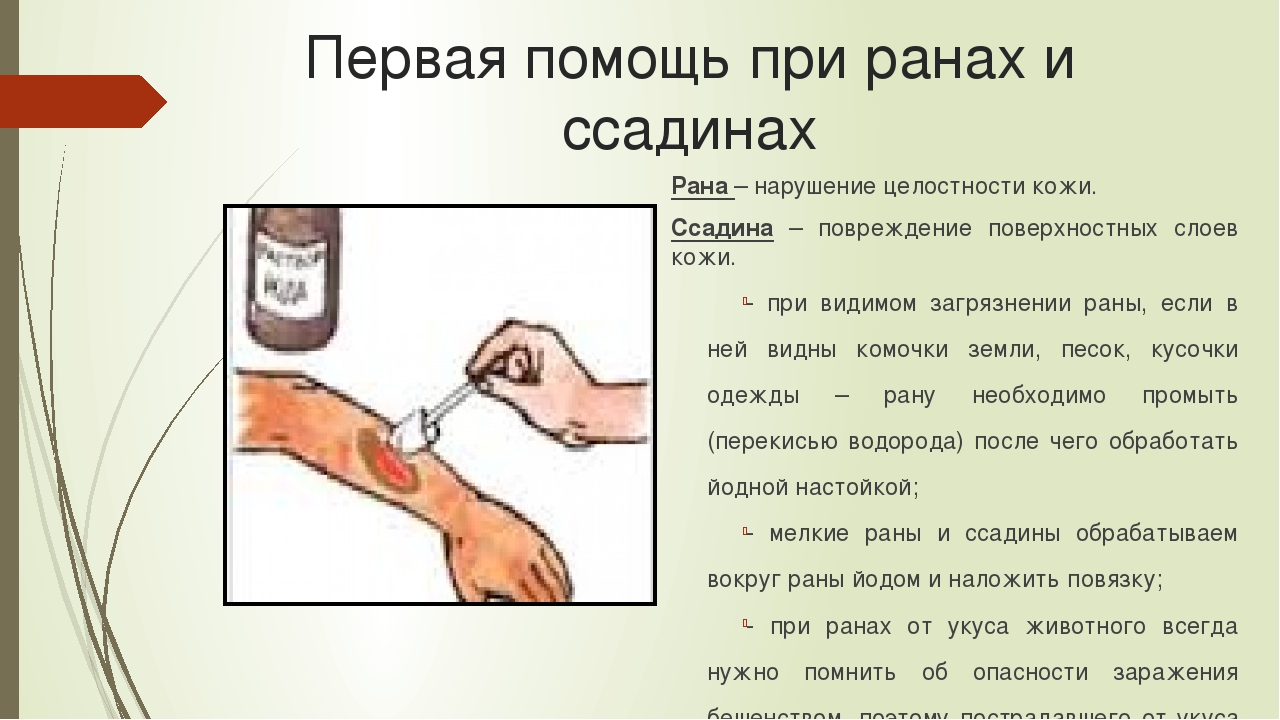
В каких случаях требуется обработка ран
Обработка раны после операции:
Снимите пластырь, очистите повреждение средством для промывания ран. Идеально подойдет 0,9% раствор хлорида натрия.
Просушите рану стерильными салфетками промачивающими движениями. Для профилактики присоединения инфекции необходимо обработать поврежденный участок антисептиком, например раствором Бетадин.
Наклейте новый пластырь.
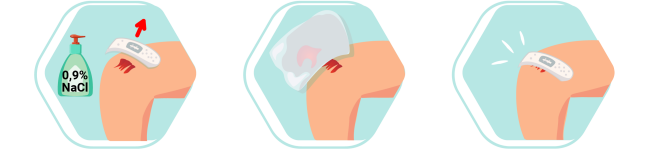
Если вы хотите принять душ, то пластырь следует снять до начала водных процедур.Рану желательно не мылить.Если вы хотите посетить баню, то это возможно после удаления швов. Обычно на 7-15 день.
Обработка раны после удаления родинки
Уход очень прост: в течение 4-7 дней необходимо обрабатывать рану растворами антисептиков.
После отпадания корочки процедуру можно прекратить.
Важно!
Нельзя мочить и распаривать корочку. Следует избегать попадания воды на поверхность корки. Не следует удалять корочку самостоятельно, иначе останется рубец. Корочка должна отпасть самостоятельно.
Обработка раны после укуса животных
Незамедлительно промыть рану с мылом или любым щелочным раствором. Такая среда снижает жизнеспособность вируса бешенства, который может содержаться в слюне непривитых животных.
Обработать края раны растворами антисептиков: раствором спирта в концентрации 70%, раствором йода в концентрации 5%, Бетадин или раствором перекиси водорода в концентрации 3%.
Наложить стерильную повязку или наклейку.
Обратиться в ближайший травматологический пункт для проведения вакцинации против бешенства, если нет информации о наличии вакцинации у животного.
Чем опасен купероз
Любая болезнь требует своевременного лечения. Развитие патологического состояния провоцирует преждевременное старение тканей, обуславливаемое недостаточным поступлением кислорода и питательных веществ на фоне нарушения цикла кровообращения. В запущенных случаях наблюдается неестественный цвет кожи, приобретающего землистый или выраженно бледный оттенок, а также образование обширных пятен, скрыть которые с помощью косметики уже не представляется возможным. Предотвратить подобные последствия позволяет вовремя начатый курс терапии, предусматривающий использование специальных средств, профилактических и восстановительных процедур.
Методы диагностики
Установить фелиноз может только врач-инфекционист на основе осмотра, опроса пациента, лабораторных исследований.
Дифференциальную диагностику проводят с другими патологиями, сопровождающимися увеличением лимфоузлов:
- венерической лимфогранулемой;
- туляремией;
- туберкулезом;
- грибковой инвазией;
- бруцеллезом;
- микобактериальным инфицированием.
Для подтверждения болезни кошачьих царапин применяют:
- серологический анализ — показателен в острый период, а также фазе выздоровления;
- ПЦР аспирата, отобранного из лимфатических узлов;
- ИФА с антисывороткой.
Отсутствие возбудителя в изучаемом биоматериале не свидетельствует об отсутствии фелиноза. Поэтому терапию, как правило, начинают эмпирически, до получения результатов анализов, основываясь на данных клинической картины, анамнеза.
Когда врач предполагает инфекционное поражение внутренних органов, больному проводят компьютерную томографию. Исследование позволяет достоверно определить дефекты в тканях печени, селезенки.
При подозрении на онкопатологию пациенту делают биопсию пораженных лимфоузлов. Полученный материал отправляют на гистологическое исследование для обнаружения измененных клеток. Анализ делают, если яркая выраженность основных проявлений болезни сохраняется дольше недели, улучшения состояния пациента не наблюдается.
Кожные пробы на БКЦ, которые раньше были основным методом выявления патологии сейчас применяются редко. Инфекционисты предпочитают пользоваться более специфичными, чувствительными методами диагностики.
Лечение порезов
Для лечения порезов существует великое множество препаратов, отличающихся как основным действующим веществом, так и лекарственной формой.
Растворы
Повидон-йод

Раствор Бетадин производится в концентрации 10%. Для обработки порезов препарат можно использовать без разведения или разводить 1:10 и применять в виде 1% раствора (2 Х 5 мл (2 чайных ложки) и 100 мл (½ стакана) 10% раствора). Разводить следует физраствором, раствором Рингера, фосфатным буферным раствором, водой для инъекций, в крайнем случае, чистой питьевой водой.
Повидон-йод обладает антисептическим, противовирусным, противогрибковым, противопротозойным действием.
Активен в отношении грамположительных и грамотрицательных бактерий.
В отличие от 5% спиртового раствора йода , повидон-йод можно наносить непосредственно на порез. Он не вызывает жжения, не сушит кожу, не препятствует регенерации тканей.
Где купить Бетадин раствор?
Хлоргексидина биглюконат
Хлоргексидина биглюконат – антисептик, который борется с бактериями, грибами и вирусами. Существует в виде водного и спиртового раствора. Для обработки порезов следует использовать 0,2-0,5% водный раствор. Препарат на спиртовой основе может вызвать неприятные реакции в виде жжения, а также замедлять заживление.
Раствор производится и применяется в концентрации 3%. Перекись водорода обладает кровеостанавливающим действием, способствует удалению из раны грязи механическим путем за счет образования пузырьков газа. Применение перекиси водорода может вызывать аллергические реакции.
Список литературы
- Завражанов А. А., Гвоздев М. Ю., Крутова В. А. Раны и раневой процесс// Учебно-методическое пособие для интернов, ординаторов и практических врачей// Краснодар 2016.
- Гостищев В.К. и др. Общая хирургия. // ГЭОТАР-Медиа, Москва 2005.
- Васильев В. К., Попов А. П., Цыбикжапов А. Д. Общая хирургия// Учебное пособие// СПб.: Издательство «Лань», 2014.
- Харкевич Д. А. Фармакология// Учебник для студентов медицинских вузов//М.:ГЭОТАР-Медиа, 2009.
- Лебедев Н. Н., Розанов В. Е., Шихметов А. Н. Алгоритм ведения больного с инфицированной раной в амбулаторных условиях с применением повидон- йода // Амбулаторная хирургия. – 2018 – №. 3-4.
- Носенко О. М., Москаленко Т. Я., Рутинская А. В. Повидон-йод (Бетадин) в современной акушерско- гинекологической практике // Репродуктивная эндокринология. – 2018 – №. 44 – С. 43-48.
- Proksch E, de Bony R, Trapp S, Boudon S. Topical use of dexpanthenol: a 70th anniversary article. J Dermatolog Treat. 2017 Dec;28(8):766-773. doi: 10.1080/09546634.2017.1325310. Epub 2017 May 14 PMID: 28503966.
- Romita P, Stingeni L, Hansel K, Ettorre G, Bosco A, Ambrogio F, Foti C. Allergic contact dermatitis caused by chloramphenicol with prurigo nodularis-like spreading. Contact Dermatitis. 2019 Apr;80(4):251-252. doi: 10.1111 cod.13187. Epub 2019 Jan 10 PMID: 30485440.
- Инструкция по медицинскому применению Бетадин Раствор. (РН: П№015282/03).
- Борисов И. В. Повидон-йод – новые возможности знакомого препарата//Раны и раневые инфекции 2021, 8 (3): 12-18. Инструкция по медицинскому применению Бетадин Мазь. (РН: П№015282/02).
- Инструкция по медицинскому применению Бетадин Мазь. (РН: П№015282/02).
- Bigliardi L.P. et al. Povidone iodine in wound healing: A review of current concepts and practices International Journal of Surgery 44 (2017).
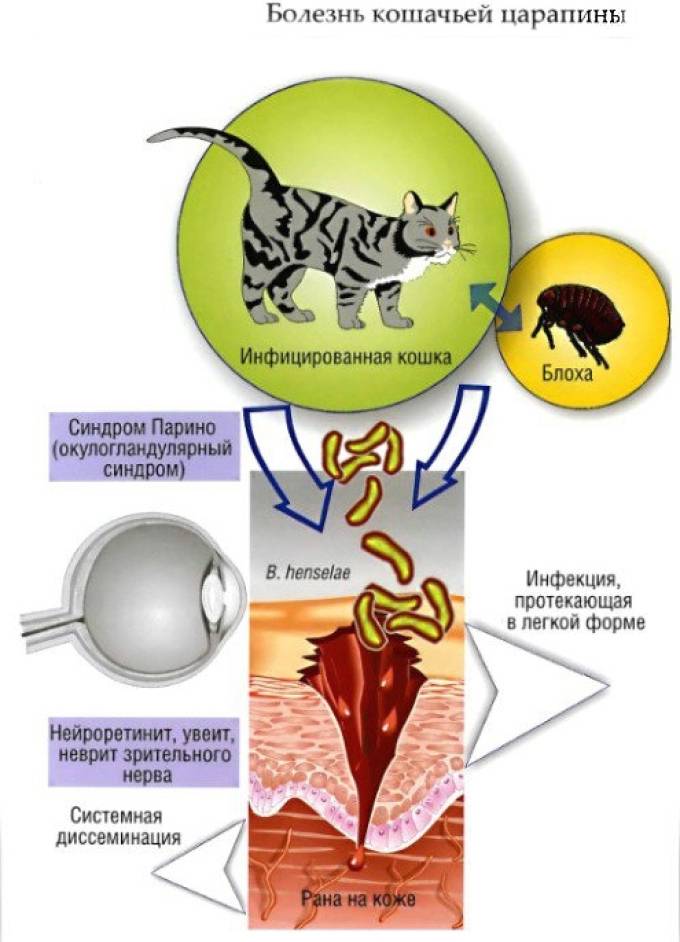
Пути распространения инфекции
Возбудителем заболевания выступает бактерия Bartonella henselae. Название «болезнь кошачьих царапин» (БКЦ) патология получила из-за того, что именно коты являются переносчиками инфекции. Они не единственные «хозяева» бактерии. На сегодняшний день выявлено около 27 видов животных (собак, обезьян и других), способных распространять инфекцию. Но, большинство пациентов обращаются в медицинские учреждения с признаками БКЦ именно после взаимодействия с котами.
По данным исследований на разных этапах жизни до 40% пушистых хищников становятся носителями вредоносного микроорганизма. Они при этом не выглядят больными. Обнаружить Bartonella у питомицы можно только путем лабораторных анализов. У котят микроорганизм выявляется гораздо чаще, чем у взрослых особей. Спустя некоторое время бактерия исчезает из организма животного.
Сами кошки заражаются друг от друга через укусы блох, клещей, других кровососущих, выступающих резервуарами инфекции. Доказательств заноса возбудителя людям непосредственно насекомым на данный момент нет.
Внимание: от человека человеку болезнь не передается. Бактерия переносится только при прямом контакте с носителем: во время укуса, оцарапывания, попадания слюны зараженного животного на поврежденные кожные покровы, слизистую оболочку (в том числе, глаз)
Бактерия переносится только при прямом контакте с носителем: во время укуса, оцарапывания, попадания слюны зараженного животного на поврежденные кожные покровы, слизистую оболочку (в том числе, глаз).
Возбудитель проникает через дерму в лимфатические пути, перемещается к ближайшему узлу, провоцирует воспаление, вызванное иммунным ответом. Затем патоген разносится по всему организму с током крови, лимфы.
Дополнительными факторами риска развития инфекции в организме человека являются:
- СПИД, ВИЧ, иные нарушения в работе иммунной системы;
- продолжительный прием фармацевтических препаратов группы глюкокортикоидов;
- злоупотребление алкоголем.
Для патологии характерна сезонность. Пик заболеваемости приходится на лето, осень. Наиболее подвержены инфицированию дети, подростки.
Исследования свидетельствуют о том, что фелинозом переболело около 5% населения планеты. Точных данных о распространенности БКЦ нет, поскольку далеко не все инфицированные обращаются за помощью к врачам из-за слабо выраженной клинической картины болезни.
Проявления болезни кошачьей царапины
В месте укуса или царапины возникает припухлость, покраснение, затем образуются кожные папулы, которые скоро приобретают характер нагноения. Возможно появление сыпи вокруг раны. Одновременно происходят воспалительные изменения в близких к очагу поражения лимфоузлах. У человека повышается температура, возникают симптомы интоксикации (слабость, головные боли, недомогание, потливость). В разгар болезни может увеличиться печень и селезенка. Через некоторое время (2-3 дня) на месте папул появляются нагноившиеся элементы, которые вскрываются, и появляются впоследствии корочки. Корочки подсыхают и отпадают, после чего не остается ни дефектов, ни пигментации кожи. Данный процесс может длится от 1-ой до 3-х недель. Со временем воспаление рассасывается, а на месте повреждения образуются склерозирующиеся очаги. При недостаточной активности иммунитета возбудитель может проникнуть в кровь и разнестись по организму, при этом могут поражаться различные внутренние органы (печень, сердце, сосудистая система и другие) с развитием в них подобных очагов воспаления.
Причины корок в носу у взрослых и детей
Самая распространенная причина образования корочек – это нарушение водного баланса слизистых из-за слишком сухого воздуха, частого и неправильного применения лекарственных препаратов, в частности, сосудосуживающих средств при рините. Пересушенные слизистые не могут выполнять свое основное задание — транспортировать слизь по носовым ходам, поэтому процесс замедляется. В результате возникает воспаление в носу и околоносовых пазухах. Подобным образом слизистые оболочки реагируют и на переохлаждение организма.
Кроме этого, корочки образуются при следующих проблеммах:
- Болезнях носа и околоносовых пазух (различные формы ринитов).
- Аллергических реакциях. Сухие слизистые в носу, как и обильные выделения слизи из носа, часто бывают ярким проявлением реакции организма на аллергены.
- Заболеваниях эндокринной системы. К пересушиванию приводит повышенный уровень сахара при диабете. Чем выше показатели глюкозы в крови, тем суше слизистые.
К прочим причинам образования корок в носу относятся:
- врожденные или травматические повреждения носовой перегородки;
- хронические заболевания верхних дыхательных путей;
- гормональные изменения;
- воздействие пара в бане или сауне;
- вдыхание вредных веществ;
- переезд в другую климатическую зону;
- сосудистые изменения;
- нервные расстройства.
Об образовании корок свидетельствуют нарушенное обоняние, заложенность носа и неприятный запах. Ощущается дискомфорт на слизистых, их стянутость, возникают очаги раздражения и эрозии. В горле чувствуется сухость. Появляются жалобы на головную боль и храп по ночам.
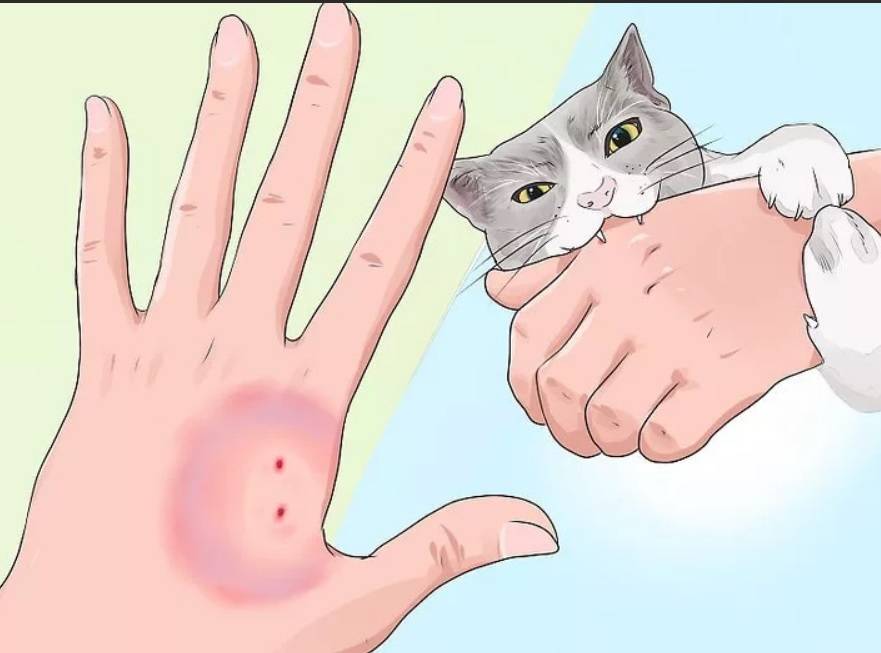
Чем можно заразиться от кошачьих царапин
Домашние привитые кошки не могут заразить человека бешенством при нанесении неглубокой царапины. Если же зверь болен бешенством, если поцарапала уличная кошка, то и небольшое повреждение кожи может стать станет воротами для попадания слюны животного в рану. Ведь у больного животного наполненная возбудителями слюна течет изо рта, загрязняет шерсть, лапы, когти.
Кошки становятся разносчиками стрептококковой, стафилококковой инфекции, бактерий рода Pasteurella. Отдельные представители рода пастерелл провоцируют холеру у домашних кур, вид Pasteurella pestis является возбудителем чумы у крыс. От них они могут попасть к котам-крысоловам, а затем к человеку.
Существует, пусть и малая, вероятность ВИЧ инфицирования из-за кошачьей царапины. Это может случиться в момент общения здорового и больного человека, которых в одно и то же время до крови поцарапало животное. Кошачий СПИД человеку не передается.
Опасным для некоторой части поцарапанных котами людей также становится заражение бактериями Бартонелла.
Важно! В любой домашней аптечке на случай возникновении ситуаций травмирования людей при игре с животными или при неожиданном нападений котов должны присутствовать мази от кошачьих царапин
Бездомный кот-крысолов
Профилактика
Специфическая вакцина от фелиноза в настоящее время не разработана. Чтобы свести к минимуму вероятность заражения болезнью кошачьих царапин, нужно соблюдать ряд несложных правил:
- ограничить непосредственный контакт с бродячими животными;
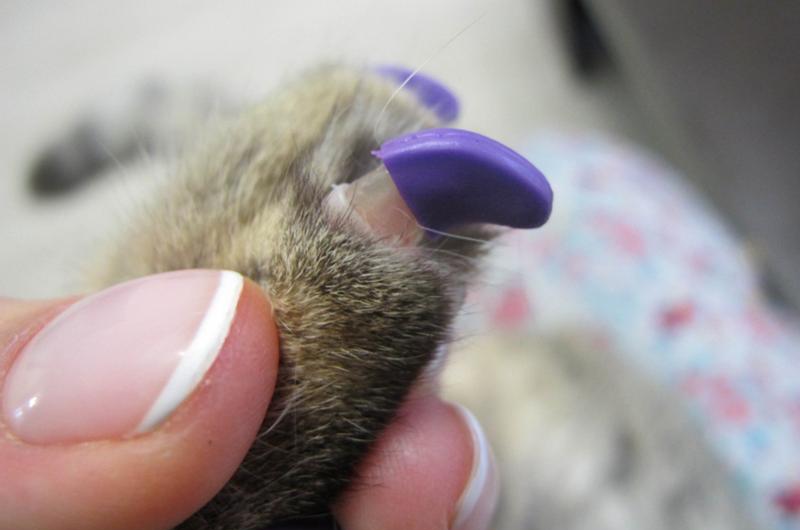
- домашним питомицам регулярно подстригать коготки;
- места укуса или оцарапывания сразу хорошо промыть теплой водой с мылом, обработать дезинфицирующим составом;
- не провоцировать намеренно агрессивное поведение животного (не стоит дразнить питомца, причинять боль);
- людям с иммунодефицитными состояниями не заводить котов младше года, поскольку детеныши чаще становятся переносчиками инфекции;
- не допускать лизания питомцами повреждений на кожных покровах;
- тщательно мыть руки после каждого взаимодействия с кошкой.
Если кто-либо из членов семьи заболел БКЦ, профилактическое лечение котов проводить не нужно, ввиду его неэффективности. Удаление когтей у животных также не снижает вероятность заражения людей.
Важно придерживаться принципов грамотного ухода за домашними хищниками. Исключить самовыгул питомцев, контакты с бездомными сородичами
Животных надо регулярно обрабатывать противопаразитарными средствами для профилактики блошиной инвазии, соблюдая график процедур, рекомендованный производителем. Это следует делать даже если кот не выходит из квартиры. Насекомых, их яйца приносят с улицы владельцы на обуви.
Болезнь кошачьих царапин относительно безопасна для большинства людей. Проходит самостоятельно, без серьезных последствий для организма. Но, всегда существует риск, что иммунная система не справится с инфекцией, заболевание спровоцирует развитие осложнений. Поэтому при первых признаках инфицирования надо обратиться к врачу, а не заниматься самолечением.
Поставьте пожалуйста оценку:
Голосов: 1 чел. Рейтинг: 5 из 5.
Когда нужен врач?
Не надо заниматься самолечением и пускать все на самотек, если есть опасность того, что кошка могла быть носителем инфекции, вируса или паразитов.
На что следует обратить внимание:
- если поцарапал или укусил домашний питомец, то необходимо проследить за его поведением, не отличается ли оно от повседневного, нет ли выделений из носа, рта и глаз, нелогичность поведения, чрезмерной, не свойственной ему агрессии;
- если же животное было уличное, не знакомое, вероятности того, что оно могло быть переносчиком опасных для человека инфекций, увеличивается в разы, особенно при агрессивном поведении и обильных слюноотделений.
- наличие симптомов, таких как: воспаление или опухоль в области раны, появление пузырьков с жидкостью, повышение температуры тела, недомогание, потливость, судороги.
- рана находиться рядом с жизненно важными органами: шеей, лицом, глазами или суставами.
Возможные тяжелые последствия
Любимые и, на первый взгляд невинные животные могут стать опаснее коронавируса, если вовремя не обратиться за медицинской помощью и пытаться самим себя лечить. Бродячие или одомашненные гулящие кошки таят в себе угрозу, которая может оказаться для человека летальной.
Столбняк и бешенство.
Несвоевременное обращение за медицинской помощью в случае заражения столбняком или бешенством через контакт с животным, может стоить человеку жизни.
Рассмотрим основные симптомы и особенности каждого из заболеваний. При наличии хотя бы одного из симптомов необходимо немедленно обратиться за медицинской помощью.
Столбняк – бактериальное заболевание, которым можно заразиться через укус и царапины от кошки. Инфекция поражает нервную систему, скелетную и мышечную ткань человека, что приводит к судорогам.
Симптомы у кошек:
- судороги жевательных мышц;
- периодические конвульсии произвольных мышц;
- боли при мочеиспускании;
- нарушение координации движений.
Инкубационный период составляет около 8 дней, но может доходить и до нескольких месяцев.
Симптомы у людей:
- нарушение сна;
- общее недомогание;
- головные боли;
- повышенный тонус мышц в месте ранения;
- затруднение дыхания;
- повышенная температура тела, потливость;
- изменение кровеносного давления, учащение сердцебиения;
- конвульсии
Лечение столбняка производится только в медицинском учреждении.
Бешенство – инфекционная вирусная болезнь, вызванная укусом больного животного.
Симптомы у кошек:
- Нелогичное возбужденное поведение: агрессивное или наоборот – чрезмерная ласка;
- Вялость, нервность, несогласованность движений, спазмы;
- Обильное слюнотечение;
- Конвульсии и паралич.
Симптомы у людей:
- Судороги глоточной и дыхательной мускулатуры;
- Нервное, агрессивное поведение: ворочается в постели, появляется боязнь воды и ветра, становится раздражительным;
- Паралич – смерть.
Фелиноз
Одно из самых распространенных не смертельных заболеваний, которое может передаться от острых когтей пушистых зверьков – фелиноз или «болезнь кошачьих царапин»
Фелиноз – это инфекционное заболевание, вызванное бактерией бартонелла. Заразиться можно от котят до 6 месяцев и кошек до 1 года. У взрослых животных вырабатывается иммунитет.
Инкубационный период длится от трех до десяти дней. Бывает, что доходит и до 2х месяцев.
Симптомы у человека:
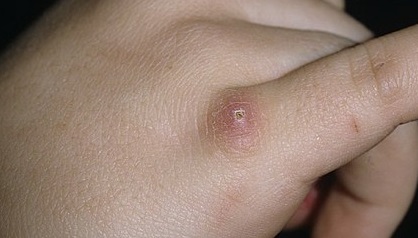
- на месте зажившей царапины или укуса возникает пузырек с жидкостью, после появляется язва, которая покрывается корочкой. После заживления раны следов не остается. Обычно, она не причиняет беспокойство человеку и часто остается незамеченной;
- опухает место царапины или укуса;
- через несколько дней увеличиваются лимфатические узлы в области шеи или подмышек. Намного реже в области паха, бедра и под челюсть;
- лимфатические узлы болезненны и неподвижны, увеличиваются до размера теннисного мячика;
- повышается температура тела до 38-39ﹾС;
Болезнь может протекать от трех и более месяцев.
Причины и факторы риска
Возбудитель болезни кошачьих царапин — Rochalimaea henselae. Полиморфная неподвижная грамотрицательная бактерия; морфологически сходна с представителями рода Rickettsia и проявляет аналогичные свойства Afipia felis. Подвижная неферментирующая грамотрицательная палочковидная бактерия. Прихотлива к культивированию in vitro, более предпочтительно выращивание на клетках HeLa.
Факторы риска развития заболевания:
- Нарушения клеточных иммунных реакций
- ВИЧ-инфекция, особенно при содержании CD4+-лимфоцитов ниже 100 в 1 мкл
- Длительный приём ГК, азатиоприна, циклофосфамида, циклоспорина, злоупотребление алкоголем.
Проникновение возбудителя через поврежденную кожу или, реже, через слизистую оболочку глаза приводит в дальнейшем к развитию воспалительной реакции в виде первичного аффекта. Затем по лимфатическим путям микроб попадает в регионарные лимфоузлы, что сопровождается возникновением лимфаденита. Морфологические изменения в лимфатических узлах характеризуются ретикулоклеточной гиперплазией, образованием гранулем, а позже микроабсцессов. Заболевание обычно сопровождается гематогенной диссеминацией с вовлечением в патологический процесс других лимфатических узлов, печени, центральной нервной системы, миокарда. Тяжелое и длительное, а нередко и атипичное течение болезни наблюдается у больных ВИЧ-инфекцией.
Резервуаром и источником инфекции считают различных млекопитающих (кошек, собак, обезьян и др.). Заболевание регистрируют повсеместно. В регионах с умеренным климатом подъём заболеваемости отмечают с сентября по март. Учитывая характер инфицирования, основной контингент — лица до 21 года; 90% в анамнезе отмечают укусы или царапины, нанесённые котятами. Исследования, проведённые на животных, показали, что микроорганизм не вызывает у них развитие какой-либо патологии и они не отвечают развитием реакций гиперчувствительности при внутрикожном введении антигена возбудителя. Заболеваемость — 10:100 000 населения (25 000 случаев ежегодно).
Терапевтическая тактика
Важным в лечении заболевания является устранение провоцирующего фактора. Для ускорения заживления поражённой области могут применяться глюкокортикостероиды, которые снимают воспаление и избавляют от зуда. Чаще всего для лечения назначают: Преднизолон, Дексаметазон, Гидрокортизон и др. Указанные препараты применяют местно, если зона поражения располагается вне ротовой полости. Мазь наносят 2 раза в день тонким слоем. Возможно также инъекционное введение. Курс лечения определяет только врач, так как перечисленные медикаменты могут спровоцировать серьёзные побочные реакции.
Гидрокортизон снижает интенсивность воспаления
Для устранения зуда и снижения интенсивности воспалительного процесса назначают антигистаминные лекарства: Зодак, Тавегил и другие. Такие препараты обычно дают по четвертинке таблетки в день перед приёмом пищи. Курс лечения может составлять от 7 до 10 дней в зависимости от причины.
Зодак избавляет от зуда
Если заболевание имеет врождённый аутоиммунный характер, то назначают иммунодепрессанты, которые способствуют снижению защитных сил организма питомца. При этом происходит торможение разрастания гранулематозной ткани. Для этих целей назначают Циклоспорин (в дозе 2,5 мг/кг), Хлорамбуцил (0,1–0,2 мг/кг) 1 раз в сутки и т. д. Курс лечения определяется только ветеринаром, так как препараты могут нанести вред здоровью любимца.
Циклоспорин угнетает работу защитных сил организма
При присоединении инфекции врач назначает антибиотики широкого спектра действия в виде таблеток, такие как Амоксициллин (в дозе 12,5–25 мг/кг), Цефалексин (25 мг/кг) 1–2 раза в день до еды. Курс лечения при этом варьируется от 5 до 7 дней в зависимости от симптоматики. Точную дозировку определяет врач после ряда исследований.
Амоксициллин оказывает антибактериальное действие
Во время лечения важно следить за рационом питомца. Необходимо, чтобы меню состояло на 80% из белка, который могут включать субпродукты и отварное мясо. Лучше всего отдавать предпочтение курятине
На 20% рацион должен состоять из злаковых и овощей. Можно также кормить питомца специальными гипоаллергенными продуктами, которые следует приобрести в зоомагазине. Самые популярные марки: Royal Canin, ProPlan, Acana и др
Лучше всего отдавать предпочтение курятине. На 20% рацион должен состоять из злаковых и овощей. Можно также кормить питомца специальными гипоаллергенными продуктами, которые следует приобрести в зоомагазине. Самые популярные марки: Royal Canin, ProPlan, Acana и др.
Royal Canin выпускает специализированный гипоаллергенный корм
Что нужно учесть:
Во время лечения важно следить, чтобы кошка не слизывала мазь и не расчёсывала поражённые участки. Даже при усилении симптомов нельзя без консультации врача увеличивать дозу препаратов
Не давать все лекарства сразу, важно выждать хотя бы 2 часа между приёмами. Не прижигать гранулематозные новообразования йодом или зелёнкой. Если очагов поражения на теле много, то рекомендуется одеть на животное специальный воротник, который предупредит расчёсывание и дальнейшее повреждение тканей.
Лечение эозинофильной гранулёмы завершается приёмом витаминов, которые позволят питомцу быстро восстановиться. По окончании курса врач может рекомендовать повторную сдачу анализов.
У кошки моей знакомой появилась гранулёма, которая не проходила в течение длительного времени. Спровоцирована она была гормональным сбоем на фоне неправильного питания питомицы. Знакомая решила стерилизовать животное, а также сменить корм. Зону поражения обрабатывала мазью. Лечение затянулось на месяц, но гранулёма прошла без следа.
Фазы заживления пореза
Выделяют четыре фазы заживления пореза:
Фаза экссудации
Переход жидкой части крови через стенку сосуда в место ранения
Фаза резорбции
Обратное всасывание жидкости из места ранения
Фаза пролиферации
Разрастание новой ткани
Фаза регенерации
Восстановительная
Во время первых двух фаз происходит развитие воспаления.
Воспаление возникает в ответ на повреждение кожных покровов и служит защитной реакцией организма на порез: отделяет травмированный участок от неповрежденных тканей. После разграничения организм немедленно начинает восстанавливать рану, и этот процесс может продолжаться в течение нескольких дней, недель, месяцев или даже лет, все зависит от травмы.
По мере заживления пореза наблюдаются следующие процессы:
- После возникновения пореза организм начинает включать защитные функции. Кровеносные сосуды в ране сужаются, уменьшая тем самым кровопотерю. В поврежденном месте образуется сгусток.
- После образования сгустка кровеносные сосуды расширяются, обеспечивая максимальный приток крови к поврежденному месту. Это приводит к появлению симптомов воспаления (боль, припухлость). Далее к месту раневого повреждения устремляются лейкоциты (клетки крови) и начинают очищать поврежденный участок от бактерий, микроорганизмов и других посторонних агентов.
- На месте пореза идет процесс восстановления ткани: образуются новые волокна коллагена и восстанавливаются сосуды. Все это поддерживает процесс заживления.
- Рана начинает стягиваться по краям, ее размер уменьшается.
- Поверхностные клетки кожи мигрируют с одной стороны раны на другую, формируется новый участок кожи.
- В зависимости от глубины пореза на его месте может остаться шрам. Как правило, рубцовая ткань не такая прочная, как неповрежденная кожа.
Диагностика
Для определения клинической картины нужно сделать следующее:
- детально объяснить врачу симптоматику. Например, зуд беспокоит только в определенное время
- сдать анализы
- осмотреть тело пациента
- определить источник заражения
- найти следы самого клеща или его личинок
Обычно болезнь определяют по следующим критериям:
- гнойные пузырьки
- сухая корочка
- краснота на ягодицах
- чесоточные ходы (важнейший критерий)
Чтобы определить чесоточный ход, поражение можно покрасить йодом, маслом, содержащим минералы или просто надавить на эпидермис предметным стеклом. Это позволит блокировать доступ крови к пораженному участку и четко увидеть пораженное место. Еще его можно обнаружить с помощью дерматоскопии (во время процедуры обнаруживается и сам клещ).
Клеща можно обнаружить с помощью молочной кислоты. Одну каплю (40%) нужно нанести на любое поражение и подождать 5 минут. После разрыхленную кожу можно соскоблить острой ложкой, пока не появится капиллярное кровотечение. Полученный эпидермис нужно нанести на предметное стекло и посмотреть на него под микроскопом. Метод позволит определить большинство паразитов и продуктов их активности.
Как правильно выбирать средство для ухода
В первую очередь следует руководствоваться рекомендациями врача, основанными на результатах диагностики, определяющей тип и текущее состояние тканей. Разнообразие доступных опций позволяет найти оптимальный вариант, исключив из повседневного применения препараты, способные оказать негативное влияние.

Что провоцирует раздражение
Жесткие абразивные элементы, содержание спирта и других составляющих, осушающих поверхность дермы и повышающих ее уязвимость — факторы, обуславливающие высокий риск развития патологии.
Какие составы полезны
Питательные вещества, витамины, растительные масла и увлажняющие микроэлементы, подобранные соответственно типу кожи, способствуют восстановлению естественных биологических процессов.
Профилактика
Вместо поиска рекомендаций о том, как бороться с куперозом на лице, более продуктивным решением станет забота о своевременности профилактических процедур, исключающих его образование. Основные советы врачей сводятся к исключению факторов риска, которые потенциально способны спровоцировать болезнь. Отказ от вредных привычек, бережный уход, грамотный выбор косметики, умеренное пребывание на свежем воздухе в морозную или солнечную погоду, а также ограниченное посещение солярия, бани или сауны — все это позволяет существенно снизить вероятность развития патологии.
Этиология вульвита
Вульва представляет из себя тонкую и чувствительную эпителиальную оболочку на больших половых губах. Клитор окружен складками ткани и они идут вплоть до девственной плевы. Непосредственно на оболочке размещается здоровая микрофлора, там же происходит формирование кислой среды. Именно она отвечает за местный иммунитет. Если инфекционный агент и попадет на слизистую, то он погибнет благодаря кислоте или его умертвят лактобактерии.
Когда возраст девочки еще юный, то эпителиальная среда влагалища ближе к щелочной. У девочек нет лактобактерий, поэтому отсутствует гормональная защита от инфекций. Эстрогены практически не вырабатываются. Поэтому половые органы детей наиболее уязвимы перед болезнетворными микробами. Если попадает на половые губы инфекция, то ей не препятствуют естественные барьеры и она спокойно продвигается дальше.
В момент менопаузы также возрастает опасность подхватить инфекцию. Все дело в том, что при наступлении климакса снижается секреция половых органов, эстрогена в организме вырабатывается меньше, слизистые сохнут и погибает полезная микрофлора. Когда попадает инфекция на половые органы, быстро развивается острый вульвит и он может перетечь в хроническую форму.
Что провоцирует появление папиллом
Папилломавирус есть в организме почти 80% сексуально активного населения. Но не у всех возникают внешние проявления в виде папиллом, поскольку при хорошем иммунитете вирус успешно подавляется иммунными клетками. ВПЧ в организме находится в клетках кожи и слизистых — на поверхности, а не в глубоких слоях дермы. Долгие годы вирус может ничем не беспокоить. Причиной папиллом на теле человека становится ослабление иммунитет под влиянием следующих факторов:
- постоянных стрессов;
- хронической усталости;
- пассивного образа жизни;
- некачественного питания;
- тяжелых инфекционных заболеваний;
- бесконтрольного или длительного приема антибиотиков;
- вредных привычек;
- беременности;
- переохлаждения.
Большое количество новообразований указывает на сильное снижение иммунитета. В таком случае особенно остро необходима консультация дерматолога и других узкоспециализированных врачей: венеролога, иммунолога.