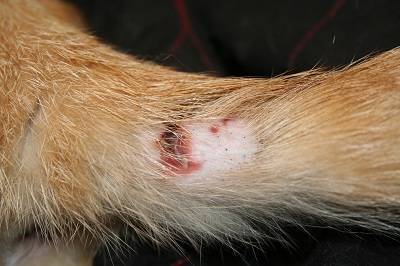
Диагностика
Имеющиеся на данный момент средства диагностики не подходят для выявления инфицирования бешенством на этапе до появления клинических симптомов болезни. При отсутствии особых признаков бешенства в виде гидрофобии или аэрофобии либо достоверных
сведений о контакте с животным с подозрением на бешенство или подтвержденной инфекцией постановка диагноза по клиническим признакам затруднена. Прижизненное и посмертное подтверждение бешенства у людей может осуществляться с помощью
различных диагностических методик, направленных на выявление целого вируса, вирусных антигенов или нуклеиновых кислот в инфицированных тканях (мозге, коже или слюне).
Методы лабораторной диагностики бешенства, том 1 и том 2 (на английском языке)
Что влияет на риск заражения вирусом бешенства
Вероятность развития заболевания напрямую зависит от того, содержался ли во время ослюнения или укуса в слюне животного вирус. Так как примерно у 45-50% собак, больных бешенством, вирус не выделяется со слюной.
Несмотря на это, отсутствие эффективного лечения и стопроцентный уровень летальности, требуют обязательного проведения полного лечебно-профилактического комплекса после контакта с зараженным животным.
Насколько распространено заболевание
Болезнь распространена повсеместно (исключение составляют только Австралия, Океания и Антарктида). Каждый год от этой инфекции погибает около 70 тысяч человек по всему миру. Чаще всего случаи бешенства регистрируют на территории Азии, Африки и Латинской Америки.
В России каждый год регистрируется около тридцати случаев бешенства. При этом, в последние годы отмечается активизация природных очагов и рост заболеваемости.
Симптомы
Инкубационный период бешенства обычно длится 2–3 месяца, но может варьироваться от недели до года в зависимости от таких факторов, как место проникновения вируса в организм и вирусная нагрузка. Первоначальные симптомы бешенства включают неспецифические
проявления в виде повышения температуры тела, болей и необычного или необъяснимого ощущения покалывания, пощипывания или жжения в месте раны. По мере проникновения вируса в центральную нервную систему развивается прогрессирующее смертельное воспаление
головного и спинного мозга. На стадии появления клинических признаков бешенство поддается симптоматическому лечению для облегчения состояния больного, но крайне редко излечивается и даже в этом случае приводит к тяжелым неврологическим нарушениям.
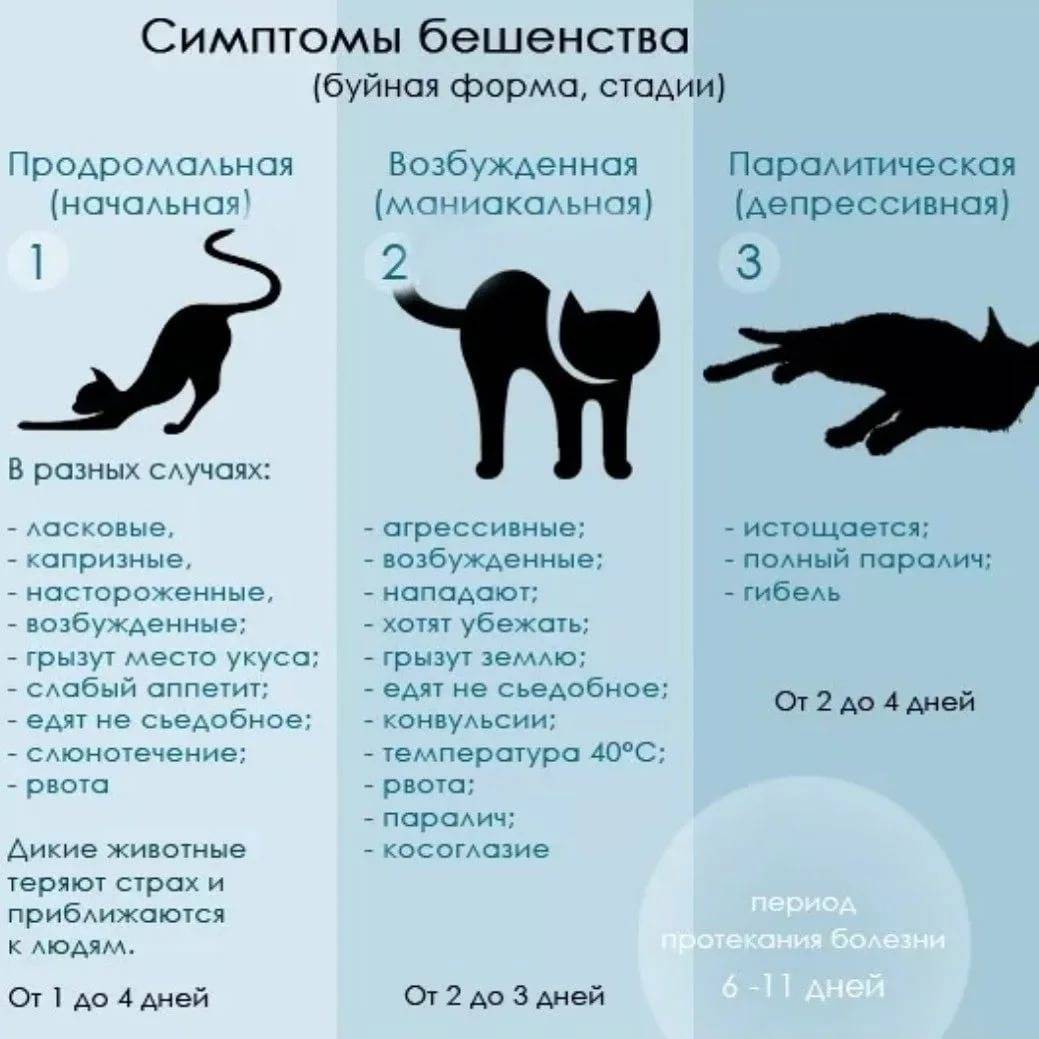
Существует две формы бешенства:
- Буйное бешенство проявляется в виде гиперактивности, возбужденного поведения, галлюцинаций, нарушения координации, гидрофобии (водобоязни) и аэрофобии (боязни сквозняков или свежего воздуха). Смерть наступает через несколько дней в результате остановки
сердечно-легочной деятельности. - На паралитическое бешенство приходится около 20% всех случаев заболевания у людей. Эта форма бешенства протекает менее выраженно и обычно дольше, чем буйная форма. Для нее характерно постепенное развитие паралича мышц начиная с места раны. Медленно
развивается кома, и в конечном итоге наступает смерть. При паралитической форме бешенства часто ставится неверный диагноз, что способствует занижению данных о болезни.
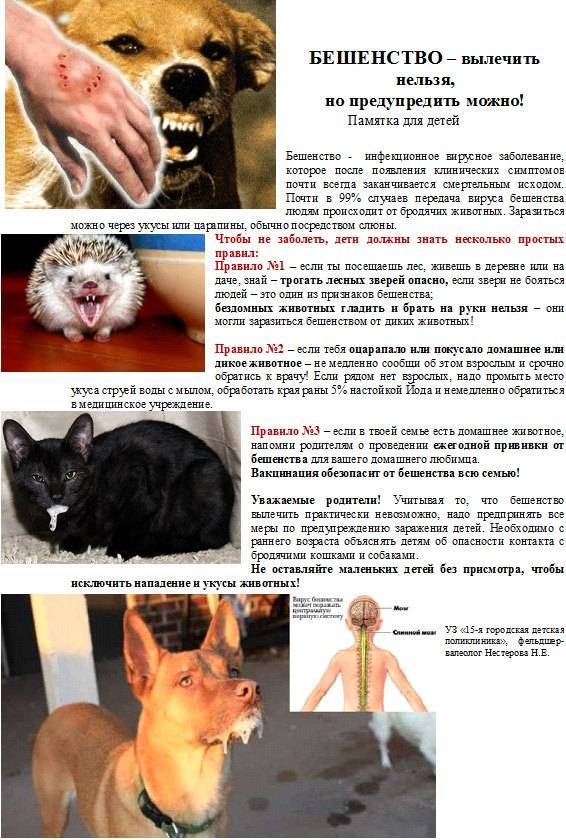
Профилактика бешенства у кошки
Любой владелец животного знает, что здоровье питомца в руках человека. Поэтому вакцинация для кошки обязательна, даже если четвероногое создание живёт исключительно дома и никогда не покидает пределов жилища. О правилах вакцинации кошек и о самой вакцине можно в подробностях узнать в ветеринарной клинике. Прививать зверя необходимо каждый год, начиная с трехмесячного возраста. Перед введением вакцины животное готовят (как – спросите у ветеринара). Оно должно быть здоровым, глисты протравлены. Нельзя делать прививку кормящей или беременной кошке.
При выборе вакцины ветеринары предпочитают Нобивак Рабиес, но из неплохо себя зарекомендовавших можно назвать и такие препараты, как Рабикан, Квадрикет, Леукорифелин. Страхи заразить животное бешенством от укола при вакцинации беспочвенны, потому что инфицирование происходит другим способом, а вакцина, наоборот, способна снизить риск заболеть этим страшным недугом.
Важно не забывать следить и за тем, чтобы питомец не контактировал с сомнительными животными, особенно бездомными, и не ел на улице. Тогда не придется нервничать и вспоминать о поведении кошки при бешенстве, выискивая схожести с поведением своего любимца
Клинические проявления и последствия бешенства у людей
Первые признаки бешенства начинают проявляться по истечению от 2 недель до 1 месяца после укуса и попадания вируса в организм. Иногда, инкубационный период бешенства у человека бывает более длинным и составляет от 1-3 месяцев до 1 года.
В симптоматике бешенства выделяют такие периоды как:
- начальный (или, как его еще называют, период депрессии);
- период возбуждения (соответствует стадии разгара заболевания);
- паралитический период.
Заболевание начинается медленно, часто больные не связывают появление у себя негативных проявлений с предшествующим укусом или ослюнением животным. Иногда в месте укуса появляются жжение, тянущие болевые ощущения, зуд, отечность и гиперемия. Температура тела, как правило, нормальная или слегка повышена.
Для начального периода более характерными симптомами бешенства являются изменения психики больного. Он становится замкнутым, подавленным, раздражительным, появляются угнетенность, апатия, чувство тревоги, страх, боязнь смерти. Больной жалуется на бессонницу и “сны-ужасы”, отсутствие аппетита, головную боль и общее недомогание. Иногда, наблюдается чувство сдавливания в груди, диспепсические расстройства (чаще всего, при бешенстве формируется склонность к запорам).
Стадия разгара болезни начинается через 2-3 суток и может продолжаться до 6 дней.
Для заболевания характерно развитие разных фобий:
- гидрофобия – это боязнь воды, болезненный спазм мускулатуры глотки и гортани, тяжелое прерывистое дыхание при попытке выпить воды;
- аэрофобия (раздражающий фактор – движение воздуха);
- акустикофобия (шумобоязнь);
- фотофобии (раздражающий фактор – яркий свет).
Online-консультации врачей
| Консультация косметолога |
| Консультация инфекциониста |
| Консультация специалиста банка пуповинной крови |
| Консультация пульмонолога |
| Консультация пластического хирурга |
| Консультация педиатра |
| Консультация кардиолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация гастроэнтеролога детского |
| Консультация дерматолога |
| Консультация гинеколога |
| Консультация проктолога |
| Консультация психоневролога |
| Консультация эндоскописта |
| Консультация нефролога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Причины и факторы риска
Возбудитель болезни кошачьих царапин — Rochalimaea henselae. Полиморфная неподвижная грамотрицательная бактерия; морфологически сходна с представителями рода Rickettsia и проявляет аналогичные свойства Afipia felis. Подвижная неферментирующая грамотрицательная палочковидная бактерия. Прихотлива к культивированию in vitro, более предпочтительно выращивание на клетках HeLa.
Факторы риска развития заболевания:
- Нарушения клеточных иммунных реакций
- ВИЧ-инфекция, особенно при содержании CD4+-лимфоцитов ниже 100 в 1 мкл
- Длительный приём ГК, азатиоприна, циклофосфамида, циклоспорина, злоупотребление алкоголем.
Проникновение возбудителя через поврежденную кожу или, реже, через слизистую оболочку глаза приводит в дальнейшем к развитию воспалительной реакции в виде первичного аффекта. Затем по лимфатическим путям микроб попадает в регионарные лимфоузлы, что сопровождается возникновением лимфаденита. Морфологические изменения в лимфатических узлах характеризуются ретикулоклеточной гиперплазией, образованием гранулем, а позже микроабсцессов. Заболевание обычно сопровождается гематогенной диссеминацией с вовлечением в патологический процесс других лимфатических узлов, печени, центральной нервной системы, миокарда. Тяжелое и длительное, а нередко и атипичное течение болезни наблюдается у больных ВИЧ-инфекцией.
Резервуаром и источником инфекции считают различных млекопитающих (кошек, собак, обезьян и др.). Заболевание регистрируют повсеместно. В регионах с умеренным климатом подъём заболеваемости отмечают с сентября по март. Учитывая характер инфицирования, основной контингент — лица до 21 года; 90% в анамнезе отмечают укусы или царапины, нанесённые котятами. Исследования, проведённые на животных, показали, что микроорганизм не вызывает у них развитие какой-либо патологии и они не отвечают развитием реакций гиперчувствительности при внутрикожном введении антигена возбудителя. Заболеваемость — 10:100 000 населения (25 000 случаев ежегодно).
Лечение Бешенства у детей:
Терапия не разработана. Слабый эффект дает введение больших доз специфического антирабического иммуноглобулина и лейкоцитарного интерферона. Чтобы облегчить страдания больного ребенка, проводят лечение симптомов. Больного следует поместить в палату или отдельный бокс, в которых внешняя среда минимально влияет на ребенка. Нужно свести к минимуму шумы, яркий свет и поступление потоков воздуха.
Снижения возбудимости ЦНС достигают благодаря снотворным, противосудорожным и болеутоляющим препаратам. Следует нормализовать водный баланс в организме. В паралитической стадии врачи прописывают прием средств, стимулирующих деятельность сердечно-сосудистой и дыхательной систем. Рекомендуют применять гипербарическую океигенацию, церебральную гипотермию, управляемое аппаратное дыхание с полной кураризанией больного. Но все методы лечения оказывают слабый эффект. Больной не выздоравливает, но его жизнь продлевается максимум на несколько месяцев. Летальный исход предрешен тяжестью поражения стволовой части мозга с разрушением жизненно важных центров.
Профилактика
Профилактика сводится к следующим правилам:
- После укуса кошки необходимо немедленно промыть место повреждения водой с мылом, чтобы продезинфицировать рану.
- Каждый раз мыть руки с водой и мылом после игры с кошками, особенно это касается людей с ослабленной иммунной системой.
- Поскольку котята младше одного года наиболее опасны для заражения из-за наличия бактерий в крови, людям с ослабленной иммунной системой следует заводить кошек старше одного года.
- Не рекомендуется играть или гладить бездомных кошек.
- Нельзя позволять кошкам зализывать открытые раны и царапины на коже.
- Следует подстригать когти кошек.
- Необходимо постоянно использовать одобренные ветеринаром средства для борьбы с блохами.
- Кошек следует держать в помещении, чтобы уменьшить их контакт с блохами и избежать заражения.
Если всё же Вы или Ваш ребенок подвергся описанному инфицированию, не рискуйте самолечением, обратитесь к врачу!
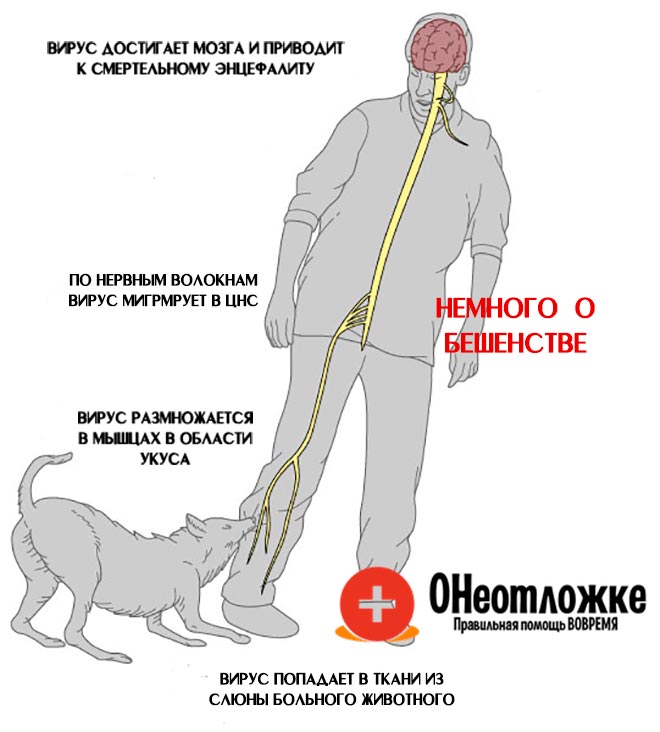
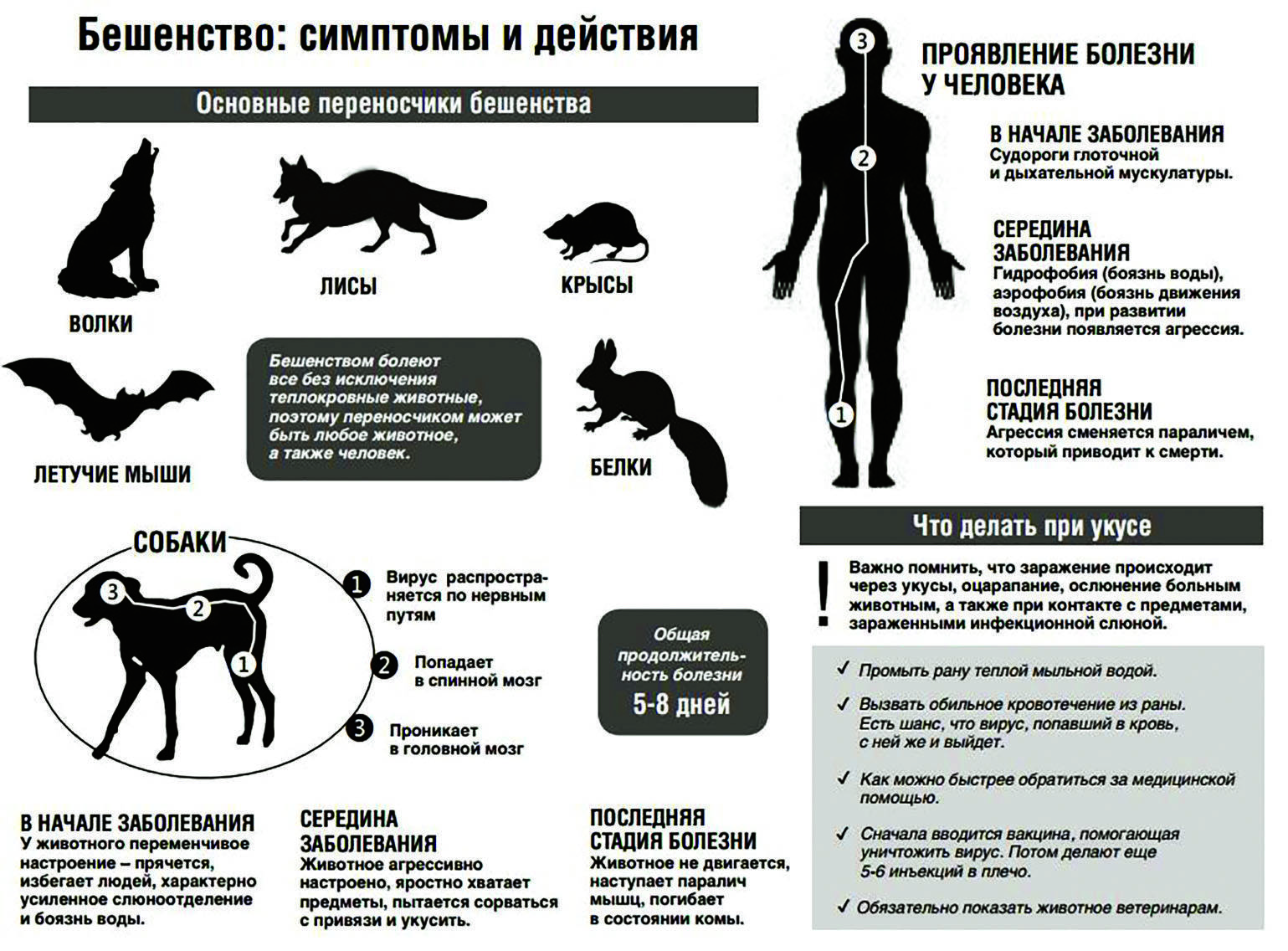
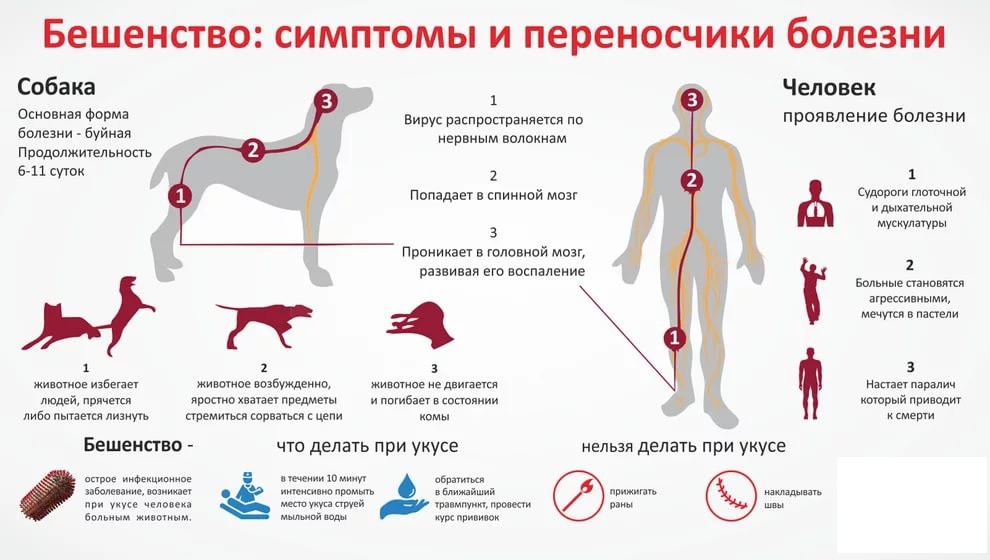
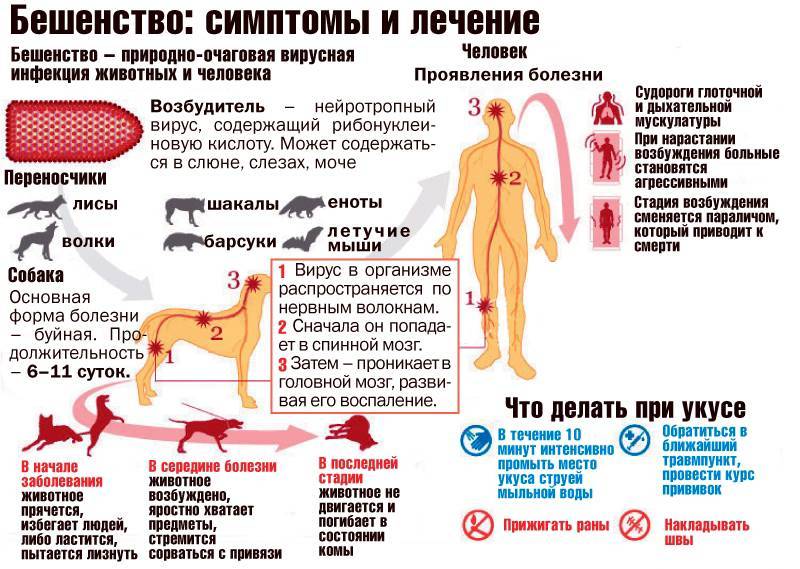
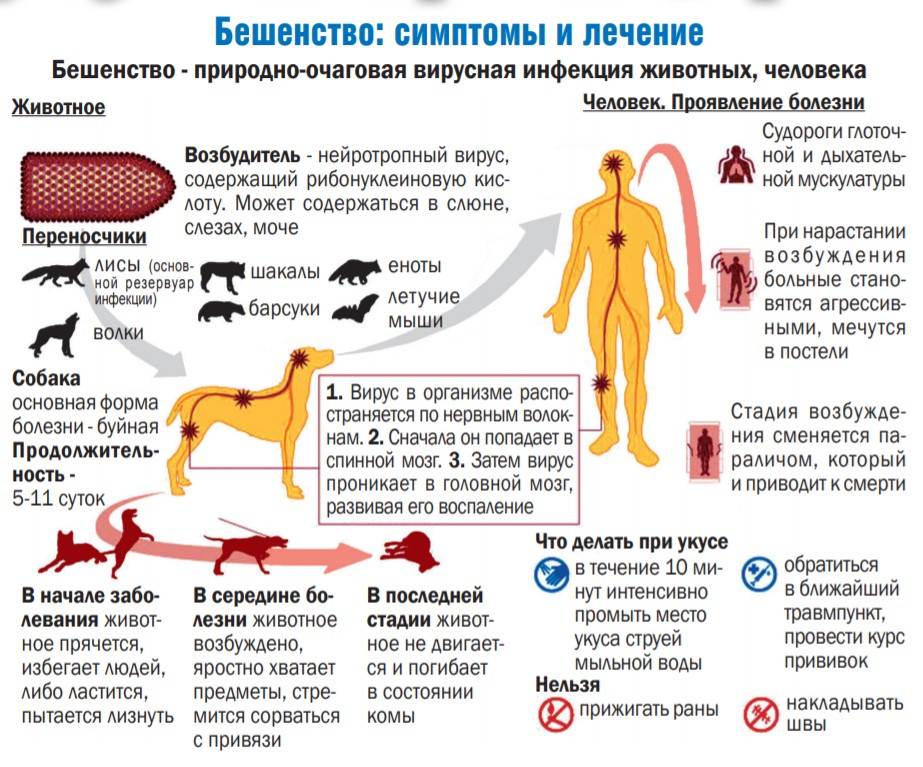
Как передается бешенство?
Источник бешенства – инфицированные животные. Чаще всего, это собаки и лисицы. Также, передавать смертельное заболевание могут волки, кошки, грызуны, летучие мыши и др. Вирус бешенства выделяется во внешнюю среду со слюной носителя вируса, которая становится заразной уже за 8-10 дней до начала активной фазы заболевания – появления первых клинических проявлений.
Основной механизм передачи бешенства – контактный.
Заражение человека, чаще всего, происходит при укусах, реже – при ослюнении животным, которое инфицировано бешенством.
Также, у бешенства пути передачи могут быть аэрогенными (при нахождении в местах, населенных летучими мышами, в биологических лабораториях), алиментарными (с продуктами, водой) и трансплацентарными (от матери – плоду).
Какова вероятность заразиться бешенством?
Естественная восприимчивость людей к бешенству высокая, но не абсолютная. Все зависит от тяжести нанесенных повреждений и местонахождения укуса. Наиболее часто заражение происходит, если животное укусило человека в лицо и шею. Вероятность заболеть бешенством уменьшается, если укусы пришлись на кисти рук, еще реже – на стопы ног.
Что делать, если у домашнего животного появились симптомы бешенства?
Если ваше животное было укушено неизвестным животным или у него появились признаки, характерные для бешенства, как можно скорее обратитесь к ветеринару. Если животное ведет себя агрессивно, то постарайтесь закрыть его в каком-либо помещении (или в клетке) и избегайте контактов с его слюной. Как можно быстрее свяжитесь с ветеринаром.
Единственный способ подтвердить или опровергнуть диагноз бешенства у животного — это наблюдение за ним в течение 10 суток. Если в течение этого периода времени у животного не развились симптомы, характерные для бешенства, и оно не погибло, то диагноз бешенства исключается. Если животное погибло, то участок его мозга отправляют на исследование в лабораторию, которая устанавливает окончательный диагноз.
Проявления болезни кошачьей царапины
В месте укуса или царапины возникает припухлость, покраснение, затем образуются кожные папулы, которые скоро приобретают характер нагноения. Возможно появление сыпи вокруг раны. Одновременно происходят воспалительные изменения в близких к очагу поражения лимфоузлах. У человека повышается температура, возникают симптомы интоксикации (слабость, головные боли, недомогание, потливость). В разгар болезни может увеличиться печень и селезенка. Через некоторое время (2-3 дня) на месте папул появляются нагноившиеся элементы, которые вскрываются, и появляются впоследствии корочки. Корочки подсыхают и отпадают, после чего не остается ни дефектов, ни пигментации кожи. Данный процесс может длится от 1-ой до 3-х недель. Со временем воспаление рассасывается, а на месте повреждения образуются склерозирующиеся очаги. При недостаточной активности иммунитета возбудитель может проникнуть в кровь и разнестись по организму, при этом могут поражаться различные внутренние органы (печень, сердце, сосудистая система и другие) с развитием в них подобных очагов воспаления.
Как происходит заражение бешенством?
Заражение бешенством от больного животного возможно при следующих обстоятельствах:
- При укусе больного животного.
- При попадании слюны больного животного на поврежденные участки кожи (царапины, ссадины, раны).
Если вы каким-либо образом контактировали со слюной больного (или подозрительного) животного, вам следует немедленно обратиться за медицинской помощью, для проведения профилактики бешенства.
Очень редко заражение бешенством происходит при вдыхании пыли или воздуха, содержащего вирус бешенства. Так, например, известны случаи развития бешенства у людей, обрабатывающих шкуры больных лисиц.
Заражение бешенством практически исключено при контакте неповрежденной кожи с кровью, мочой или фекалиями больных животных. Также заражение бешенством невозможно при употреблении в пищу мяса больного животного. В этом случае нет необходимости проводить экстренную профилактику бешенства.
Человек, больной бешенством, не может заразить другого человека.
Деятельность ВОЗ
Бешенство подпадает под действие Дорожной карты ВОЗ по борьбе с забытыми тропическими болезнями на 2021–2030 гг., в которой установлены целевые показатели для поэтапной элиминации регионами ряда приоритетных заболеваний. К числу
этих заболеваний отнесено и бешенство. С учетом зоонозного характера этой болезни борьба с бешенством должна вестись в рамках тесного межведомственного взаимодействия на национальном, региональном и глобальном уровнях.
- ВОЗ, Продовольственная и сельскохозяйственная организация (ФАО) и Всемирная организация по охране здоровья животных (ВООЗЖ, изначально МЭБ) создали форум «Объединимся для борьбы с бешенством» (ОББ) — многостороннюю платформу, предназначенную для активизации действий по борьбе с бешенством и мобилизации ресурсов на эти цели.
- Меры по борьбе с бешенством могут в значительной степени способствовать укреплению кадрового потенциала в рамках концепции «Единое здоровье».
- ВОЗ осуществляет взаимодействие с рядом партнеров в целях оказания методической помощи и поддержки странам при разработке и выполнении национальных планов по элиминации бешенства, однако в этой области ощущается нехватка данных.
Приоритетными задачами остаются усиление эпиднадзора, повышение качества регистрации данных и мониторинг программ по борьбе с бешенством. - ВОЗ разрабатывает технические рекомендации по борьбе с бешенством и содействует укреплению потенциала в странах.
- В 2019 г. Альянс ГАВИ включил вакцины против бешенства человека в свою стратегию осуществления капиталовложений в обеспечение вакцинами на 2021–2025 гг., которая будет способствовать более широкому внедрению ПЭП в странах,
отвечающих критериям ГАВИ. В настоящее время внедрение стратегии приостановлено в связи с пандемией COVID-19.
Ключевую роль в реализации эффективных программ по элиминации бешенства играют следующие принципы: налаживать диалог с местным населением, начинать с малого, активизировать долгосрочные капиталовложения за счет комплексных мер стимулирования,
привлекать к участию государственные органы, демонстрировать успехи и рентабельность программ и оперативно наращивать их масштабы.
Элиминация бешенства реальна и достижима в том случае, если данная цель будет пользоваться приоритетным вниманием, финансовой и политической поддержкой.
Чем опасен вирус бешенства
Вирус бешенства приводит к развитию острого быстро прогрессирующего энцефаломиелита. Лечение от бешенства не разработано. Поэтому заболевание заканчивается летальным исходом.
Особенно наглядно показывают последствия бешенства посмертные вскрытия. Патологоанатомы выявляют отек и набухание головного и спинного мозга с выраженной гиперемией, сопровождающейся петихиальными кровоизливаниями.
Хотя обнаруженные воспаления в тканях мозга чаще ограничены в каких-то пределах. Микроскопически воспалительный процесс обнаруживают в тройничных нервах, гассеровых узлах, межпозвоночных и верхних шейных симпатических ганглиях и в сером веществе головного мозга.

Видно, что вирус бешенства наносит ощутимое поражение центральной нервной системе.
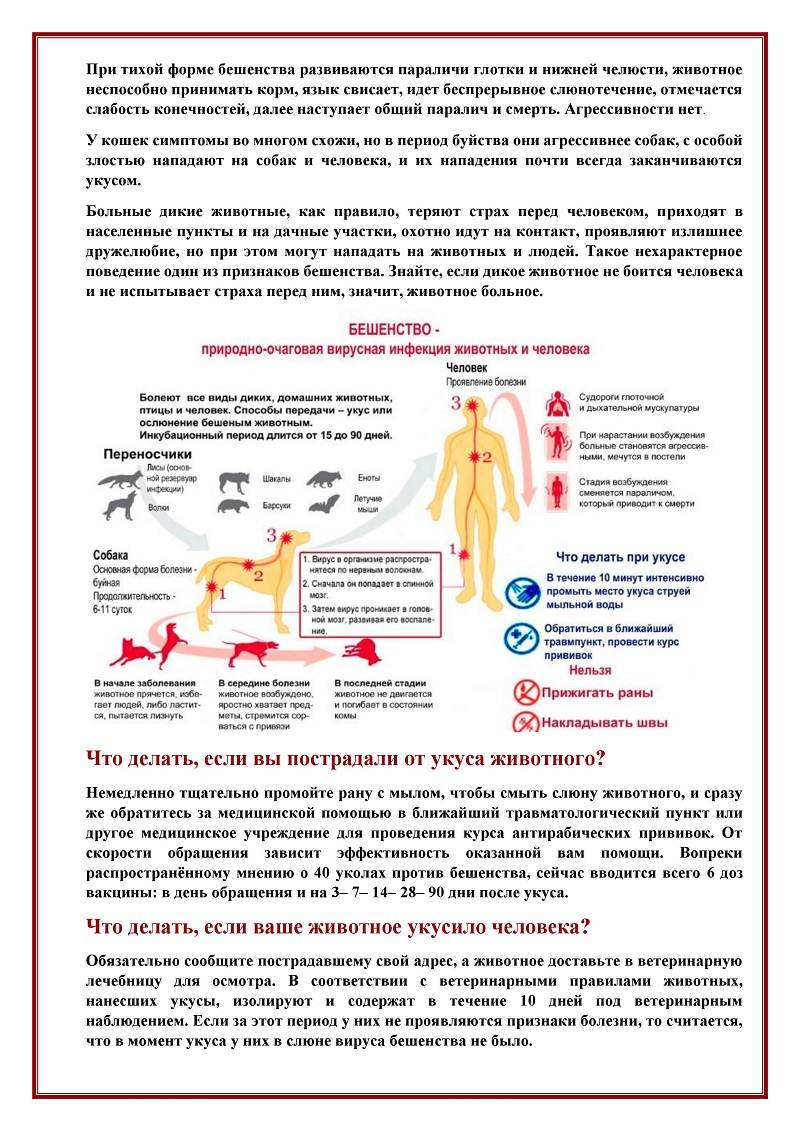
Как распознать бешенство у животных?
Опасность животных, больных бешенством, заключается в том, что они становятся заразны за несколько дней или недель до появления первых симптомов бешенства.
Длительность инкубационного периода бешенства (время от заражения до появления первых признаков) зависит от типа животного, его веса, возраста, и может составлять от одной недели до года.
Ниже представлены основные признаки, наличие которых может указывать на бешенство у животного:
Неадекватное поведение
Дикие животные при бешенстве могут терять чувство осторожности, подходить к другим животным и людям. Домашние животные, заражаясь бешенством, также меняют свое поведение: становятся чрезмерно ласковыми, пугливыми или сонливыми
Не реагируют на команды хозяина, не отзываются на кличку.
Измененный аппетит. Животное, больное бешенством, может поедать различные несъедобные предметы, землю.
Слюнотечение и рвота являются частыми симптомами бешенства у животного. Также больные звери не могут нормально глотать и часто давятся во время еды.
Нарушение координации: животное не может удержать равновесие, при ходьбе шатается.
Судороги — это подергивания или сокращения мышц, которые могут затрагивать только одну конечность или все тело.
Агрессия является поздним симптомом бешенства и, как правило, через 2-3 дня животное погибает от бешенства. Агрессивное животное особенно опасно, так как оно может заразить других животных или людей.
Параличи — это отсутствие движений в одной или нескольких частях тела животного. Часто развивается паралич нижней челюсти, что приводит к ее отвисанию (при этом животное приобретает характерный вид: открытая пасть и вытекающие из пасти слюни).
Чем поможет врач
В зависимости от локализации, глубины раны и других параметров врач принимает решение о способе профилактики. В наиболее простых случаях профилактика включает пассивную иммунизацию антирабическим иммуноглобулином или антирабической сывороткой с последующей вакцинацией.
Иммуноглобулин и сыворотку вводят однократно. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни.
Беременность не является противопоказанием для вакцинации.
Следует помнить, что для того, чтобы обеспечить надлежащий иммунитет и предупредить поствакцинальные осложнения, прививаемым противопоказано применение любых спиртных напитков в течение курса вакцинации и 6 месяцев после их окончания. Необходимо, чтобы в период вакцинации больной не переутомлялся, избегал переохлаждения и перегревания. Смысл этих ограничений в том, чтобы избежать тех факторов, которые могли бы снизить эффективность выработки иммунитета.
Что такое Бешенство у детей –
Бешенство (известно также как rabies hydrophobia – водобоязнь) – острое вирусное заболевание, которое передается укусом человека инфицированным животным, проявляющееся поражением нервной системы и развитием тяжелого энцефалита, что приводит к смерти.
Виды бешенства:
- городское;
- лесное.
Эпидемиология
Инфекция содержится в организме диких животных, которые являются переносчиками: летучие мыши, лисы, шакалы, волки. Также болезнь распространяют домашние животные – кошки и собаки. В редких случаях болезнь распространяют крупный рогатый скот, свиньи, лошади, крысы и т. д.
Человек может заразить человека в очень редких случаях. Потому инфекция причислена к зоонозным, в основном человеку передается от собак при укусе или попадании слюны на кожу. Инфицированные животные могут быть заразными за 10 дней до появления первых признаков болезни. Но самая высокая опасность возникает в пик проявления симптомов. Очень опасны укусы собаки в голову и лицо человека, а также рваные и глубокие раны.
От заражения можно уберечься с помощью плотной обуви и одежды. Большая часть случаев заражения приходится на лето и осень, поскольку именно в эти периоды человек больше всего контактирует с дикими животными и бездомными собаками. Следует помнить, что не каждый укусу зараженного животного гарантирует заболевание ребенка бешенством.
До применения антирабических прививок заболевало менее 1/3 укушенных «бешеными» животными. Наибольшее число заболеваний приходилось на детей 7—12 лет.
Укусы обезьян
Масштабы проблемы
На укусы обезьян приходится 2–21% травм, связанных с укусами животных. В Индии, например, как показали результаты двух исследований, обезьяны являются вторым после собак наиболее значительным источником травм, связанных с укусами животных.
Кто подвергается наибольшему риску?
Укусы обезьян представляют значительный риск для лиц, совершающих поездки, и после укусов собак занимают второе по значимости место среди укусов животных для лиц, совершающих поездки.
Лечение
Лечение зависит от состояния здоровья пациента, места укуса и того, подозревается ли бешенство у обезьяны. Основные принципы медицинской помощи включают следующие:
- скорейшая медицинская обработка, включая очищение раны;
- профилактическая терапия антибиотиками для снижения риска инфицирования;
- постэкспозиционное лечение бешенства в зависимости от статуса вакцинации животного;
- введение противостолбнячной вакцины при отсутствии надлежащей вакцинации у пострадавшего человека.
Предотвращение укусов обезьян
Отдельные сообщества и лица, совершающие поездки, должны быть проинформированы о рисках укусов обезьян и методиках их предотвращения.
Поставщики медицинских услуг должны пройти специальную подготовку в области надлежащего ведения таких травм. Органы здравоохранения и лица, формирующие политику, должны обеспечить контроль над бешенством в популяциях обезьян и надлежащие запасы лекарственных средств для проведения постэкспозиционного лечения и профилактической терапии антибиотиками среди людей, пострадавших от укусов. Они должны также поддерживать научные исследования, направленные на получение дополнительной информации о бремени укусов обезьян.
Укусы змей
Масштабы проблемы
До пяти миллионов человек в мире ежегодно подвергаются укусам змей. Среди этого числа людей ядовитые змеи вызывают значительную заболеваемость и смертность. По оценкам, ежегодно происходит 2,4 миллиона случаев интоксикации (отравления в результате укусов змей) и 94 000–125 000 случаев смерти, а также 400 000 случаев ампутаций и другие тяжелые последствия для здоровья, такие как инфекция, столбняк, рубцевание, контрактуры и психологические последствия. Плохой доступ к медицинской помощи и дефицит антитоксинов повышает степень тяжести травм и их исходов.
Кто подвергается наибольшему риску?
Большинство укусов змей происходит в Африке и Юго-Восточной Азии. Укусы змей наиболее распространены среди людей, живущих в сельских районах с ограниченными ресурсами, занимающихся низкооплачиваемым, немеханизированным выращиванием полевых культур и другими видами сельского хозяйства. Сельскохозяйственные работники, женщины и дети являются группами населения, наиболее часто подвергающимися укусам змей. Бремя этих травм усугубляется их социально-экономическим воздействием на семьи и местные сообщества. Взрослые жертвы часто являются кормильцами семьи и осуществляют уход за другими членами семьи; а дети-жертвы могут страдать от пожизненной инвалидности, что накладывает дополнительные расходы на семьи и сообщества.
Лечение
В мире насчитывается примерно 600 видов ядовитых змей, и примерно 50-70% их укусов приводят к интоксикации
Сразу же после укуса крайне важно обеспечить полную иммобилизацию пораженной части тела и незамедлительную доставку пострадавшего в медицинское учреждение. Наложение жгутов и вырезание места укуса не следует применять в качестве первой помощи, так как это может усилить воздействие яда
Часто жертвам укусов змей требуется лечение антитоксином. Важно, чтобы использовался соответствующий антитоксин с учетом змей, эндемичных для данного района. Дополнительные меры включают очищение раны для снижения риска инфицирования, поддерживающую терапию, такую как поддержка дыхания, и при выписке введение противостолбнячной вакцины в случае, если пациент не вакцинирован надлежащим образом против столбняка.
Предотвращение укусов змей
В целях предотвращения укусов змей необходимо информировать местные сообщества о рисках укусов змей и методиках их предотвращения, таких как:
- избегать местностей с высокой травой;
- надевать защитную обувь/сапоги;
- не допускать грызунов в места хранения пищевых продуктов;
- освобождать от мусора, дров и низкой растительности прилегающую к дому местность;
- в домах хранить пищевые продукты в контейнерах, надежно защищающих их от грызунов, устраивать спальные места на приподнятом над полом уровне и тщательно заправлять противомоскитные сетки под матрасы.
Для предотвращения или ограничения серьезных последствий укусов змей для здоровья поставщики медицинских услуг должны иметь специальную подготовку по ведению укусов змей, включая надлежащее использование и введение антитоксина
Органы общественного здравоохранения и лица, формирующие политику, должны обеспечить надлежащие запасы безопасных и эффективных антитоксинов на уровне отдельных сообществ, стран и регионов, где они наиболее необходимы, и уделять приоритетное внимание инициативам в области научных исследований, от которых будет зависеть бремя таких травм
Симптомы Бешенства у детей:
После заражения организма начинается инкубационный период длительностью от 30 до 90 дней. Если произошло массивное заражение (например, человек получил обширные раны от укуса животного), инкубационный период может быть минимальным – всего 12 дней. Но есть и случаи, в которых инкубационный период неестественно длительный – год и больше.
Происходит строго последовательная смена трех периодов болезни: продромального, возбуждения, параличей.
Продромальный период начинается вместе с ноющими и тянущими болями на месте попадания в инфекции в организм (место укуса), а также с болями по ходу нервов. Рубец может жечь, чесаться, зудеть, краснеть и, в некоторых случаях, даже отекать. Заболевший ребенок жалуется на головные боли, общее недомогание, тошноту.
Для начала заболевания характерны такие симптомы:
- повышение температуры тела до отметки 37,5-38 °С
- рвота
- симптомы прогрессирующего нарушения психического статуса (необъяснимое чувство тревоги, повышенная рефлекторная возбудимость, необоснованное чувство страха или тоски).
В частых случаях ребенок подавленный, замкнутый и заторможенный. Он может отказываться от пищи, плохо спать. Дети старшего возраста жалуются на мрачные мысли и страшные сны. Первый период болезни – продромальный – длится от 2 до 3 суток (максимум – неделю). Конец периода может отмечаться приступами беспокойства с кратковременными затруднениями дыхания, чувством стеснения в груди, сопровождающимся тахикардией и учащением дыхания.
Второй период – возбуждения – отмечается гидрофобией. Попытки пить, а затем один только вид воды или упоминания о ней, вызывают у больного бешенством ребенка судорожный спазм глотки и гортани. В это время больной может с криком отшвыривать кружку с водой, выбрасывать руки вперед, откидывать голову назад и пр. Этот припадок характеризуется тем, что шея ребенка вытягивается, лицо искажается как бы в мучениях и становится синюшным из-за спазма дыхательной мускулатуры. Глаза выпячены как при испуге, наблюдается расширение зрачков, вдыхание воздуха утруднено.
В пик описанного приступа может случиться остановка сердца и дыхания. Длительность приступа – несколько секунд, после прошествия которых состояние ребенка на первый взгляд улучшается.
В дальнейшем приступы судорог мышц гортани и глотки могут возникать даже от движения воздуха (аэрофобия), яркого света (фотофобия) или громкого слова (акустикофобия).
Во время приступов больной ребенок ведет себя как «бешеный». Сознание ясное только в период между приступами, а во время оно помрачнено. В периоде возбуждения человек может брызгать слюной, поскольку повышается тонус симпатической нервной системы, потому резко повышается саливация, и больной не может проглотить слюну, т. к. мышцы глотки спазмированы.
Без своевременного правильного лечения нарастают признаки обезвоживания, заостряются черты лица, снижается масса тела. Температура тела может значительно повыситься, есть вероятность судорог. Стадия возбуждения длится 203 дня (в редких случаях 4-5 суток). Во время одного из приступов обычно наступает летальный исход. Изредка больной доживает до III стадии болезни.
Третий – период параличей, который характеризуется успокоением ребенка. Гидрофобия отступает, сознание проясняется. Но это только видимое благополучие, т.к. становятся явными и нарастают апатия, вялость, депрессия. Затем начинаются расстройство тазовых органов, параличи конечностей и черепных нервов. Температура тела ребенка в третий период бешенства составляет максимально 42—43 °С. Артериальное давление понижено. Смерть вследствие паралича сердечно-сосудистого и дыхательного центров наступает к концу первых суток.
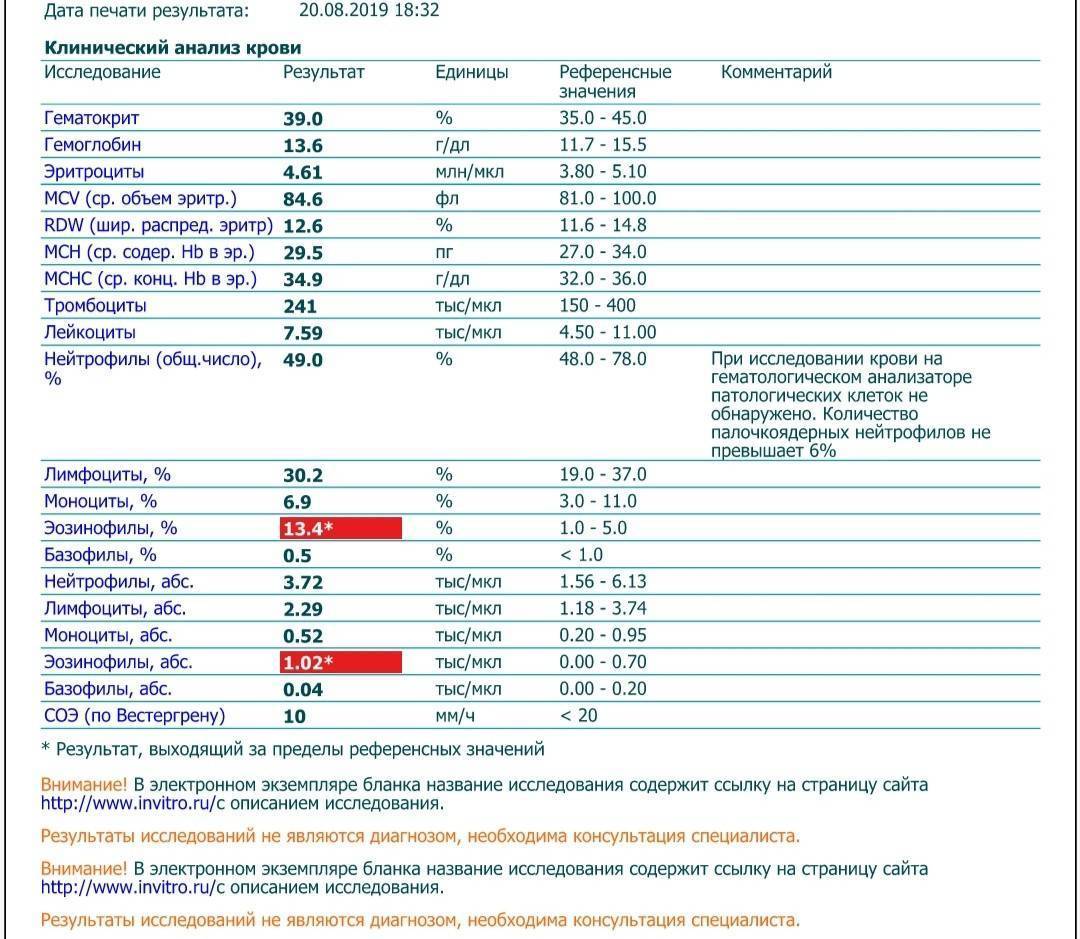
В периферической крови отмечаются нейтрофильный лейкоцитоз, повышение гемоглобина, эритроцитов, гематокрита.
Есть типичные и атипичные формы бешенства. Атипичные включают случаи, когда у больного не проявляется гидрофобия и возбуждение. Атипичные делятся на мозжечковые, бульбарные, менингоэнцефалитические и т. д. Периодизация болезни в этих случаях нарушается. На острой стадии проявляется восходящий паралич с ослаблением и исчезновением сухожильных рефлексов или прогрессирующие бульбарные расстройства с быстро наступающим параличом дыхательного и сердечнососудистого центров и т. д.
Пути передачи бешенства
Основным резервуаром возбудителя инфекции являются дикие млекопитающие.
В связи с этим выделяют два эпидемических типа бешенства:
- городское (резервуаром вируса бешенства служат домашние кошки и собаки);
- лесное (в качестве резервуара выступают дикие животные).
На территории Российской Федерации основными источниками вируса бешенства считаются лисы, волки, летучие мыши, енотовидные собаки, корсаки и песцы. Основным переносчиком городского бешенства (более 99%) являются собаки.
Домашние животные могут заражаться вирусом бешенства от диких.
Заражение вирусом бешенства происходит при:
- укусах инфицированных животных;
- ослюнении поврежденной кожи и слизистых оболочек;
- пересадки тканей от инфицированных доноров.
Также описан случай аэрогенного заражения при аварии в лаборатории. Неповрежденная кожа непроницаема для вируса бешенства, а через слизистые вирус может проникать, даже если отсутствуют микроповреждения.