Твердый, плотный стул
Этот симптом может означать, что организму слишком мало воды и клетчатки, поэтому образуется запор. Чтобы справиться с этой проблемой необходимо правильно увлажнять организм (минимум 2 литра воды), часто менять рацион, включая богатые клетчаткой продукты, овощи, фрукты.
Также частая причина запоров — малоподвижный образ жизни.
Запор вызывает:
- Чувство неприятного переполнения в желудке, метеоризм, из-за повышенного производства газа. Также приходится долго сидеть в туалете.
- Проблемы с внешностью. Люди, которые часто борются с запорами, имеют землистый цвет лица и кожу, склонную к прыщам. Картину дополняет неприятный запах изо рта, хроническая усталость, тяжесть или слабость .
Частые запоры также являются причиной геморроя и повышенного риска эрозий кишок, анальных трещин и рака.
Запор
Лечить запоры нужно под контролем врача. При этом часто безрецептурных слабительных недостаточно. Не рекомендуется применять слабительные постоянно.
Виды бельма
Различают врожденный и приобретенный вид заболевания, и вторые случаи встречаются в большинстве.
Если в ситуациях с приобретенным заболеванием причину обычно легко удается диагностировать, то болезнь врожденного характера трудно спрогнозировать.
 И в настоящее время считается, что такая лейкома – результат воздействия негативных факторов на плод во время его внутриутробного развития.
И в настоящее время считается, что такая лейкома – результат воздействия негативных факторов на плод во время его внутриутробного развития.
В частности, такое нарушение глазного яблока могут спровоцировать бактерии и вирусы, попадающие в организм матери.
Вне зависимости от этиологии болезни, она может проявляться в разных формах – как в виде небольших пятен, так и в форме очевидных помутнений и образований.
Безрецептурные средства для лечения мокроты
Людям, борющимся с проблемой мокроты, нужно ежедневно проветривать и увлажнять воздух в помещении. Следует избегать раздражителей: химических веществ, испарений краски и сигаретного дыма. Нужно ограничить потребление алкоголя и кофеина. Необходимо контролировать водный баланс организма.
Если причина мокроты в горле — желудочно-пищеводный рефлюкс (обратное продвижение содержимого желудка через нижний пищеводный сфинктер в пищевод), нужно исключить из меню продукты, повышающие выработку желудочного сока: чая, кофе, фруктовых нектаров, газированных напитков, пряных специй, шоколада.
Возникновению чрезмерных выделений в горле способствуют респираторные инфекции. Для их лечения подойдут ингаляции с эфирными маслами и промывание носа физиологическим раствором.
Препараты от мокроты содержат активные вещества: ацетилцистеин, карбоцистеин, амброксол, бромгексин. Симптоматическое лечение предполагает использование увлажняющих горло препаратов в виде пастилок и аэрозолей.
К домашним средствам лечения мокроты относится приготовление настоя из имбиря, тимьяна и шалфея. Отхаркивающее действие имеют сироп из лука, хрена, меда и лимона. Проверенный способ уменьшения остаточных выделений — полоскания горла отваром льна и куркумы.
Причины развития сахарного диабета первого типа
Развитие диабета 1 типа провоцируют следующие заболевания:
- Тяжелые вирусные инфекции (краснуха, ветрянка, цитомегаловирус, гепатит, свинка). В ответ на инфекцию организм вырабатывает антитела, которые одновременно с клетками вируса разрушают бета-клетки, во многом схожие с клетками инфекции. В 25% случаев после перенесённой краснухи человеку диагностируют сахарный диабет.
- Аутоиммунные заболевания щитовидной железы и надпочечников, вырабатывающих гормоны: аутоиммунный тироидит, хроническая надпочечниковая недостаточность.
- Гормональные заболевания: синдром Иценко-Кушинга, диффузный токсический зоб, феохромоцитома.
- Длительный приём ряда лекарств. Опасны антибиотики, таблетки против ревматизма, биодобавки с селеном — все они провоцируют гипергликемию — повышенное содержание глюкозы в крови.
- Беременность. Гормоны, вырабатываемые плацентой, увеличивают уровень сахара в крови. Поджелудочная железа испытывает повышенную нагрузку и не справляется с производством инсулина. Так развивается гестационный диабет. Это заболевание требует наблюдения и может проходить бесследно после родов.
- Стресс. Когда человек сильно нервничает в кровь выбрасывается большое количество адреналина и глюкокортикостероидов, разрушающих бета-клетки. У пациентов, имеющих генетическую предрасположенность, именно после стресса ставят диагноз «сахарный диабет 1 типа».
Крепкий сон – залог здоровья
Крайне важно для избавления непроизвольного сокращения мышц стабилизировать сон. Как известно, именно он и является лучшим лекарством! Чтобы он стал полноценным и, что называется, здоровым, рекомендуется:
- Установить режим сна – засыпать и просыпаться каждый день в одно и то же время. Благодаря этому нормализуются биоритмы, позволяющие организму восстанавливаться во время такого отдыха. Оптимальное время ложиться в постель – 22 часа.
- Соблюдать свою норму сна. К тому же он должен быть глубоким и непрерывным. Нарушение его структуры не позволяет нервной системе в полной мере восстановиться, а по пробуждению человек не будет чувствовать себя отдохнувшим, бодрым.
- Создать самые благоприятные условия – выключить все источники света (в том числе телевизор и компьютер), принять меры к препятствию проникновения звука в спальню.
- Перед сном не пить кофе или чай. Они активируют участки головного мозга, стимулируют психику. Из-за этого тяжело уснуть, да и сон будет прерывистым. Лучше употребить полезный отвар или настой ромашки или мяты.
- Не есть белковую пищу (мясо, творог, яйца). Питаться на ночь вообще вредно для ЖКТ. Кроме того, и заснуть с полным желудком довольно тяжело.
- За 1–2 часа до отхода ко сну погулять на свежем воздухе, а если это невозможно – просто проветрить помещение. Серьезной умственной деятельностью в это время лучше не заниматься, как и сидеть за ПК или смотреть телевизор.
- Принять горячий душ или ванну, расслабляющий мышцы.
Гипотиреоз
При гипотиреозе щитовидная железа выделяет слишком мало гормона щитовидной железы, что замедляет обмен веществ в организме. Следует отметить, что жалобы, характерные для больных гипотиреозом, могут различаться по степени выраженности и не всегда могут быть одинаковыми для всех.
Жалобы, характерные для больных с гипотиреозом:
- усталость, сонливость;
- фривольность;
- запор;
- сухая кожа;
- увеличение веса;
- медленный сердечный ритм;
- отеки;
- высокий уровень холестерина в крови;
- охриплость;
- мышечная слабость;
- депрессия;
- нерегулярный менструальный цикл;
- тонкие волосы;
- нарушение памяти.
Причины гипотиреоза:
- тиреоидит Хашимото – аутоиммунное заболевание щитовидной железы, впервые описанное японским врачом Хакару Хашимото;
- операция на щитовидной железе;
- лечение щитовидной железы радиоактивным йодом;
- врожденная проблема со щитовидной железой;
- повреждение гипофиза – в результате чего он не вырабатывает ТТГ.
Тиреоидит Хашимото чаще всего встречается у женщин среднего возраста – 50-60 лет, но может возникать в любом возрасте и может встречаться у мужчин, детей и подростков.
Гипотиреоз у детей и подростков имеет те же симптомы, что и у взрослых, но может отмечаться:
- более медленным ростом;
- задержкой полового созревания;
- задержкой умственного развития.
Гипотиреоз очень важно лечить и контролировать во время беременности. Как правило, беременным женщинам с тиреоидитом Хашимото требуется более высокая доза левотироксина во время беременности, чем до беременности. . Нелеченный гипотиреоз у матери может привести к:
Нелеченный гипотиреоз у матери может привести к:
- патологии новорожденных;
- повышенному риску преждевременных родов или мертворождений;
- нарушению психического развития.
Важность икоты для организма. Причины икоты как рефлекса
Каждый симптом имеет биологическое значение. Биологическое значение икоты до конца не изучено. Предполагается, что это примитивный, эволюционно старый рефлекс, предотвращающий удушье (то есть попадание в дыхательные пути) пищи уже в пищеводе.
Любой, кто испытывал икоту, хорошо знает, что обычно она возникает, когда мы пытаемся проглотить большой кусок пищи или большое количество холодной воды. Поэтому первому приступу икоты иногда предшествует чувство затруднения при прохождении пищи из пищевода в желудок.
Известно, что икота часто встречается у молодых людей с симптомами невроза. Французские исследователи даже предполагают, что за икоту отвечает одна из нервных цепей в нашем мозгу. Считается, что этот комплекс нервных клеток, унаследованный от предков, позволил управлять жаберной вентиляцией. У современных амфибий он регулирует закрытие голосовой щели, когда вода перекачивается через жабры, чтобы она не попадала в легкие. Этот рефлекс прекращается, когда концентрация углекислого газа в воде увеличивается. Но у человека нет жабр.
Это правда, но единственный научно доказанный метод остановки икоты — это увеличение концентрации углекислого газа в воздухе, которым вы дышите. Самый простой способ сделать это — вдохнуть и выдохнуть воздух из бумажного пакета.
Другая группа ученых предполагает, что у млекопитающих икота — это рефлекс, который учит младенцев сосать грудь. Он появляется до того, как ребенок покидает живот матери. А потом, в первые несколько месяцев жизни, у младенцев появляется икота практически после каждого приема пищи.
Икота у младенцев
Икота часто встречается у младенцев, чей желудок недоразвит, слишком мал и слишком быстро заполняется, особенно когда ребенок жаден до еды. Кроме того, у малышей центральная нервная система недостаточно развита, и поэтому чаще встречается эволюционный старый рефлекс. Частота и тяжесть икоты уменьшаются по мере роста младенца и развития его органов.
Икота у взрослых может быть вызвана любым раздражением диафрагмы. Это может быть реакция:
- На жадное «сухое» питание, переедание, вызывающее растяжение желудка и сжатие диафрагмы.
- На раздражение горла или желудка от очень горячей или холодной жидкостью.
- На избыток алкоголя (отравление им организма);
- На уремию, то есть задержку продуктов обмена в организме.
Перечислить полный список причин икоты сложно, потому что, по мнению врачей, спровоцировать ее может любое событие. Независимо от теории икоты, когда она длится несколько часов и часто возвращается, сигнализируя о том, что с внутренними органами что-то не так, необходимо обратиться к врачу.
Как развивается диабет 1 типа
Каков пусковой механизм развития диабета 1 типа, как и всех аутоиммунных заболеваний, до сих пор нет точного ответа. А вот главная причина болезни известна — недостаток инсулина возникает из-за гибели клеток островков Лангерганса. Островки Лангерганса — участки на хвосте поджелудочной железы, продуцирующие эндокринные клетки, которые участвуют в различных жизненных процессах.
Роль эндокринных клеток обширна, чтобы в этом убедиться, достаточно рассмотреть несколько примеров:
- Альфа-клетки производят гликоген, который накапливает энергию в печени. Этот полисахарид основная форма хранения глюкозы: запасы гликогена в печени у здорового человека могут достигать 6% от общей массы тела. Гликоген из печени доступен всем органам и может быстро восполнить дефицит глюкозы в организме.
- Бета-клетки вырабатывают инсулин, перерабатывающий глюкозу из крови в энергию. При недостаточном количестве бета-клеток или их некачественной работе, инсулина недостаточно, поэтому глюкоза остается в крови в неизменном виде.
- Дельта-клетки отвечают за выработку соматостатина, участвующего в работе желез. Соматостатин ограничивает секрецию соматотропина — гормона роста.
- ПП-клетки стимулируют выработку желудочного сока, без которого невозможно полноценное переваривание пищи.
- Эпсилон-клетки выделяют секрет, возбуждающий аппетит.
Островки Лангерганса снабжены капиллярами, иннервированы блуждающим и периферическим нервами, и имеют мозаичное строение. Островки, вырабатывающие определённые клетки, связаны между собой. Бета-клетки, вырабатывающие инсулин, угнетают производство глюкогена. Альфа-клетки подавляют продуцирование бета-клеток. Оба островка уменьшают количество производимого соматостатина.
Сбой иммунных механизмов приводит к тому, что иммунные клетки организма атакуют клетки островков Лангерганса. В силу того, что 80% поверхности островков занято бета-клетками, больше всего разрушаются именно они.
Погибшие клетки невозможно восстановить, оставшиеся клетки производят слишком мало инсулина. Его недостаточно для того, чтобы перерабатывать поступающую в организм глюкозу. Остаётся только принимать инсулин искусственно в виде инъекций. Сахарный диабет становится приговором на всю жизнь, он не излечим, и приводит к развитию сопутствующих заболеваний.
Симптомы мокроты в горле и дыхательных путях
Наиболее интенсивное отхаркивание мокроты происходит сразу после пробуждения, поэтому многие люди жалуются на утреннее чувство дискомфорта. Отхаркивание сопровождается болью, ощущением “комка” в горле и ограничением голосовых способностей — изменения в звучании и охриплость голоса.
Симптомы мокроты в горле:
- ощущение щекотки в горле;
- рвотный рефлекс;
- раздражение слизистой оболочки;
- измененный голос;
- хрипы.
Длительность выделений в горле и дыхательных путях зависит от причины. При бактериальных инфекциях мокрота может выделяться до 2-х недель (если не используется антибиотик), при вирусных – до 3-х недель. Хроническим симптом считается, если от него невозможно избавиться в течение более 3-4-х недель.
Мокрота в горле и дыхательных путях может сопровождаться лихорадкой, ушными болями, чувством слабости, как при простуде, ощущением расчесывания в горле, болями в груди. Человек, которого беспокоит охриплость или мокрота в горле, часто пытается избавиться от секрета, что сопровождается характерным звуком.
Классификация
По анатомическому признаку выделяют:
- передний краевой блефарит (поражается только ресничный край века);
- задний краевой блефарит — поражение краев век обусловлено воспалением мейбомиевых желез расположенных в толще век (мейбомиевый блефарит);
- комбинированный блефарит.

Стадии развития блефарита
В соответствии с этиологией выделяют неинфекционные и инфекционные блефариты. По характеру течения подразделяются на острые, подострые и хронические блефариты.
По клиническому течению выделяют различные формы заболевания:
- простую;
- себорейную (чешуйчатую);
- демодекозную;
- язвенную (остиофолликулит);
- аллергическую;
- угревую (розацеа-блефарит);
- смешанную.
Клинически выделяют:
- поверхностный блефарит (воспалительный процесс локализуется в зоне края века);
- глубокий блефарит (в патологический процесс вовлекаются подкожная клетчатка, мышечная и другие ткани века).
Выбирайте унитаз с “полочкой» и другие советы проктолога
Проктологи и гастроэнтерологи, рекомендуют тщательно выбирать унитаз.
Большинство современных унитазов не имеют так называемого полка, на который изначально попадают экскременты. На первый взгляд это кажется более эстетичным, но по факту в таком унитазе сложно или невозможно наблюдать за стулом. Кроме того, проблемы будут и когда по разным причинам необходимо взять образец кала для анализа. Поэтому, если хотите вовремя выявлять желудочно-кишечные патологии, выбирайте старомодный вариант.
Помните, что неправильная консистенция, цвет, форма или запах кала, если это длится дольше 3-х суток, должны побудить вас обратиться к врачу и рассказать о проблеме.
Не занимайтесь самолечением. Желудочно-кишечная система очень нежная, ее легко нарушить и даже полностью уничтожить. В этом случае, то, что можно было вылечить легко, с помощью таблеток или свечей, закончится операцией.
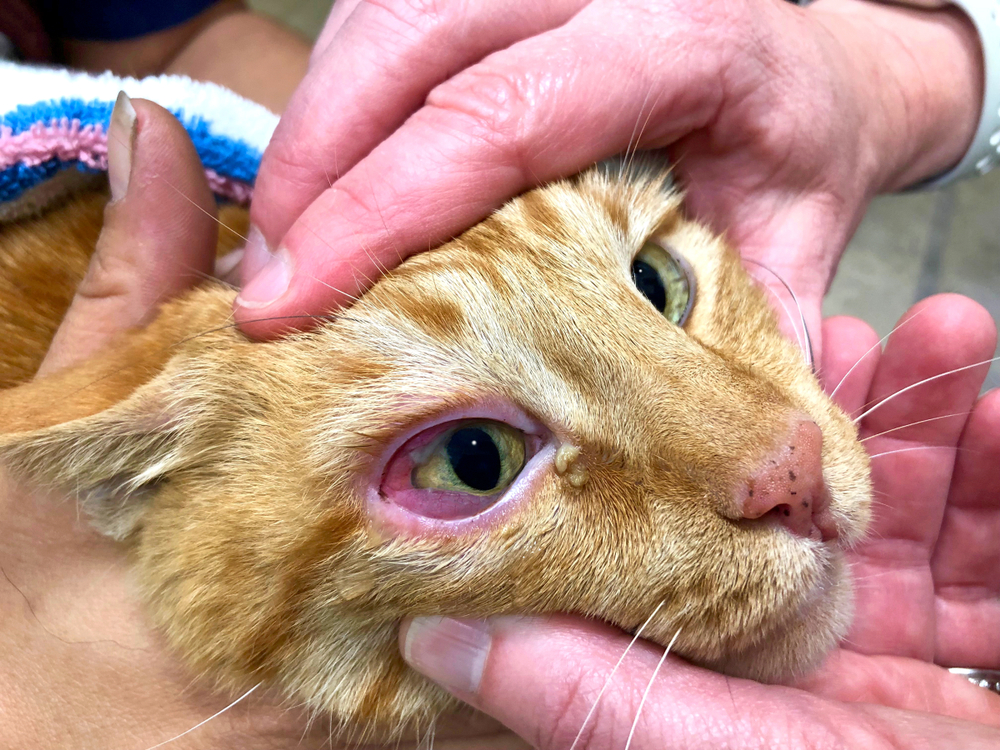
Причины возникновения блефарита
Причины возникновения воспаления век чрезвычайно разнообразны. Наиболее частыми причинами неинфекционного блефарита являются:
- Некорригированная патология зрения: синдром сухого глаза, дальнозоркость, астигматизм, близорукость.
- Механическое, химическое, термическое раздражение век.
- Травмы (ушибы, ожоги), попадание инородного тела в глаза.
- Аллергические реакции: при повышенной чувствительности к аллергенам — пыльце растений, лекарствам, шерсти животным, средствам гигиены, косметическим средствам и др.
Этиологическим фактором инфекционных блефаритов являются бактерии (эпидермальный/золотистый стафилококк), дрожжеподобные грибы, членистоногие (вши и клещи Demodex), вирусы (простого герпеса, опоясывающего лишая). Причина их усиленного размножения — перераспределение патогенов в области глаз, обусловленное воздействием внешней среды и наличием благоприятных условий для развития. К возникновению блефарита может приводить наличие хронических очагов инфекции в придаточных пазухах (фронтит/гайморит), миндалинах (тонзиллит), на коже (импетиго), в полости рта (кариес).
Клинически различают поверхностный блефарит, когда в воспалительный процесс вовлекается край века, и глубокий – с поражением подкожной клетчатки, мышц и других тканей века.
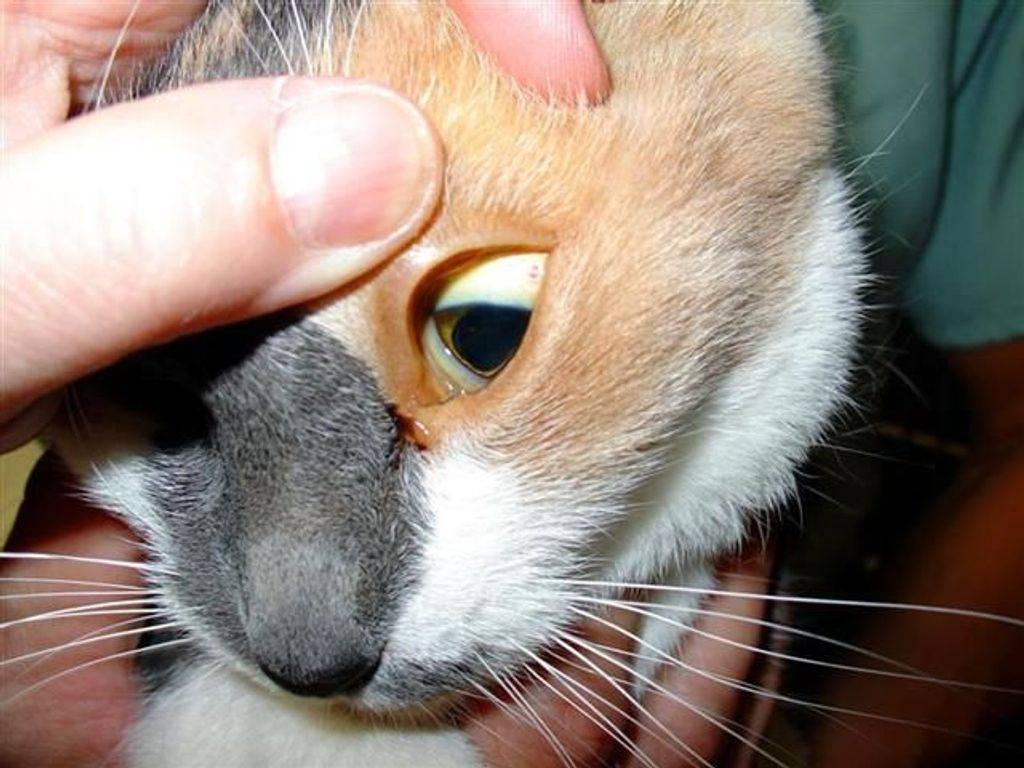
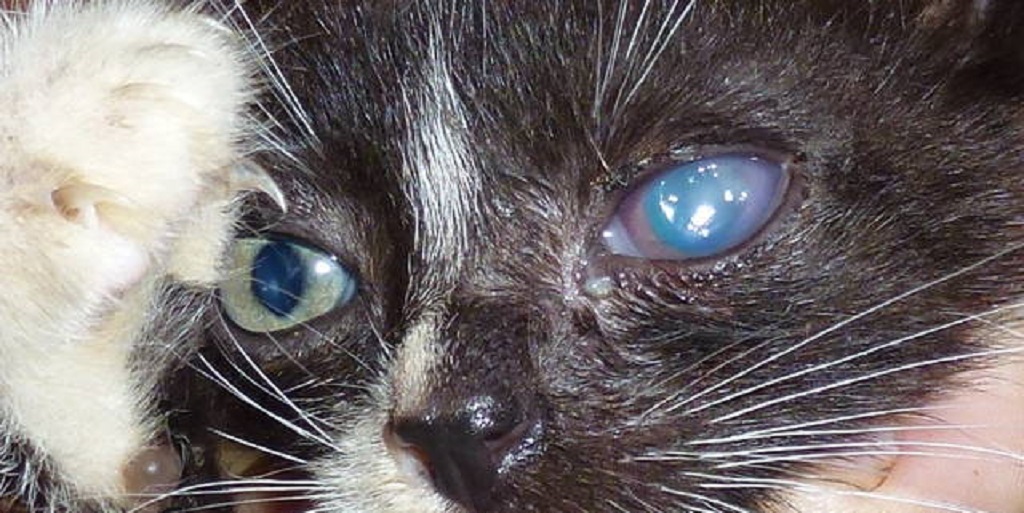
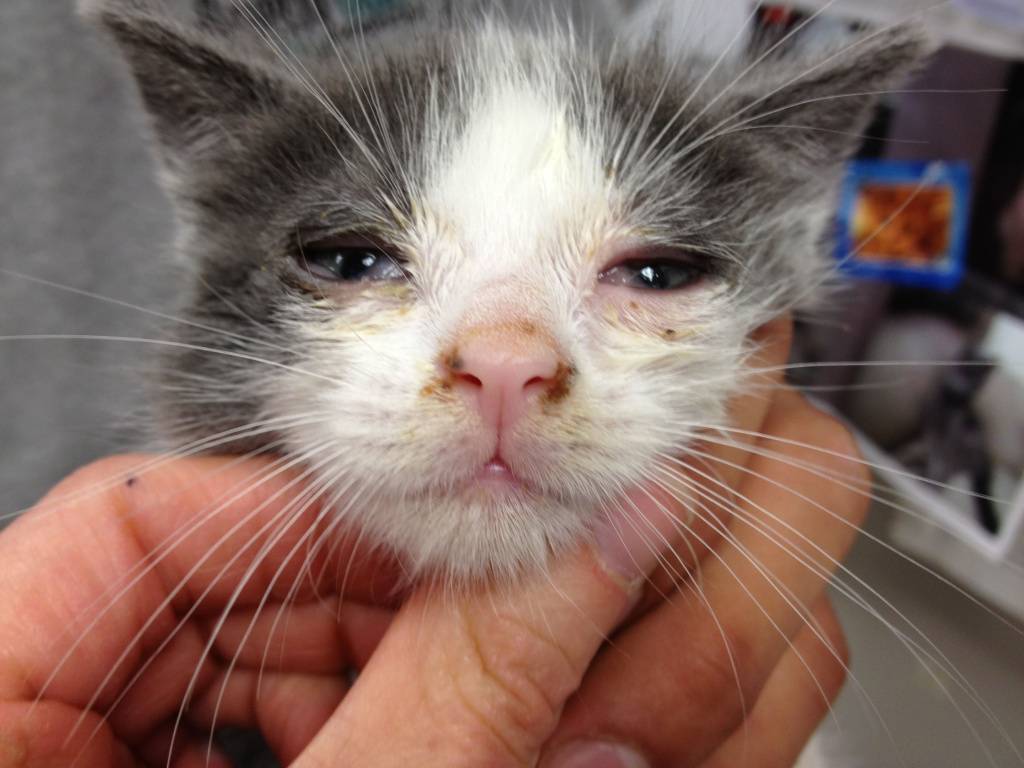
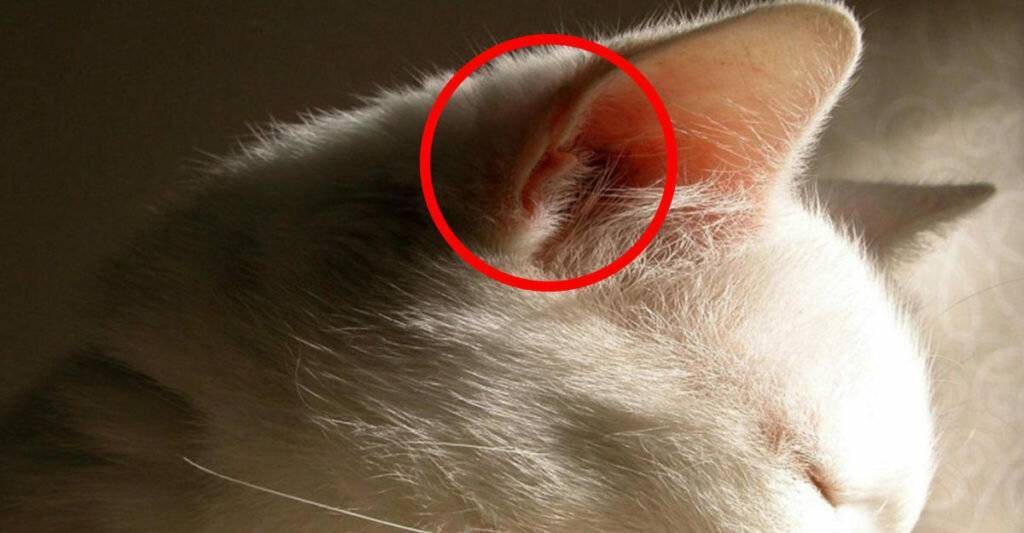
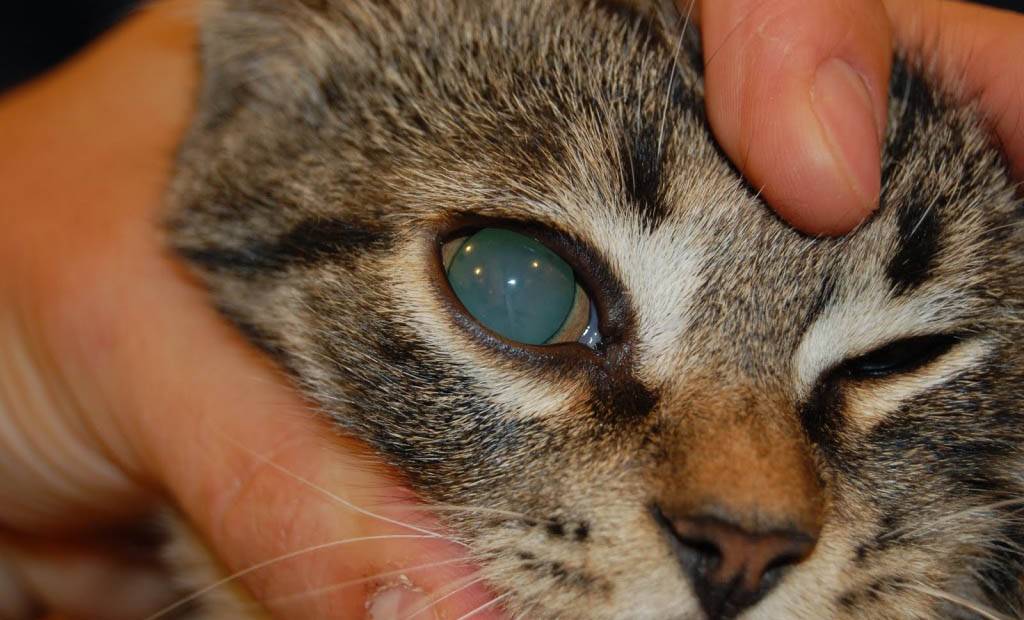
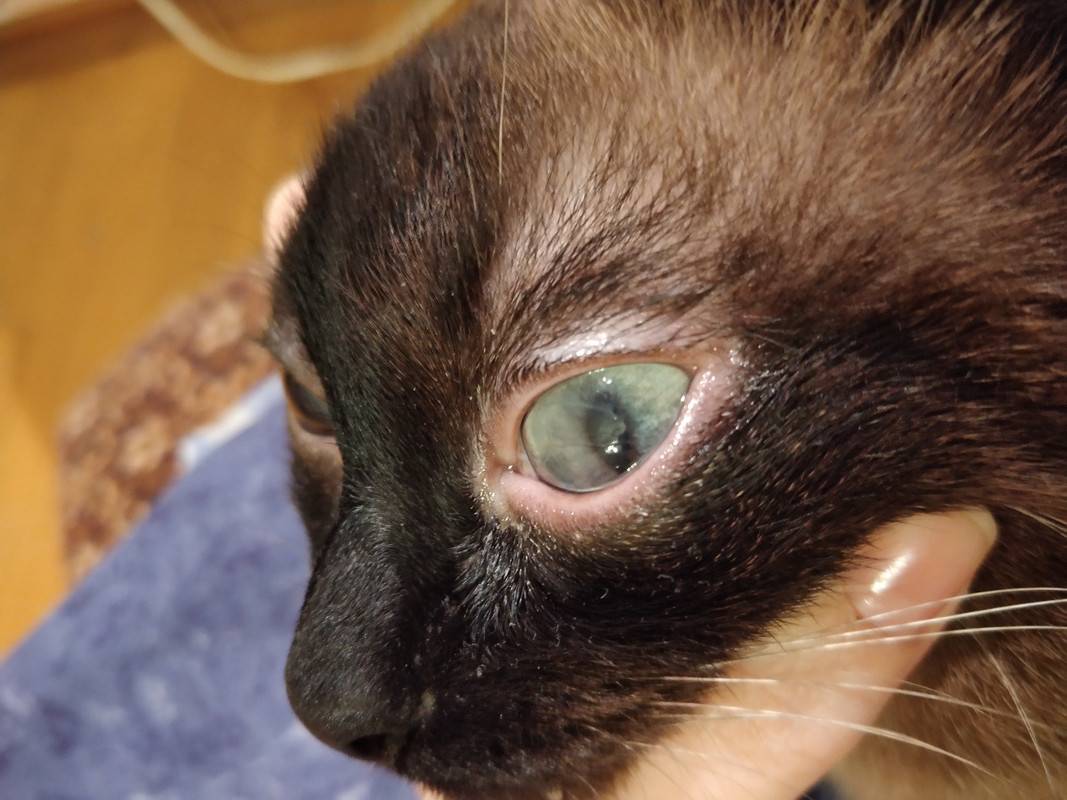
Причины появления мутной пленки на глазу
Мутная пленка и белое пятно на глазу у кошки возникают по нескольким причинам. В редких случаях возможно появление подобной патологии у котят, если у взрослой особи диагностировались инфекционные заболевания.
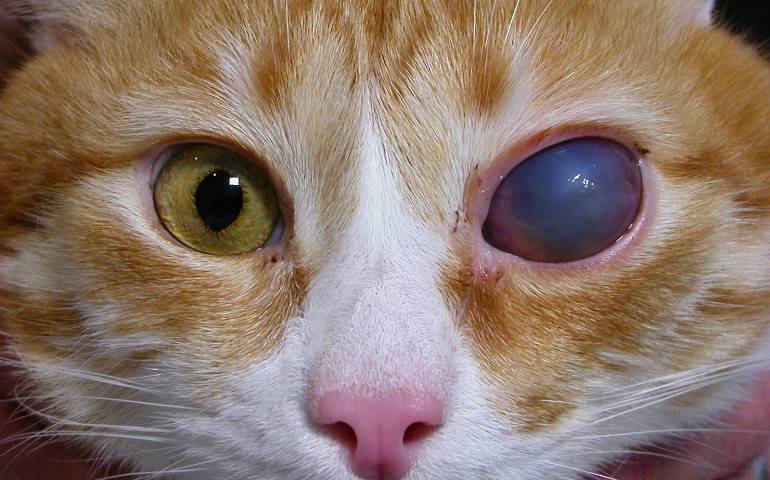
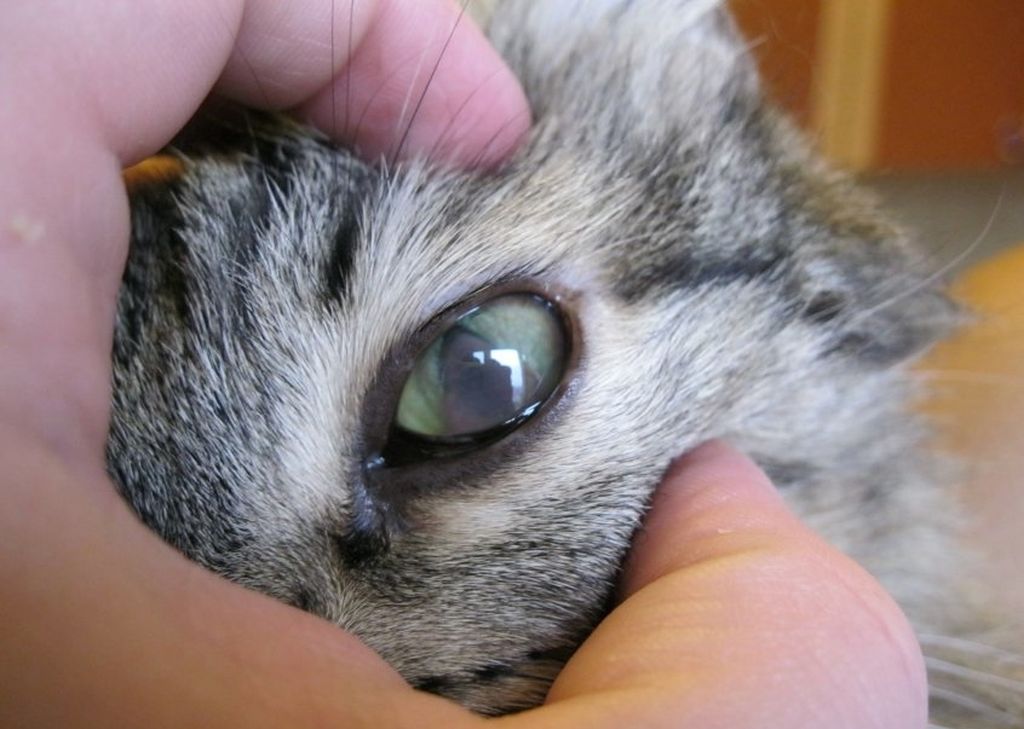
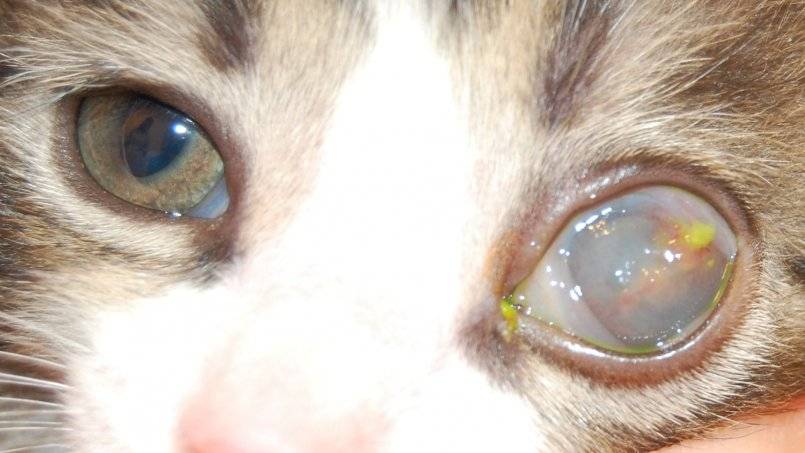 Бельмо на глазу у кошки
Бельмо на глазу у кошки
Основными причинами, приводящими к появлению мутных пятен на роговице, считаются:
- проблемы в работе эндокринной системы;
- механические повреждения глаз;
- отсутствие правильной гигиены у кошки;
- неправильное питание питомца;
- процессы дегенерации в глазных яблоках;
- заболевания, спровоцированные бактериями либо грибками (часто вызывают кератит).
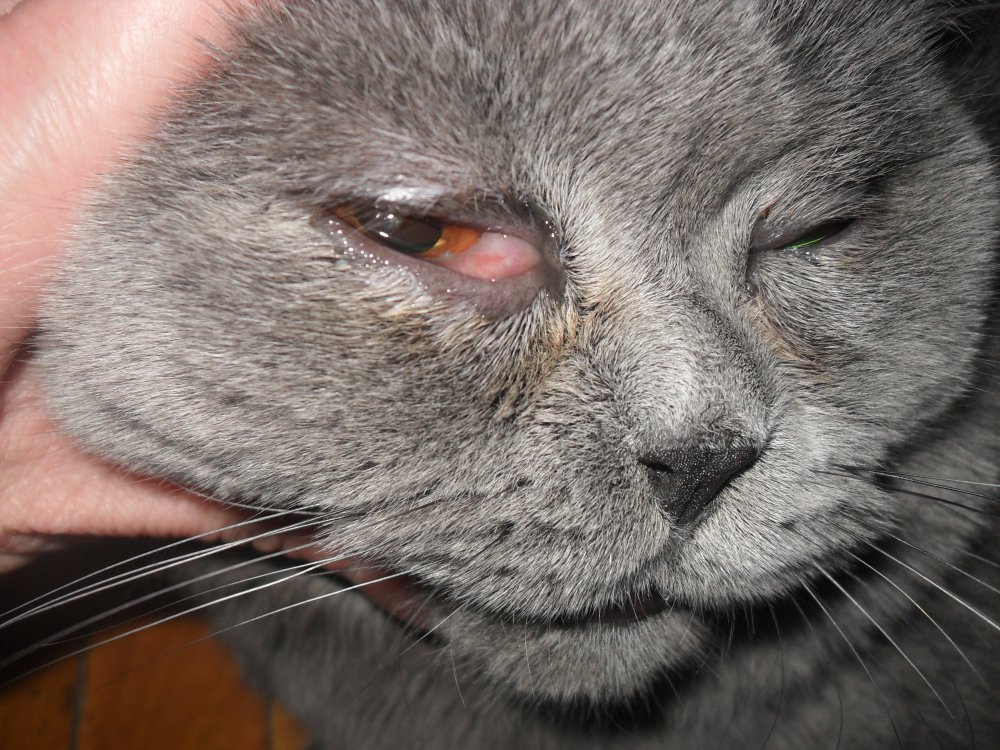
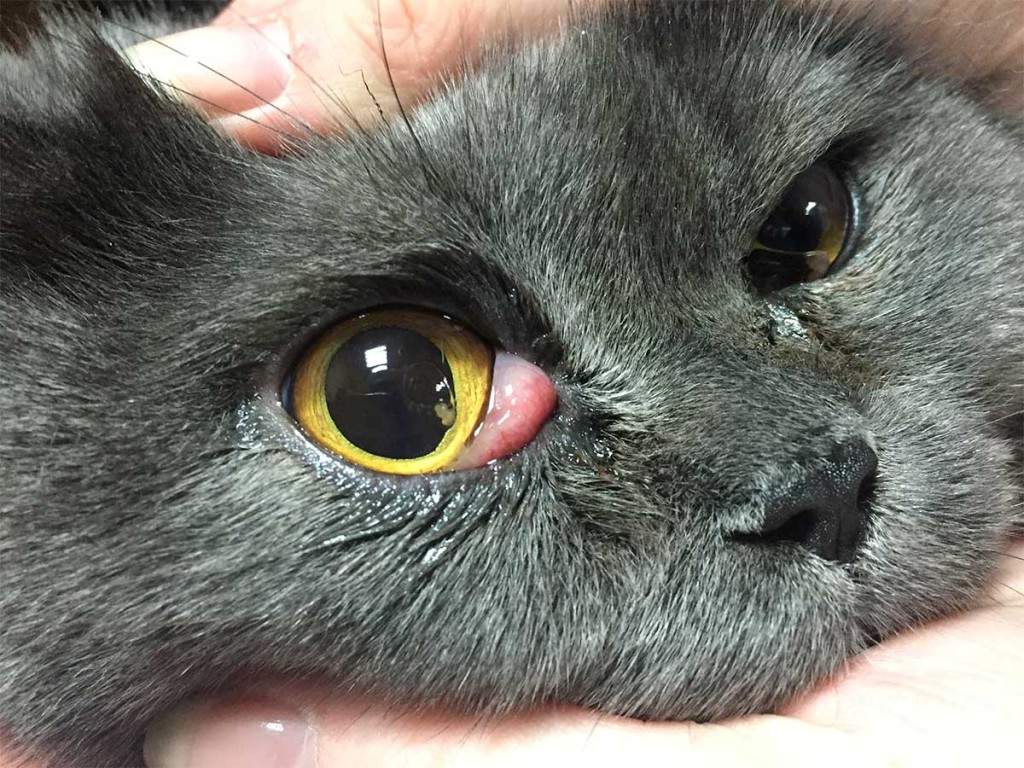
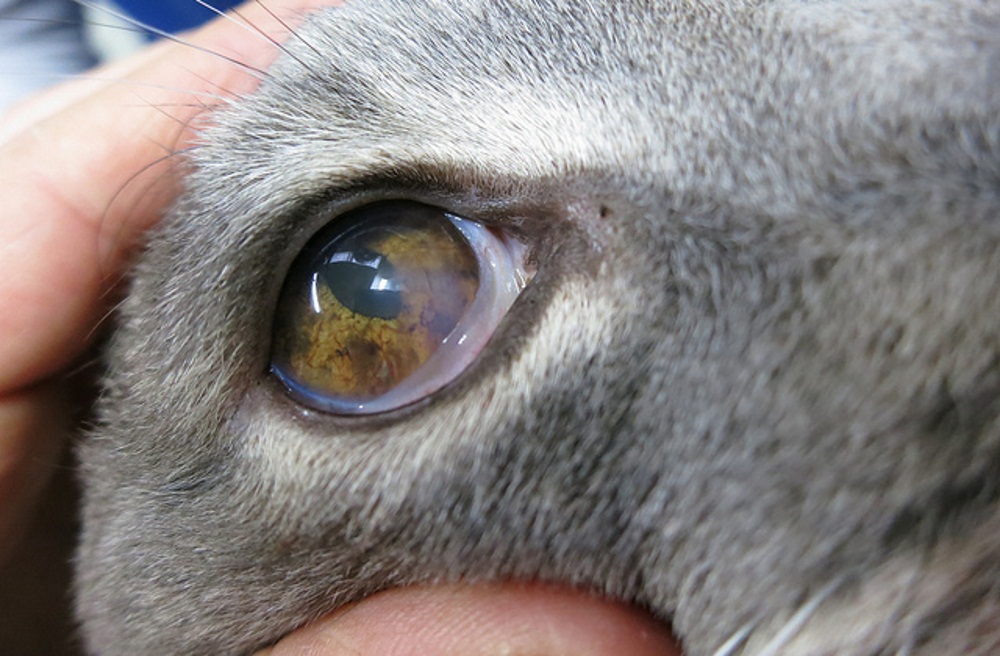
Важно! К сожалению, ни одно животное не застраховано от развития болезней глаз, поэтому рекомендуется внимательно следить за питанием и состоянием кота. Травматическое повреждение глаза когтем
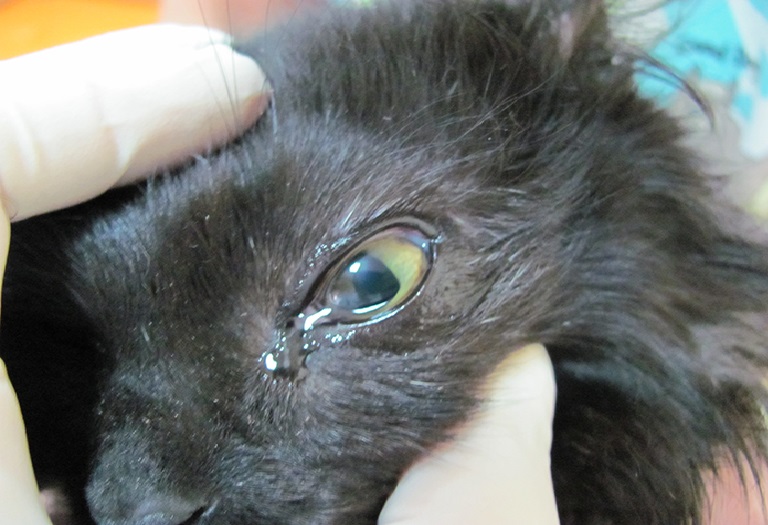
 Травматическое повреждение глаза когтем
Травматическое повреждение глаза когтем
Помимо этого, выделяют ряд болезней, которые негативно влияют именно на глаза животного, в результате чего происходит помутнение роговицы.
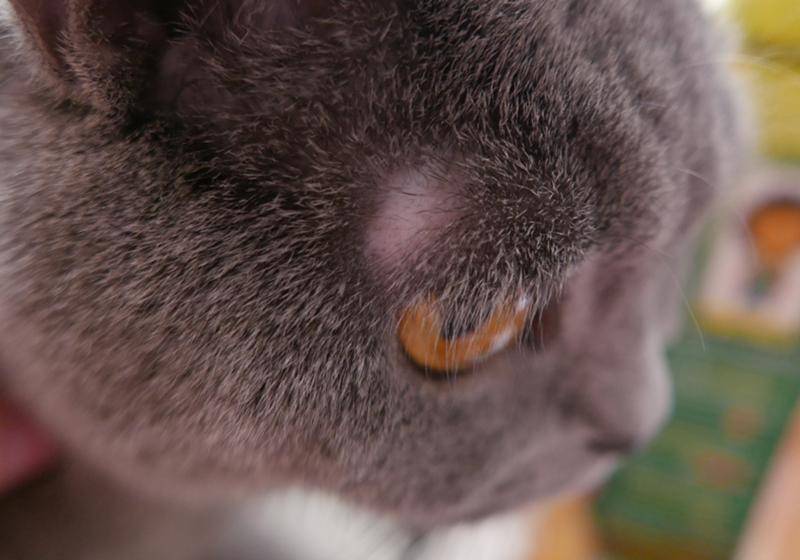
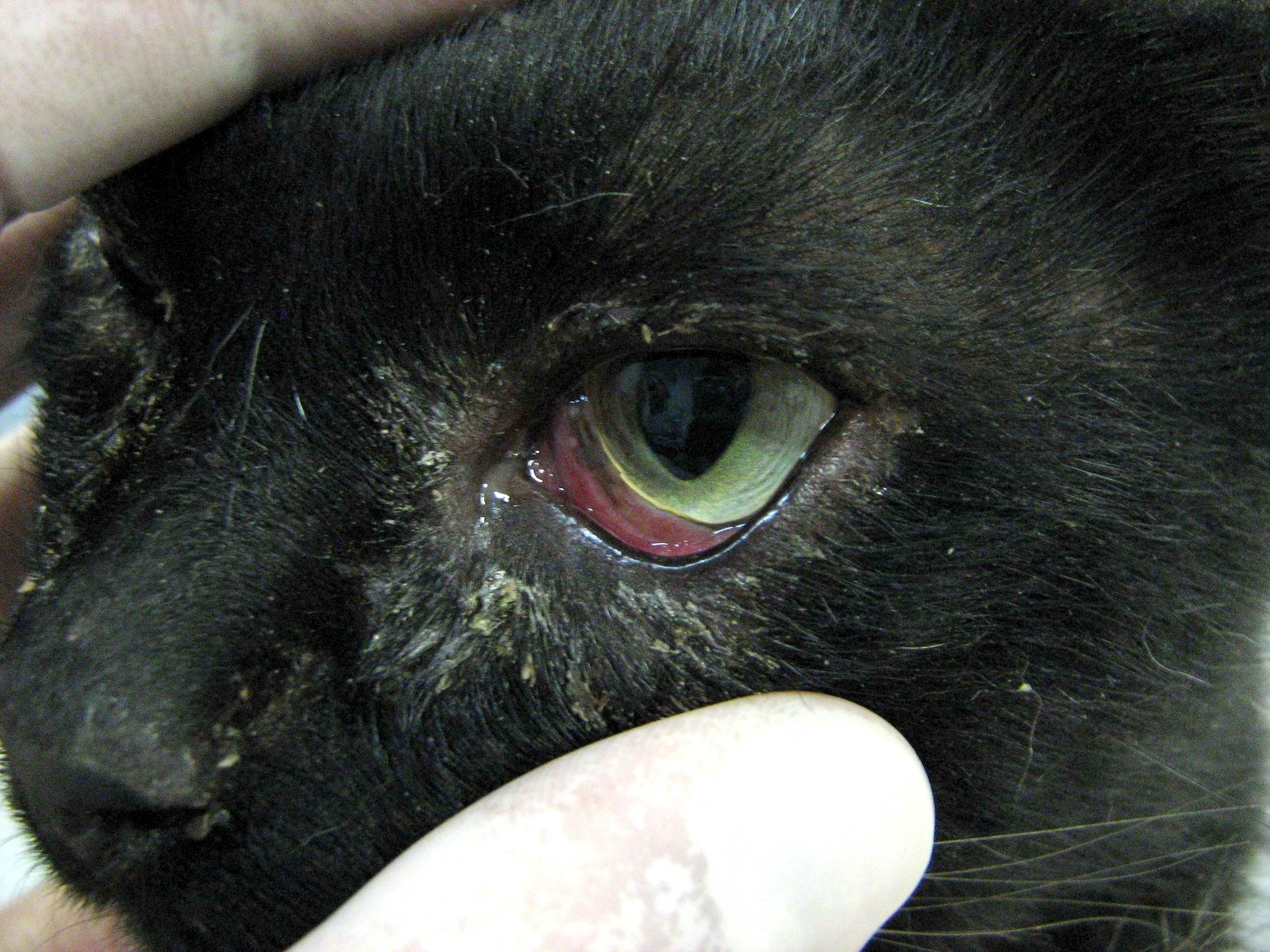
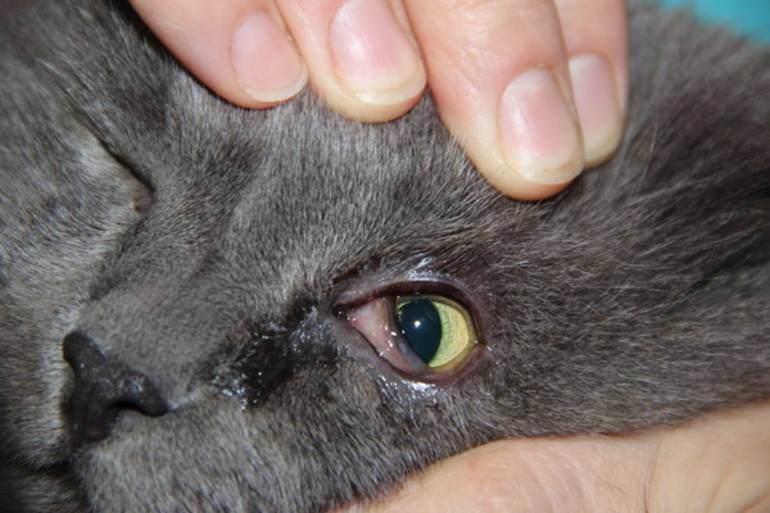
- Язва роговицы у кошки. Язвенное поражение роговицы у котов возникает нередко. Не заметить подобное явление сложно. У животного усиливается слезотечение, роговица отекает, отмечается блефароспазм — непроизвольное сокращение мышц глаз. Наиболее частыми причинами считаются травмы и химические ожоги.
- Стафилома. Стафиломой называют выпирающее бельмо, возникающее в результате повышенного давления в глазу.
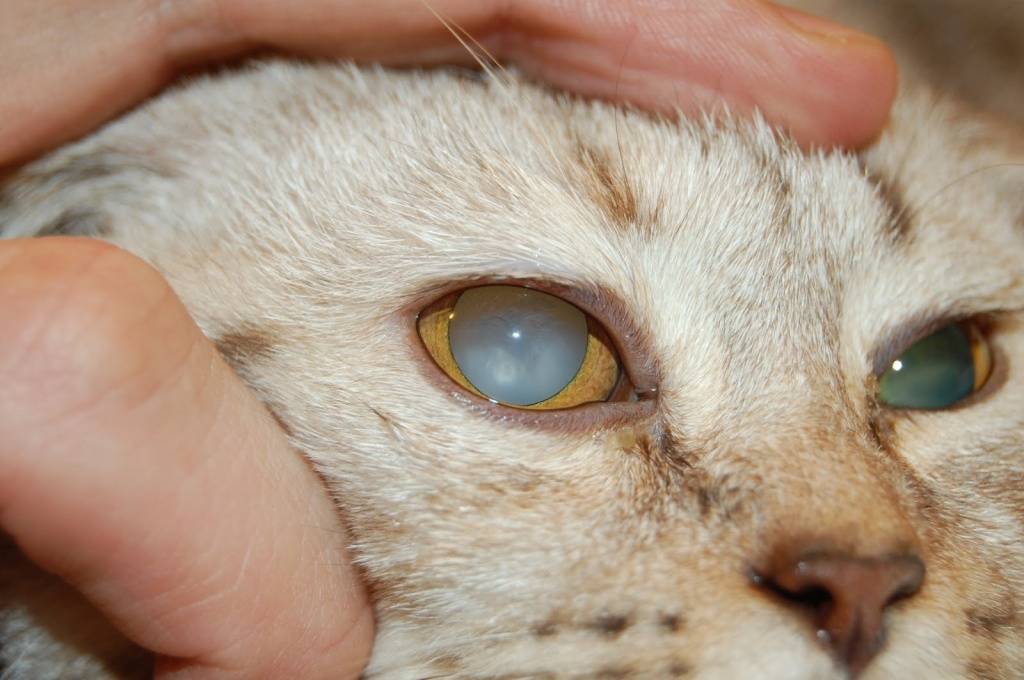
- Катаракта у кошек. Подобное заболевание диагностируется не только у пожилых животных, но и у молодых особей. Основными причинами считаются наличие глистных инвазий и сахарного диабета.
- Глаукома. Причиной возникновения глаукомы считают повышенное давление внутри глазного яблока. Происходит нарушение всех функций зрительной системы. Роговица становится мутной, появляются сильные болезненные ощущения, веко отекает, в белочной оболочке присутствуют кровоизлияния.
- Блефарит у кошек. Блефаритом называют воспалительный процесс на веках. Нередко его путают с конъюнктивитом, однако с подобным заболеванием сложнее справиться самостоятельно. Для постановки точного диагноза рекомендуется сразу обращаться к врачу.
- Лейкома. Лейкома — это образование рубца на роговице (бельмо). Заболевание можно спутать с катарактой, поэтому рекомендуется не заниматься самостоятельным лечением.
Бельмо у любых котов различается по течению патологии:
- врожденное. Появляется нечасто, причинами считаются нарушения в организме животного в период внутриутробного развития. Возникает бельмо у котенка при наличии инфекции и вирусов у кошки-матери;
- приобретенное. Распространенная форма болезни, возникает по разным причинам.
Бельмо у домашних кошек также разделают по типу расположения на глазу:
- периферическое. Не затрагивает область зрачка, чаще расположено в боковой части, выглядит как белое пятно с черными вкраплениями;
- центральное. Бельмо располагается в самом центре глаза, нередко перекрывает зрачок практически полностью;
- тотальное. В подобном случае бельмо распространяется на глазу у кота полностью.
Важно! Болезни глаз у кошек требуется лечить вовремя, в противном случае возможна полная потеря зрения у питомца
Патогенез
В основе патогенеза блефарита лежит нарушение секреторной функции мейбомиевых желез, приводящее к «загустению» секрета, что создает благоприятную среду для попадания/размножения различных патогенов (вирусов, бактерий, клеща Demodex, грибка) и развития воспалительного процесса на краях века.
Воспалительный процесс краев век является центральным патофизиологическим звеном. По мнению различных авторов, хронические блефариты являются следствием изменения свойств липидов секрета мейбомиевых желез, обусловленное липазами бактериальной флоры с закупоркой отверстий выводных протоков желез в последующем. Закупоренные протоки способствуют росту и развитию бактерий и клещей, которые и запускают воспалительный процесс. Постоянное нахождение бактериальной флоры в конъюнктивальной полости способствует развитию хронического процесса с последующими сужением и облитерацией выводных протоков мейбомиевых желез.
Патогенез
Механизмы развития желтухи разные:
- избыточное образование билирубина при массивном распаде эритроцитов и, соответственно, гемоглобина;
- нарушение захвата билирубина печеночной клеткой (этот процесс происходит при участии определенных ферментов и белков);
- нарушение связывания билирубина в печеночной клетке (процесс контролируется ферментными системами);
- уменьшение выделения билирубина в желчь;
- закупорка желчевыводящих путей.
По патогенезу желтуха бывает надпеченочной, печеночной (или паренхиматозной) и подпеченочной (обтурационной). При паренхиматозной нарушается процесс захвата, связывания и выведения билирубина клетками печени. Этот вид желтухи развивается также и при задержке желчи в мелких протоках внутри печени (внутрипеченочный холестаз). Такой механизм встречается при гепатитах, токсических гепатитах и циррозе печени. Билирубин не выводится через печень в протоки и повышается его уровень в крови.
Патогенез механической (подпеченочной) связан с частичной/полной непроходимостью желчевыводящих путей. При этом печень нормально связывает билирубин, но нарушается его отведение желчи в кишечник (он накапливается в клетках и выводящих путях). Выше от места препятствия повышается давление и компоненты желчи, в частности билирубин, из межклеточных тканей попадают в кровь. В плазме повышается уровень связанного билирубина, он выделяется с мочой, и она приобретает цвет пива. Поскольку в кишечник желчь не поступает, кал обесцвечивается. Длительная обструкция путей и холестаз (несколько месяцев) влечет развитие билиарного цирроза печени.
Гемолитическая желтуха развивается при массивном распаде эритроцитов с чрезмерным образованием непрямого билирубина. В том количестве, в котором образуется непрямой билирубина, печень не может его «переработать» — превратить в связанный. Распад эритроцитов отмечается при наследственных гемолитических анемиях, гиперфункции селезенки, где в большей части происходит разрушение эритроцитов (первичный и вторичный гиперспленизм).
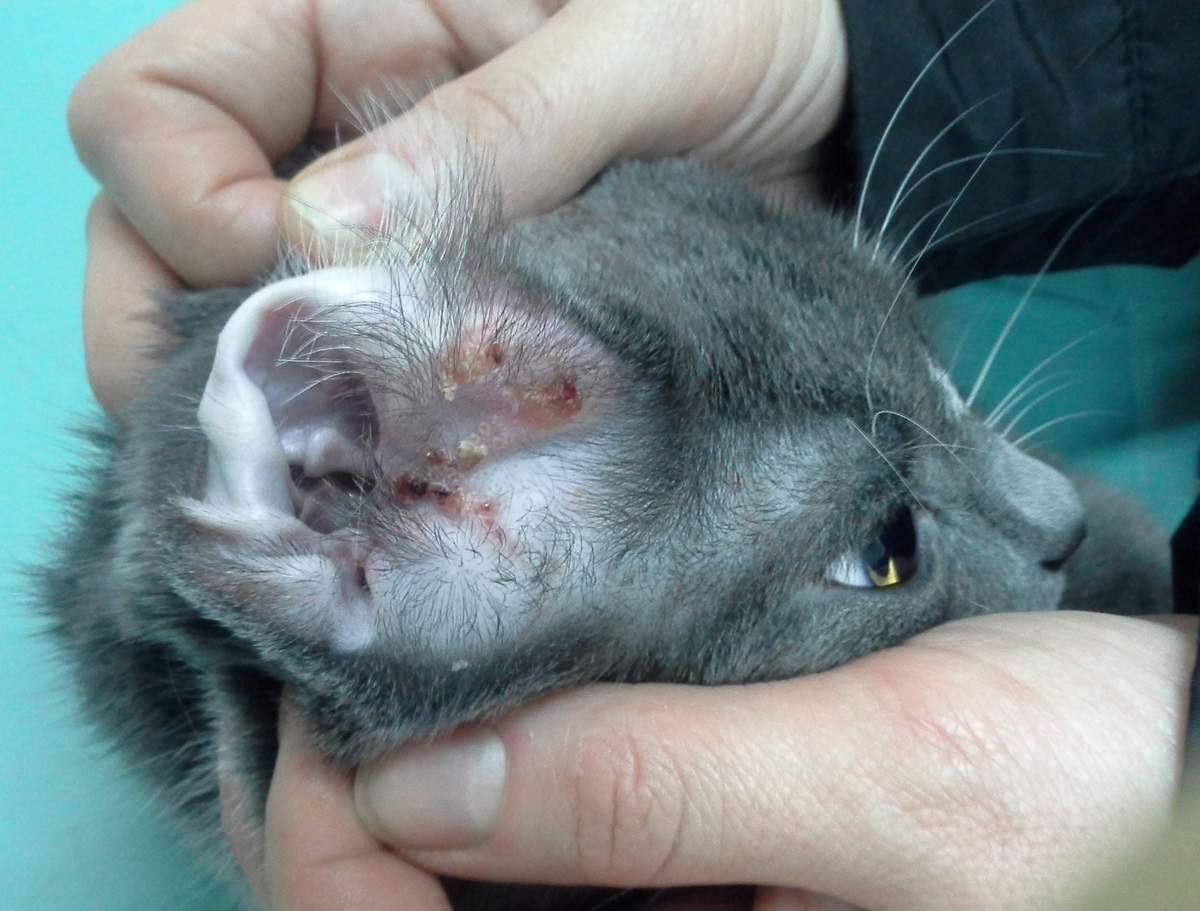
Тревожные симптомы
Первичная реакция на укус — покраснение, припухлость поврежденных тканей. Естественная реакция на раздражение сама по себе опасности не представляет.
Для развития и проявления патологического процесса после проникновения инфекции требуется время. Инкубационный период длится в среднем от 10 до 30 часов.
При укусе уличной кошки не стоит ждать появления опасных симптомов, так как при появлении признаков заражения бешенством вылечиться уже нельзя. К какому врачу обращаться после укуса кошки? После получения раны от бродячего животного обязателен визит в травматологический пункт, к травматологу.
На образование очага воспаления указывают следующие симптомы:
- обширный отек после укуса кошки — при надавливании на кожу сохраняются вмятины, ощущается неприятная пульсация;
- красновато-багровый оттенок кожи на месте поражения;
- усиление болезненности проблемного участка даже в состоянии покоя;
- тошнота;
- увеличение лимфоузлов;
- мышечные и головные боли;
- повышение температуры — сначала фиксируется локальное усиление нагрева, кожа становится словно горячей, затем общий субфебрилитет;
- скопление гнойного экссудата в ране, образование прыща с белой сердцевиной;
- зуд в очаге воспаления.
Наличие и степень проявления симптомов влияет на решение, чем лечить укус кошки, обращаться ли к врачу. Не стоит откладывать визит при серьезных признаках поражения.
Несформированная иммунная система детей особенно подвергает риску организм ребенка. Врач-травматолог после осмотра даст рекомендации, чем обработать рану после укуса кошки с учетом возраста малыша, при необходимости назначит лечение.
Опасные симптомы могут свидетельствовать о развитии аллергической реакции — пострадавшему требуется незамедлительное врачебное вмешательство.
Как устроена околососковая область
Эта часть отличается от всей остальной женской груди более тонкой, чувствительной кожей, имеющей множество нервных окончаний. По степени чувствительности ее можно сравнить с половыми органами.
На ореоле имеется несколько возвышений, похожих на небольшие прыщики. Это железы Монтгомери, выделяющие специальную жидкость, не дающую пересыхать нежной коже. На соске открываются отверстия, называемые млечными порами. Через них выделяются молозиво и молоко.
Ореола может иметь разный цвет, зависящий от количества гормонов и пигмента в коже. Поэтому у некоторых женщин она достаточно светлая, а у других – темная. Цвет этой зоны может меняться в течение жизни – в молодости он более светлый, а к старости темнеет. Потемнение ареолы также наблюдается во время беременности.
Поэтому равномерное изменение оттенка этой области, а также наличие беловатых возвышений считается нормой. Но на соске и возле него могут появляться патологические очаги, имеющие различные причины.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.
Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов. Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию
Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
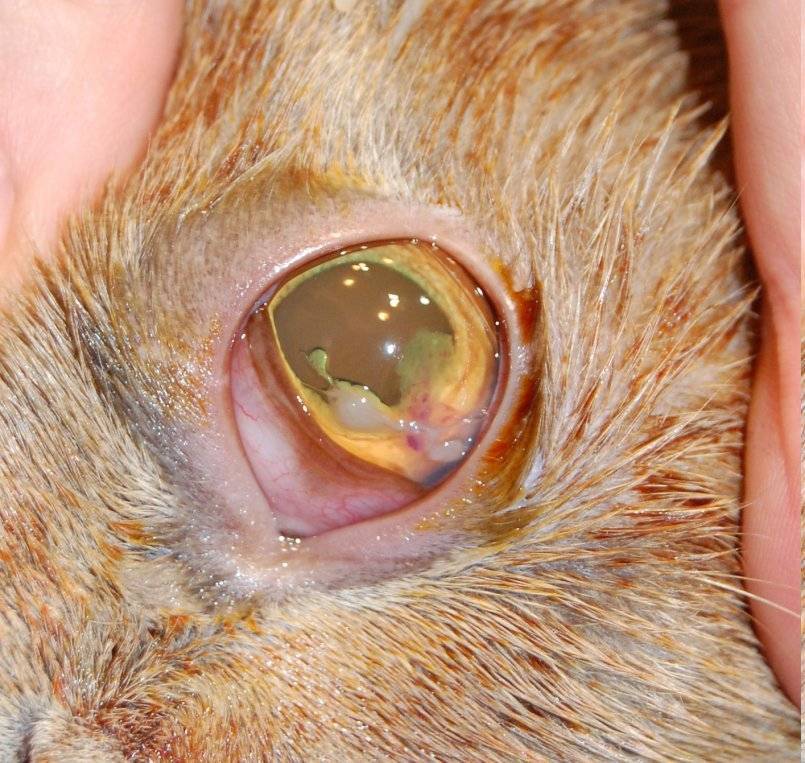
Причины заболевания
Характерной причиной бельма являются патологические процессы, распространяющиеся на роговую оболочку, особенно на ее глубинные слои.
К появлению такого нарушения приводят следующие заболевания и факторы:
- кератит любой этимологии (в данном случае происходит поражение роговицы, ведущее к образованию рубцовой ткани);
- отсутствие адекватного лечения любого офтальмологического дефекта (бельмо в этом случае может иметь большие размеры);
- трахома;
- возможные последствия любых травм, в том числе – полученных в процессе хирургического вмешательства;
- любые неудачные операции на глазах вне зависимости от заболевания;
- кислотные, щелочные и химические ожоги;
- истончение роговой оболочки;
- повышенное внутриглазное давление;
- язвенные образования на поверхности роговицы.
При щелочных ожогах в большинстве случаев удаление или лечение бельма не представляется возможным.
Потому как такие вещества способны быстро проникать в глубокие слои роговицы, и образования рубцового характера в таких слоях проблематично удалить даже при использовании современного медицинского оборудования.
Запомните! Крайне редко встречается врожденная форма заболевания, возникающая в результате генетической предрасположенности. В таких ситуациях лечение возможно при своевременном диагностировании.
Анализы и диагностика
В диагностике желтух основное значение придается биохимическим пробам: определение уровня билирубина (общий, прямой и непрямой), исследование ферментов печени, которые являются индикатором поражения печеночных клеток (АЛТ, АСТ, ГГТ — гамма-глутамилтрансфераза). В норме уровень общего билирубина 0,5– 20,5 мкмоль/л, прямой – 0-4,3 мкмоль/л, непрямой – 0-16,2 мкмоль/л. При паренхиматозной повышается общий, непрямой и прямой билирубин, поскольку повреждается печеночная клетка. При гемолитической повышен показатель общего и непрямого билирубина. При механической — общий и прямой, а непрямой в пределах нормы.
- При вирусных гепатитах определяются маркеры вирусных гепатитов А, В, С, D, G, а также TTV цитомегаловируса. Наличие даже одного маркера, определенного методом ПЦР, подтверждает вирусный гепатит. Отсутствие маркеров вирусных гепатитов отвергает их наличие.
- УЗИ выявляет камни в билиарной зоне, опухоли и кисты.
- КТ подтверждает наличие камней, опухоли или кисты при механической желтухе.
- При подозрении на опухоль назначаются онкомаркеры — альфа-фетопротеин и раково-эмбриональный антиген.