Диагностика инфекции Лайма
Быстрая и правильная диагностика начальной стадии болезни Лайма позволяет провести эффективную антибактериальную терапию. Если болезнь уже перешла в диссеминированную или хроническую фазу – диагностика может быть затруднена. Наибольшие проблемы с правильной диагностикой болезни Лайма возникают у пациентов с поздними хроническими симптомами, которые проявляются через несколько лет после заражения.
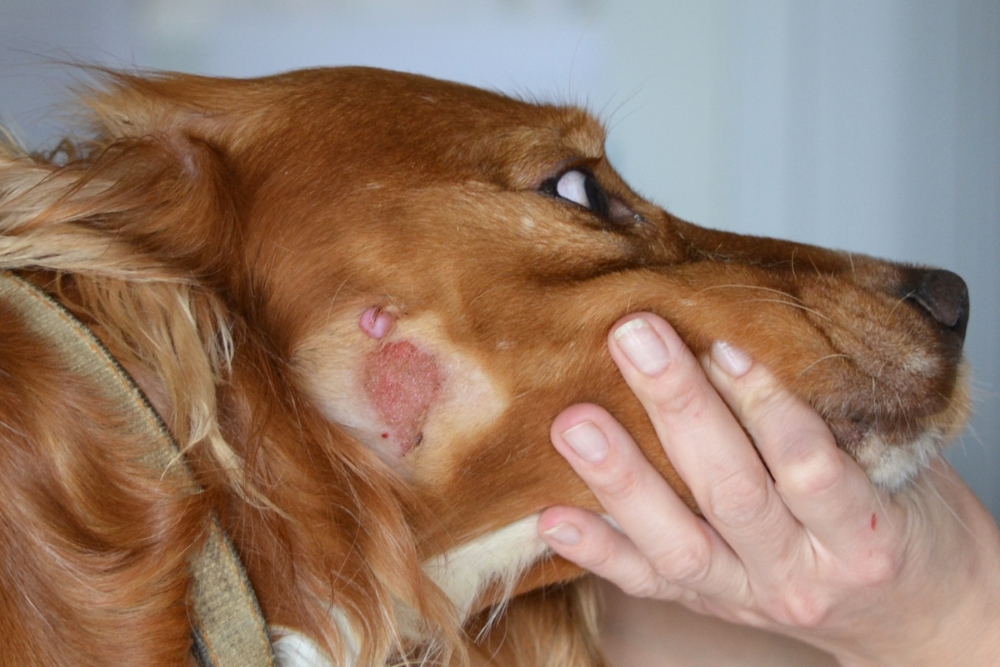
В случае болезни Лайма на самой ранней стадии диагностируется кожное проявление инфекции, то есть мигрирующая эритема (ЭМ). Наличие эритемы в сочетании с анамнезом (пациент подтверждает контакт с клещом или нахождение в эндемичной области клеща) считается показанием к началу антибактериальной терапии. В этом случае никаких дополнительных серологических тестов не требуется.
Если эритемы нет, диагноз ставится на основании:
- опроса;
- клинических симптомов;
- двухэтапных серологических тестов.
Сначала проводится серологический тест с использованием метода ELISA, который выявляет антитела IgM и IgG.
- Антитела IgM сохраняют наивысший уровень в крови в период от 4-6 недель с момента заражения, чаще всего они исчезают через 4-6 месяцев.
- Антитела IgG будут обнаруживаться через 6-8 недель после заражения, и их уровни могут сохраняться в течение многих лет, несмотря на проведение антибактериальной терапии.
Серологический тест с использованием метода ELISA
ИФА может давать ложноположительные результаты, отсюда необходимость в дополнительном тесте Вестерн-блоттингом, который имеет высокую специфичность.
Болезнь Лайма диагностируется только в контексте имеющихся клинических симптомов, т.е. положительный результат теста без наличия симптомов не является синонимом подтверждения наличия болезни. Серологические тесты также не позволяют четко разграничить активную болезнь Лайма (активную инфекцию) и перенесенную болезнь Лайма.
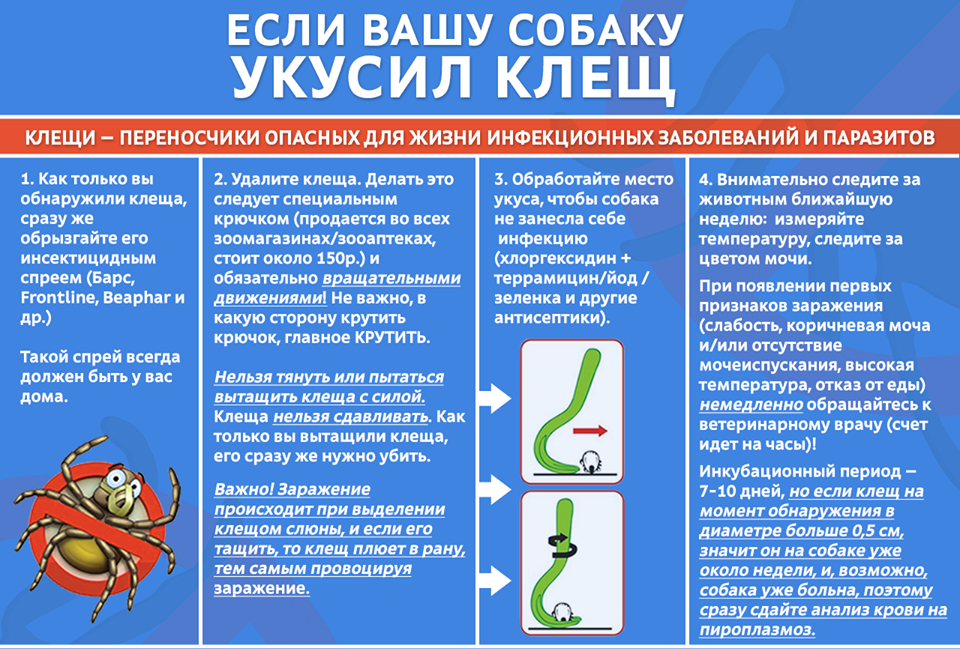
Последствия от укуса клеща
Они не всегда заметны сразу, и в этом заключается скрытая угроза. Больше всего собаководов пугают инфекционные хвори со шлейфом осложнений, но понимание того, что питомец болен, нередко, к сожалению, приходит слишком поздно.
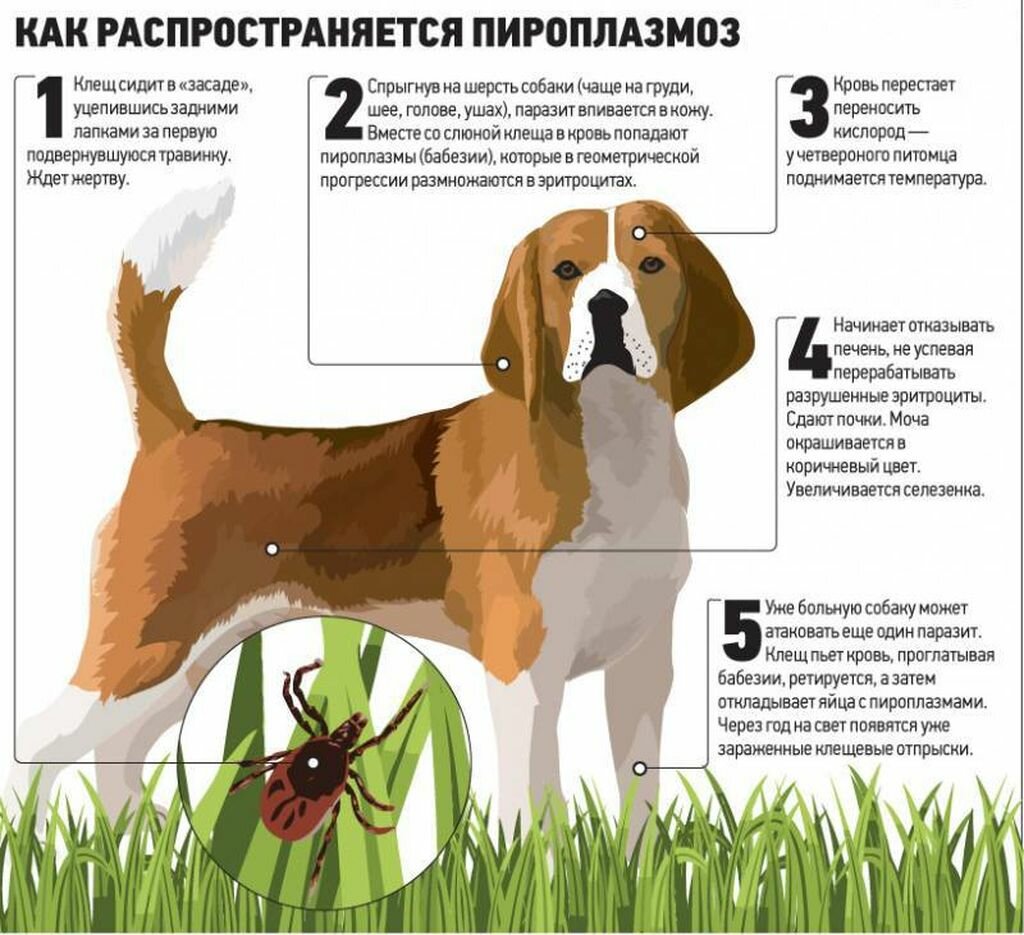
Пироплазмоз
Из-за возбудителя болезни (бабезий, разрушающих эритроциты) ее также называют бабезиозом. От заражения до проявления проходит 2-21 день. У пса отмечаются вялость, повышение температуры, желтушность, одышка, расстройство пищеварения, а также сбои в работе важнейших органов, включая сердце, печень, легкие и почки. Собака много пьет, но отказывается от еды. Моча темнеет, приобретая красный, коричневый или черный цвет.
Запоздавшее лечение пироплазмоза чревато серьезными осложнениями и летальным исходом. Типичные последствия бабезиоза:
- анемия;
- аритмия и сердечная недостаточность;
- воспалительный процесс в печени;
- ишемия головного мозга;
- почечная недостаточность;
- поражения ЦНС;
- гепатит (вследствие длительной интоксикации).
Бартонеллез
Заболевание названо в честь бактерий Bartonella, ответственных за его возникновение.
Распространенные признаки:
- сердечные и сосудистые недомогания;
- анемия и лихорадка;
- похудение и сонливость;
- менингит и отек легких;
- кровотечения из носа;
- слабость задних конечностей;
- воспаление век и суставов;
- кровоизлияния в глазном яблоке.
Симптоматика часто стерта, из-за чего животное может годами носить болезнь в себе и неожиданно умереть без видимых (для хозяина) причин.
Боррелиоз (болезнь Лайма)
Также получила имя от своих возбудителей, бактерий Borrelia. Спустя 2 недели после укуса могут появиться лихорадка, нарушения в работе сердца, слабость, отсутствие аппетита, увеличенные лимфоузлы и скованность в походке. Характерные симптомы:
- неврологические расстройства;
- воспаления суставов (переходящие в хроническую форму);
- хромота (иногда исчезающая);
- воспалительные процессы в сосудах и тканях.
Гепатозооноз
Появляется не только после укуса, но и в результате случайного заглатывания клеща, зараженного микроорганизмами из рода Hepatozoon. Сначала они концентрируются в лейкоцитах, но постепенно расползаются по организму.
Болезнь «молчит», пока иммунитет сильный, и ярко проявляет себя, как только защитные силы ослабевают: собаку лихорадит, у нее болят суставы и мышцы, слезятся глаза, появляется слабость. Иногда с момента укуса до вспышки болезни проходит несколько лет.
Эрлихиоз
В развитии недуга повинны риккетсии Ehrlichia, паразитирующие в клетках. В России эрлихиоз, чьим характерным признаком считается изматывающая лихорадка, диагностируется с 2002 года.
Насторожить должна сниженная активность четвероногого – отказ от игр, заторможенные реакции, постоянное желание лежать. Хуже, если симптомы со стороны незаметны: недуг будет подтачивать организм, постепенно выводя из строя глаза, сосуды, суставы, селезенку, костный мозг и другие органы.
Лихорадка Q
Ку-лихорадка – это зоонозное заболевание, которое может передаваться от животных к человеку. Когда клещ питается кровью инфицированного животного, он оставляет патогенные микроорганизмы на коже, и шерсти вместе с фекалиями, которые быстро высыхают и являются компонентом пыли на шерсти и продуктах жизнедеятельности инфицированных животных. Заражение человека может происходить в основном при вдыхании загрязненных аэрозолей.
Козий грипп – это разговорное название заболевания, которым средства массовой информации называют случаи Q-лихорадки, которые были зафиксированы, например, в Нидерландах.
Лихорадка Q
Профилактика клещевого энцефалита
Клещевой энцефалит — опасное заболевание, которое поражает нервную систему и в единичных случаях может приводить к смерти. Риску подвергаются люди, проживающие в местах обитания энцефалитных клещей. У большинства заболевших энцефалит проходит без последствий. Более подробно о начальных симптомах и развитии заболевания можно прочитать в статье: «Клещевой энцефалит».
Если вы проживаете в регионе, эндемичном по клещевому энцефалиту, не были привиты от этой инфекции и подверглись нападению клеща, желательно как можно быстрее после его удаления обратиться к врачу. Врач расскажет вам о возможных методах ранней диагностики инфекции и о доступных методах профилактики заболевания в вашей ситуации.
Быстрые результаты (в течение 6–8 часов) даёт анализ на клещевой энцефалит, выполненный методом полимеразной цепной реакции (ПЦР). Для анализа нужно сдать кровь или доставить в лабораторию удалённого клеща. К сожалению, большинство учреждений обещают результаты анализа только через двое суток. Если подтверждается факт заражения, необходимо провести экстренную профилактику.
Экстренная профилактика — это введение человеку иммуноглобулина — готовых антител против вируса энцефалита, которые помогают иммунной системе уничтожить инфекцию. Иммуноглобулин наиболее эффективен в первые три дня после укуса, позже его действие значительно снижается. При развитии клинических признаков энцефалита (обычно, спустя две недели) иммуноглобулин также используют как лечебную меру, в комплексе с другими средствами. Прочитайте подробнее о симптомах клещевого энцефалита и его лечении.
Существует также плановая профилактика энцефалита, которая рекомендуется всем жителям эндемичных по энцефалиту районов и тем, кто планирует их посещение в эпидсезон. Полноценная схема вакцинации от клещевого энцефалита состоит из трёх уколов. Первая и вторая прививка делаются с интервалом в 1–4 месяца (в зависимости от типа вакцины). Спустя две недели после второго укола иммунитет от энцефалита считается достаточным, для защити от возможной инфекции. Чтобы иммунная защита продлилась дольше, через год после второй прививки делают третью — последнюю. Затем, каждые три года необходимо проводить однократную ревакцинацию, чтобы поддерживать в крови нужный уровень защитных антител. Вакцинация от клещевого энцефалита защищает человека от болезни на 95%. Оставшиеся 5% случаев обычно протекают в лёгкой форме.
К сожалению, вакцинация от клещевого энцефалита не финансируется государством, и за прививку приходится платить из собственного кармана. Однако, в некоторых регионах, расходы на вакцинацию полностью или частично берёт на себя муниципальный бюджет.
Диагноз болезни Лайма
Диагноз болезни Лайма может быть поставлен на основании клиники, но при отсутствии характерной сыпи это может быть затруднительно, поскольку другие клинические проявления болезни Лайма неспецифичны. Мигрирующую эритему иногда можно спутать с монетной экземой, круговой гранулемой, укусами насекомых, грибком или целлюлитом. Быстрое и продолжительное (без лечения, сохраняется в течение нескольких недель) распространение мигрирующей эритемы помогает дифференцировать ее от других кожных заболеваний.
Чувствительность и специфичность различных тестов на антитела к болезни Лайма широко варьируются. Рекомендуется двухэтапный тест: сначала определение специфических антител IgM и IgG к B. burgdorferi в крови (ИФА) и, если результат положительный или неубедительный, иммуноблоттинг (Вестерн-блоттинг) (более точный тест, чем ИФА) для подтверждения результата.
Отдельные иммуноблот-тесты IgM и IgG к болезни Лайма рекомендуются пациентам, которые болеют в течение 4 недель или меньше и у которых положительный результат теста ELISA.
Тест к болезни Лайма
Если симптомы сохраняются более 4 недель, рекомендуется только иммуноблот-тест на IgG, поскольку он очень чувствителен к болезни Лайма в течение более 4 недель. Результаты теста на антитела бесполезны для диагностики ранней локализованной болезни Лайма, так как только небольшое количество пациентов у пациентов с мигрирующей эритемой тест будет положительным (сыпь обычно появляется раньше, чем обнаруживаются антитела).
Если первоначальный тест отрицательный, но есть подозрение на раннее повреждение сердца или неврологическую болезнь Лайма, серологическое исследование следует повторить в течение 2–4 недель. Следует отметить, что если симптомы у пациента появились более 4 недель назад, диагноз болезни Лайма не должен основываться исключительно на положительном результате теста на IgM.
Нужно ли идти к врачу
В ряде случаев при развитии отека необходимо обратиться к врачу, так как заниматься домашним самолечением травмы от зубов кота невозможно. Если покус нанесла неизвестная кошка или домашняя, но не привитая от бешенства, то помощь врача требуется ещё до появления отёка. Если же кошка точно не может быть переносчиком бешенства, то при появлении отёка из-за прокуса на руке посещение медицинского учреждения обязательно в следующих случаях:
- боль в суставе и быстрое нарастание отёка – возникает, если при укусе за пальцы (бывают чаще всего) кот травмировал суставную сумку и началось воспаление не только самого сустава, но и надкостницы. Самостоятельно справиться с проблемой не получится. Поврежденное место очень болезненное и покрасневшее. Опухлость руки нарастает быстро – на 2-3 день после получения ранки;
- повышение температуры, начиная с 37,2 – это показатель того, что воспалительный процесс обширный, выходящий за рамки ограниченной площади, вызывающий интоксикацию организма. Отёк быстро распространяется на большое расстояние от места укуса который нанесла кошка, и без лечения приводит к тяжёлым последствиям, вплоть до летального исхода;
- прощупывание жидкого содержимого – обычно наблюдается при большом локальном отёке, который чаще появляется если кот укусил между кистью и локтем. Тонкие ранки от зубов начинают активно затягиваться, но так как произошло инфицирование руки, воспаление внутри вызывает образование большого количества гноя, который не имеет выхода. Без хирургического вскрытия нарыва высок риск сепсиса (заражения крови);
- детский возраст до 3 лет – из-за несовершенства детской иммунной системы нельзя оставлять воспаление без внимания или заниматься самолечением. Ухудшение состояния проникновением бактерий в кровяное русло может развиться стремительно, и спасти ребёнка в такой ситуации не удастся.
Предлагаем ознакомиться: Первая прививка кошке от бешенства
Припухлость в месте повреждения, которое нанесла кошка и несильное покраснение считаются нормальным явлением в первый день, когда травма только получена и в тканях идёт бурный процесс борьбы с бактериями и первичного восстановления. Если пострадавшему сразу оказана качественная помощь, то отёк с руки или другой пострадавшей части тела спадет сам через 20-28 часов. Когда укусил кот надо очень грамотно провести первичную обработку раны.
Если вас укусил кот, а затем опухла рука и вы не знаете что делать, то в подавляющем большинстве случаев будет достаточно обычной первой помощи. В некоторых ситуациях лучше все-таки обратиться к специалисту.
Отправляйтесь в больницу в тех случаях, когда:
Вы были укушены уличной кошкой
Обратите внимание на наличие пены у рта животного.
Кошка нанесла вам повреждения без особой причины.
Кровотечение не удается остановить на протяжении нескольких минут.
Из ранки начинает течь сукровица.. Вылечить поврежденный участок можно за пару дней, весь этот период вы должны находиться под присмотром доктора
Через некоторое время об отеках можно будет забыть. Если устранить проблему не получается, то инфицированному человеку выписывают сильнодействующие препараты
Вылечить поврежденный участок можно за пару дней, весь этот период вы должны находиться под присмотром доктора. Через некоторое время об отеках можно будет забыть. Если устранить проблему не получается, то инфицированному человеку выписывают сильнодействующие препараты.
Также врачи рекомендуют пройти процесс вакцинации. Не затягивайте лечение при сильном опухании. Даже домашняя кошка несет угрозу. Инфекция стремительно распространяется по многим органам. Обычный кошачий укус может стать причиной потери чувствительности в руке.
Существует несколько неправильных способов устранения проблемной ситуации. Если укусил кот, то не старайтесь сразу же пытаться остановить кровотечение. Нужно сразу же вымыть слюну, которая может быть инфицирована. Не пытайтесь перекрыть всю рану пластырем. Проблемная зона обязана получать доступ к воздуху.
Если рука распухла и отекает, то не нужно заниматься самолечением. Принимайте только проверенные медикаменты. Чаще всего укус затрагивает исключительно кожу и мышечную ткань, но бывали случаи, когда кошки прокусывали даже кровеносные сосуды или сухожилья.
Моноцитальный эрлихиоз человека
Это острая бактериальная лихорадка. Чаще всего проявляется внезапным лихорадочным состоянием с сильной головной болью, ознобом, недомоганием и сыпью.
Сыпь встречается примерно у 40% пациентов, но только у 6% в начале болезни. Сыпь чаще всего бывает макулярной или макулопапулезной, иногда геморрагической и обычно поражает туловище и конечности. Инкубационный период 7-10 дней.
Заражение E. chaffeensis может протекать бессимптомно или быть очень тяжелым. В среднем болезнь длится 23 дня. Чаще всего выздоровление наступает даже без применения соответствующей антибактериальной терапии.
Диагностика
Клещевой энцефалит подтверждается симптомами / признаками, указывающими на менингит или менингоэнцефалит, микробиологическими признаками инфекции вируса клещевого энцефалита (наличие специфических антител IgM и IgG) и увеличением количества клеток спинномозговой жидкости (> 5 × 106 клеток / л) (13).
Показания крови и спинномозговой жидкости у пациентов с КЭ неспецифичны.
- В первой (виремической) фазе примерно у 70% пациентов выявляются лейкопения и / или тромбоцитопения.
- Во второй фазе заболевания может наблюдаться небольшое увеличение количества лейкоцитов (редко> 15 × 109 / л), скорости оседания эритроцитов. Уровень С-реактивного белка, обычно в пределах нормы, но может увеличиваться в тяжелых случаях.
Анализы спинномозговой жидкости (ЦСЖ) обычно показывают повышенное количество лейкоцитов (обычно менее 500 клеток / мм3), нормальный уровень глюкозы и нормальный или слегка повышенный уровень белка.
Анализы спинномозговой жидкости
В первые дни заболевания в спинномозговой жидкости преобладают нейтрофилы, которые в течение 24–48 часов превращаются в лимфоциты. Повышенное количество лимфоцитов может сохраняться в течение нескольких недель после клинического улучшения.
Иммуноферментный анализ (ELISA) может обнаруживать специфические антитела в сыворотке и спинномозговой жидкости и подтверждать инфекцию вируса клещевого энцефалита (высокочувствительный и специфический метод тестирования)
Важно выбрать подходящее время для проведения теста, поскольку тест на специфические антитела может быть отрицательным в начале заболевания. . У большинства пациентов сывороточные антитела IgM и IgG выявляются в начале фазы менингоэнцефалита (редко в первом образце сыворотки выявляются только антитела класса IgM к EEV)
Если в первом образце обнаруживаются только антитела IgM, второй образец сыворотки следует проводить через 1-2 недели, поскольку одних антител IgM недостаточно для подтверждения диагноза.
У большинства пациентов сывороточные антитела IgM и IgG выявляются в начале фазы менингоэнцефалита (редко в первом образце сыворотки выявляются только антитела класса IgM к EEV). Если в первом образце обнаруживаются только антитела IgM, второй образец сыворотки следует проводить через 1-2 недели, поскольку одних антител IgM недостаточно для подтверждения диагноза.
Антитела IgM к вирусу клещевого энцефалита могут быть обнаружены в сыворотке в течение нескольких месяцев (до 10 месяцев или даже дольше) после острой инфекции, а антитела IgG к EEV сохраняются на протяжении всей жизни. В спинномозговой жидкости специфические антитела IgM и IgG выявляются на несколько дней позже, чем в сыворотке крови (почти во всех случаях к 10-м суткам).
Следует иметь в виду, что ИФА на антитела к вирусу клещевого энцефалита класса IgM или IgG могут быть ложноположительными, если человек был инфицирован или инфицирован другими флавивирусами или был вакцинирован против желтой лихорадки или японского энцефалита.
В начале неврологических симптомов и признаков EEV уже удаляется из крови (вирус клещевого энцефалита обнаруживается в крови в начальной, но не в менингоэнцефалитической фазе заболевания) и только в исключительных случаях обнаруживается в спинномозговой жидкости. Таким образом, выделение EEV из крови и обнаружение вирусной РНК с помощью ПЦР с обратной транскриптазой в крови и спинномозговой жидкости пациентов с EE имеют ограниченное диагностическое значение и обычно не используются в клинической практике.
Другие тесты, такие как компьютерная томография головного мозга или магнитно-резонансная томография, помогают выявить признаки повреждения паренхимы мозга, но не очень специфичны.
Особенности протекания артрита Лайма
Лайм-артрит (Lyme arthritis , LA) – одна из трех форм болезни Лайма, являющаяся следствием заражения суставов спирохетами Borrelia burgdorferi.
Симптомы патологии суставов могут проявляться как при диссеминированной, так и при хронической фазе заболевания. На начальном этапе появление мигрирующей эритемы может сопровождать боль в суставах и симптомы гриппа. Если болезнь не диагностирована и лечение не начато, спирохеты прогрессируют в другие суставы.
Симптомы артрита Лайма:
- асимметричная повторяющаяся боль в костях и суставах;
- болезненность отдельных суставов – чаще всего коленного, локтевого, запястья, бедра;
- отек суставов;
- ощутимое разогревание болезненного сустава.
Если не лечить, болезнь Лайма может также проявиться в форме хронического артрита через несколько месяцев, а иногда даже через несколько лет. Симптомы воспаления: болезненность, отек, местное тепло могут быть острыми, хроническими и повторяющимися. Эту стадию заболевания часто путают с симптомами ревматоидного артрита.
Как избежать укуса клещей?
Даже если вы проживаете в регионе высокого риска по клещевым инфекциям, не стоит запираться дома и лишать себя возможности отдохнуть на природе. Соблюдая технику безопасности при посещении леса и других природных ландшафтов, вы сведёте вероятность нападения клещей к минимуму. Особенно тщательно нужно следовать описанным ниже правилам весной и в начале осени, когда активность клещей наиболее высока.
1. Используйте защитную одежду. Это может быть специально разработанная экипировка, типа противоэнцефалитных костюмов «Биостоп», «Мобула», «Тайга Проф Н» и др. Клещи, попавшие на поверхность таких костюмов попадают в механические ловушки, пропитанные акарицидом — ядом, и погибают. Специальные костюмы необходимы людям, чья работа связана с частым и длительным пребыванием в лесных и степных районах, а также рыбакам, охотникам и заядлым туристам.
Если вы выезжаете на природу изредка, можно вполне обойтись обычным гардеробом. Женщинам и детям удобно одеть на ноги плотные колготки, мужчинам — брюки, заправив их в высокие носки. Одежда должна быть с длинным рукавом, плотными манжетами и воротником. На голову нужно надеть бандану, косынку или капюшон, особенно детям.
2. Гуляя по лесу, старайтесь передвигаться по просекам или тропинкам, не задевая подлесок. Не ложитесь и не садитесь в траву. Для привалов и пикников выбирайте места со скудной растительностью, лучше в хвойных сухих лесах. В холодные и очень жаркие дни паразиты забираются в глубокие слои подстилки и практически не опасны. В благоприятную погоду — сидят на концах травинок и веточек и ждут, когда жертва сама придёт к ним в «лапы». Помните, что клещи малоподвижны и нападают только с маленького расстояния, когда чувствуют тепло.
3. Желательно обзавестись репеллентами — веществами, отпугивающими насекомых и клещей
Обратите внимание, что для защиты от клещей подойдут только концентрированные средства
- Как правило, для нанесения на открытые участки кожи используются различные препараты, содержащие ДЕТА (диэтилтолуамид) не менее 30%. Исключением являются средства для детей — они имеют меньшую концентрацию, но значительно уступают по эффективности и длительности действия. Строго соблюдайте инструкцию, напечатанную на флаконе, так как при неверном использовании, средства могут быть токсичными не только для клещей, но и для вас.
- Для нанесения на одежду, тенты и пологи палаток применяют акарициды — ядовитые вещества, убивающие клещей. Акарициды очень токсичны. Их наносят только на одежду, перед тем как её одеть. Обычно акарициды изготавливаются на основе альфаметрина (альфациперметрина).
Помните, что репелленты и акарициды имеют определённый срок действия, который указывают на упаковке. Однако в сильную жару, при обильном потоотделении и других факторах их эффективность может снижаться.
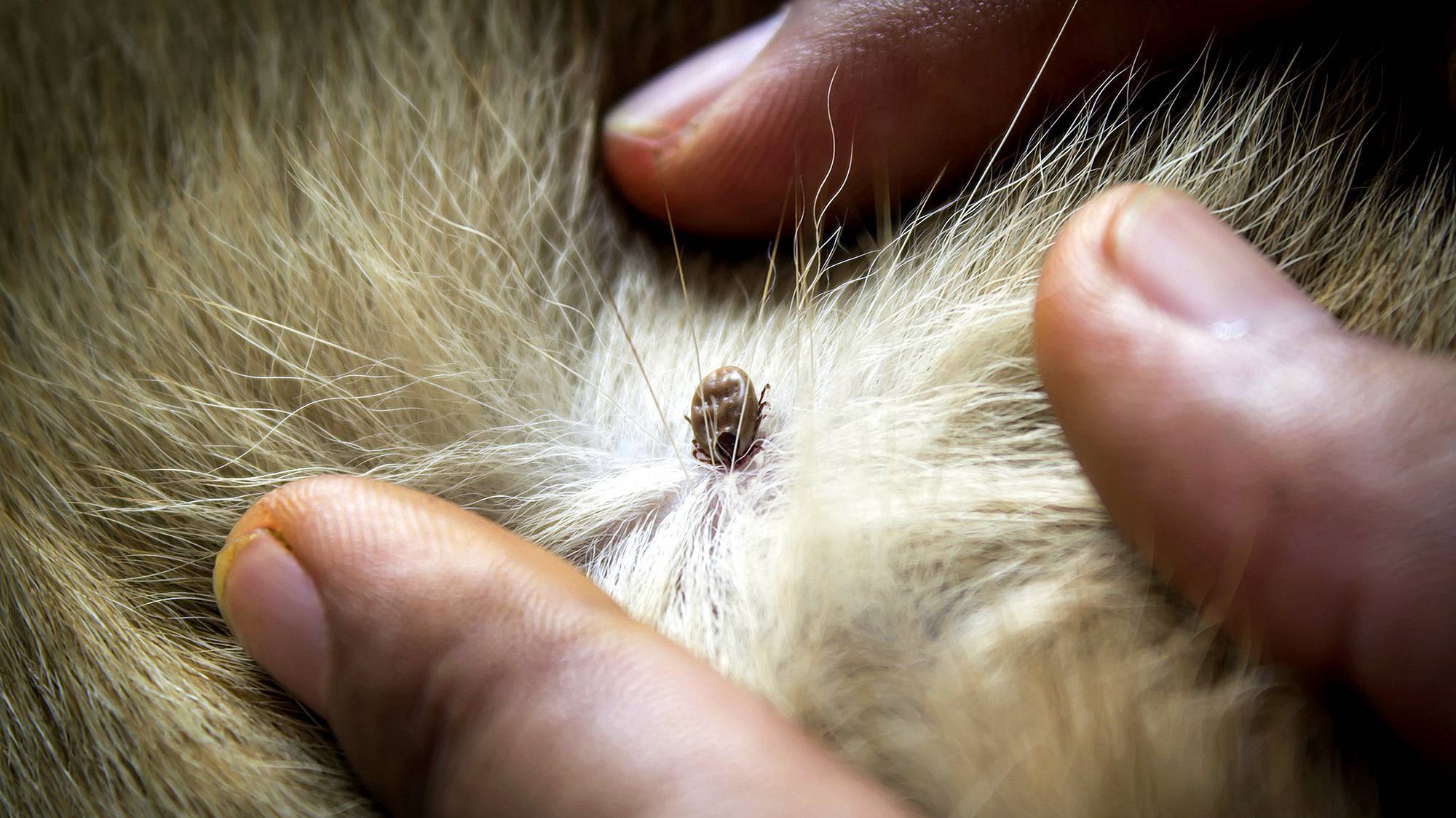
4. Наконец, самым простым и надёжным способом защиты от укуса клещей является визуальный контроль. Известно, что клещ, прежде чем присосаться к коже, путешествует по телу не менее 2 часов, а иногда и значительно дольше. Поэтому возвратившись из леса, снимите одежду, хорошенько протрясите её над ванной. А затем внимательно осмотрите тело перед зеркалом. Хорошо, если кто-то из близких сможет вам помочь. Прежде всего ищите клещей в кожных складках, на тыльной стороне коленей, в паху, подмышками, на шее, за ушами, у женщин — под молочными железами, а у детей — в волосистой части головы.
Будьте бдительны, клещи могут иметь совсем крохотные размеры — не более пшенного зёрнышка. Всех путешествующих по телу или одежде клещей необходимо сжечь, положив на пучок сухой травы или листок бумаги.
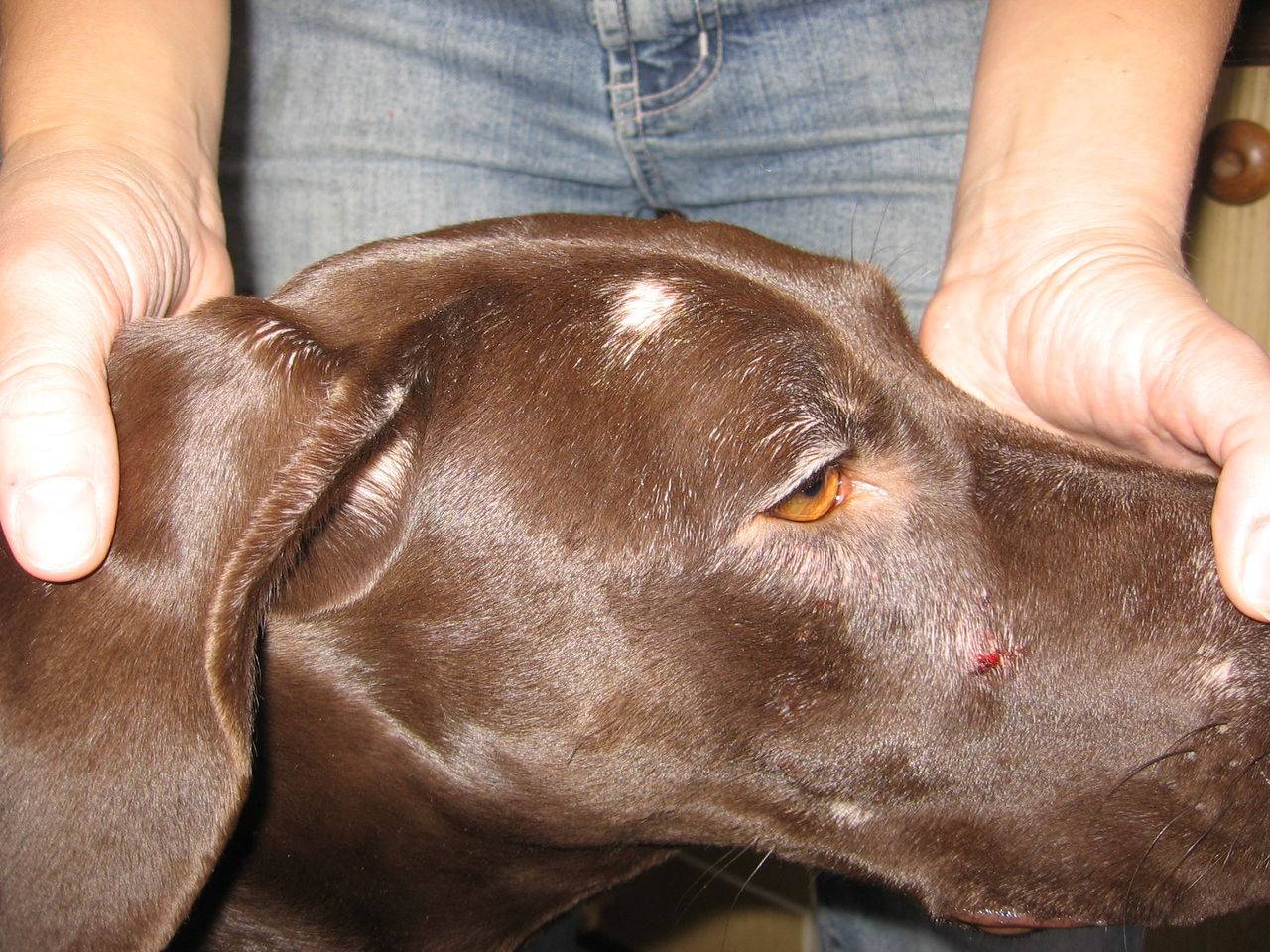
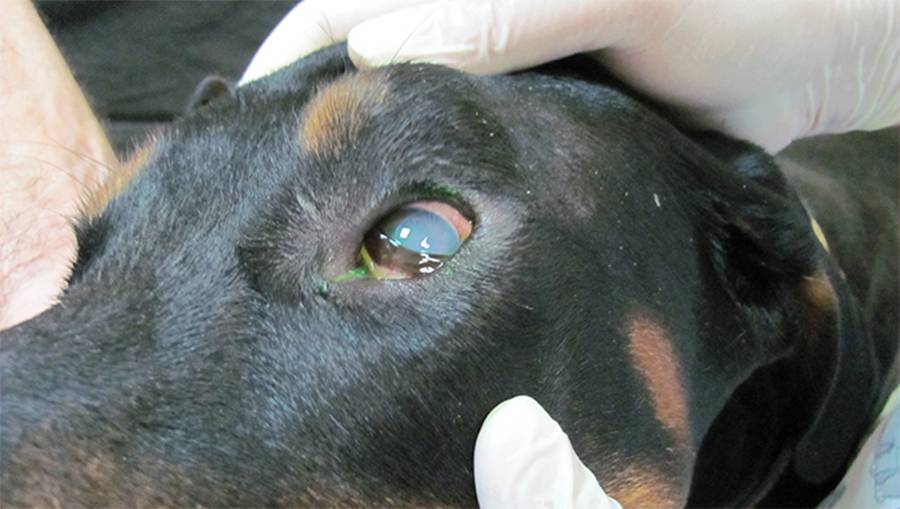
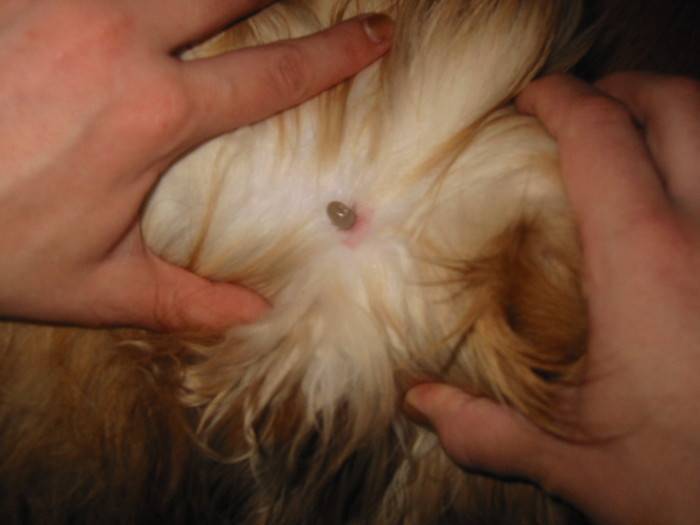
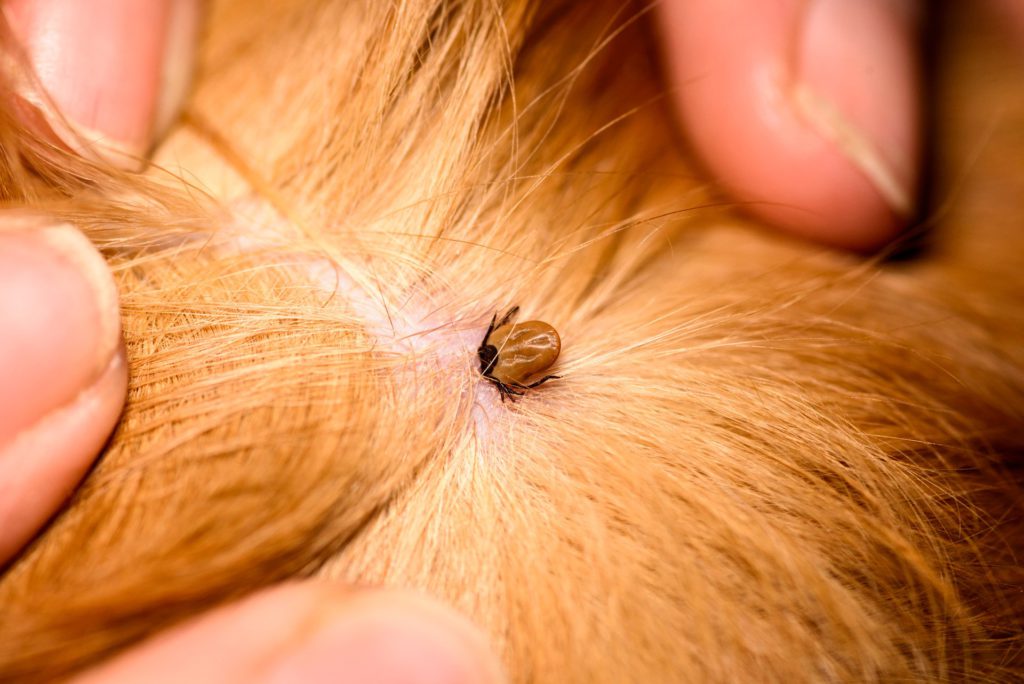
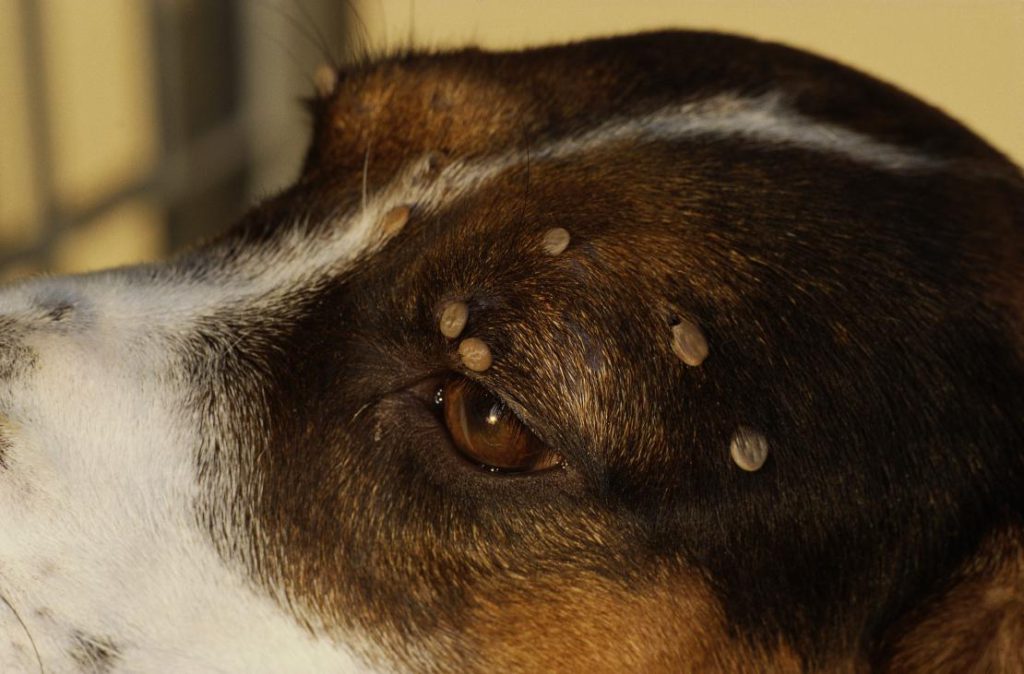
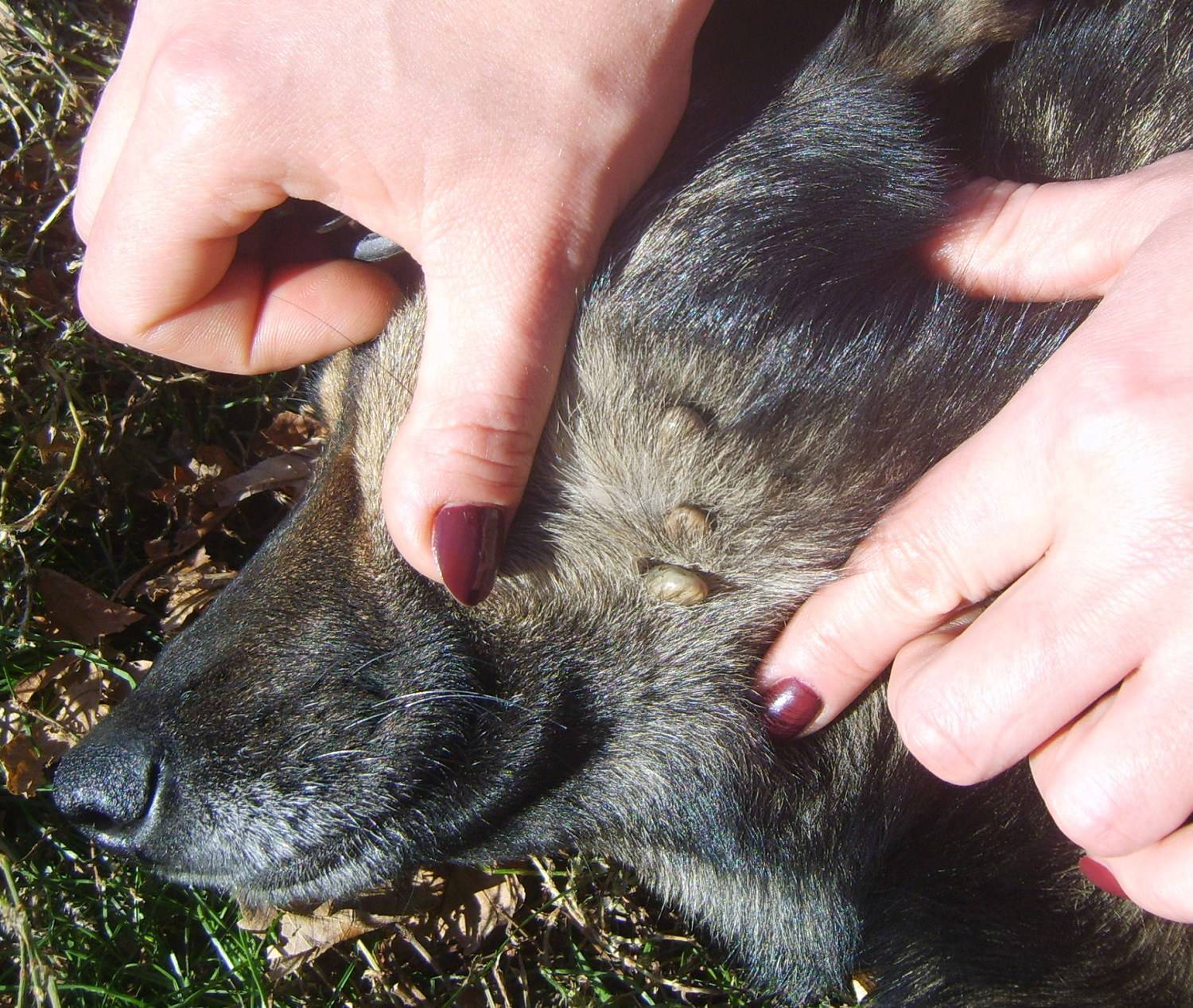
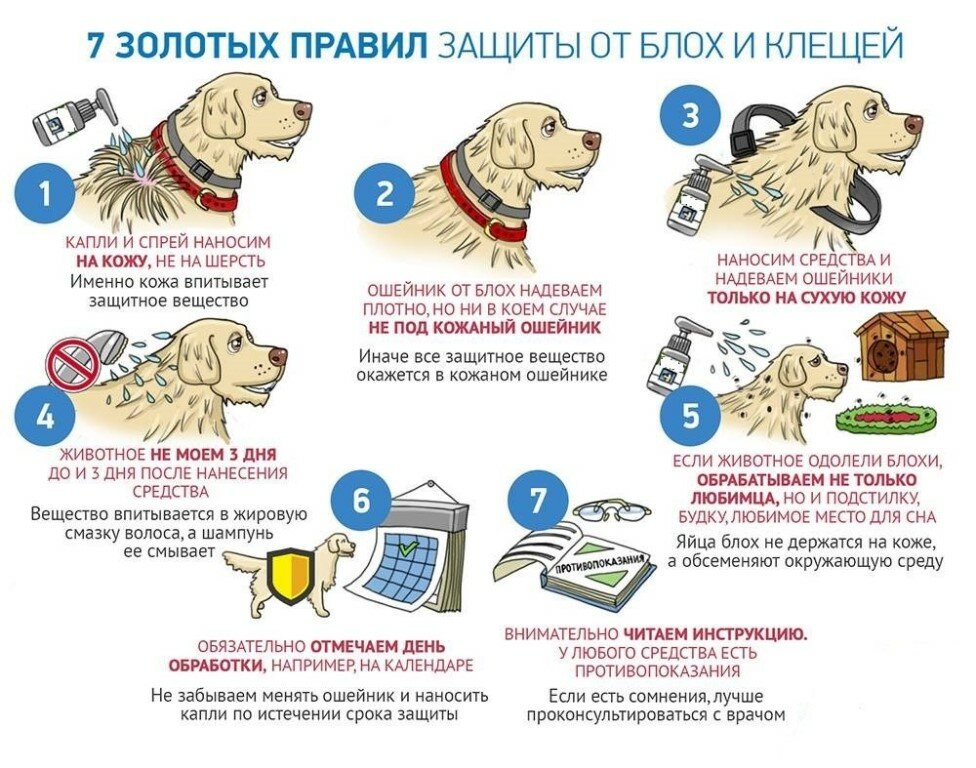
Клещи на домашних питомцах
Если вы держите дома собаку или кошку, которая гуляет сама по себе, обязательно проверяйте их на предмет клещей. Во-первых, наши четвероногие братья сами тяжело страдают от клещевых инфекций, например, от пироплазмоза — смертельно опасного для них заболевания. А во-вторых, кошка или собака нередко играет роль троянского коня, принося на своей шерсти паразитов прямо в дом.
Для животных существуют специальные ошейники, пропитанные химикатами, отпугивающими клещей.