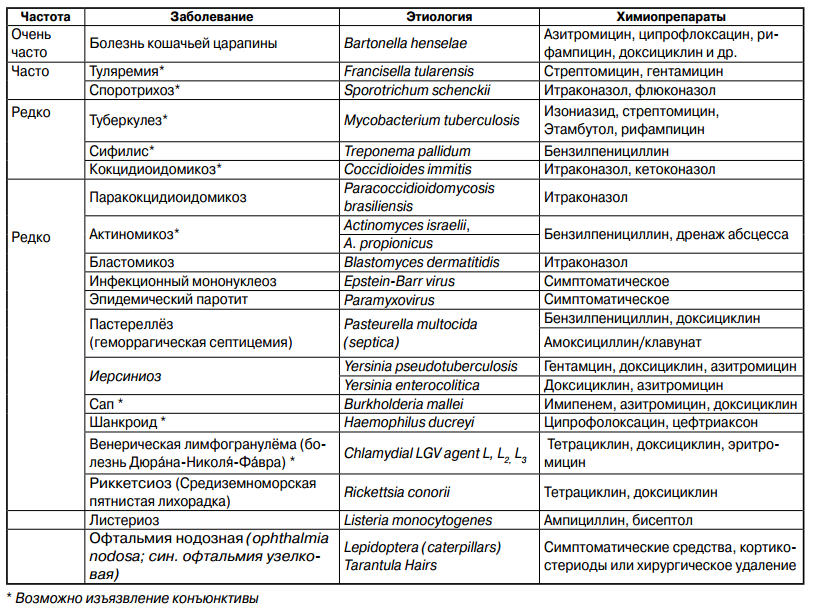
Лечение камней в мочеполовой системе
Лечение уролитиаза включает консервативную терапию, физиотерапию, диету и хирургическое вмешательство. Его цель – удаление камней. Выбор метода зависит от вида, размеров и локализации конкрементов.
Консервативное лечение мочекаменной болезни
Этот подход эффективен, если камни имеют размер менее 5 мм или состоят из солей мочевой кислоты.
Обычно назначаются следующие препараты:
- для купирования болевого синдрома – анальгетики, спазмолитики;
- для выведения конкрементов из мочевыделительной системы – альфа-блокаторы, кортикостероиды, блокаторы кальциевых каналов;
- для растворения отложений – средства, изменяющие кислотно-основное равновесие крови и меняющие кислотность мочи. При подборе препарата учитывается тип конкрементов;
- при наличии сопутствующей инфекции, например, пиелонефрита – антибиотики;
- для нормализации обменных процессов и, соответственно, предотвращения дальнейшего увеличения камней, рецидивов заболевания – дифосфонаты, цитратные смеси, витамины и т.д. Выбор средства также зависит от типа отложений.
Физиотерапия
Физиотерапия служит дополнением к консервативному лечению. Она включает:
- электролечение (гальванизация, импульсные токи);
- магнитотерапию;
- лазерную терапию;
- водолечение;
- тепловое лечение (парафин, озокерит, грязелечение);
- механическое лечение (массаж, мануальная терапия, ультразвук).
Эти методы снимают болевой синдром и отечность, улучшают кровообращение, питание тканей, повышают иммунитет.
Важную роль играет лечебная физкультура – выполнение специальных упражнений. В сочетании с частыми прогулками и обильным питьем она способствует безболезненному выходу мелких конкрементов и препятствует образованию новых.
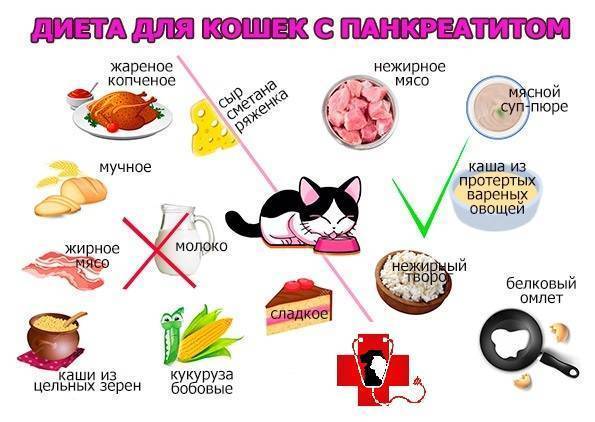
Диета при диагностированных камнях в почках и мочевых путях
Цель ее соблюдения – предотвращение развития уролитиаза, увеличения размеров камней и профилактика рецидива. Рацион питания напрямую зависит от типа конкрементов.
| Вид камней | Рекомендуемые продукты | Ограничить в рационе |
| Уратные | – овощи и фрукты; – молоко и молочные продукты; – каши (гречневая, ячневая, пшеничная); – макароны; – яйца. | – продукты, содержащие большое количество пуринов: чай, какао, кофе, мясо, шоколад, рыба, грибы, бобовые; – продукты, нарушающие вывод мочевой кислоты: пиво, вино и другой алкоголь. |
| Оксалатные | – продукты, богатые магнием, кальцием, витамином В6: цельные злаки, картофель, орехи и т.д.; – молочные продукты, крупы, арбузы, бананы, тыква, груши. | – щавель; – продукты, богатые витамином С: цитрусовые, горох, киви, шпинат, петрушка, шиповник, смородина, капуста и т.д.; – кофе, чай, какао, шоколад. |
| Фосфатные и струвитные | – продукты с небольшим содержанием кальция и кислой реакцией: сливочное и растительное масло, супы, хлеб, макаронные изделия, мясо, рыба; – кислые напитки: соки и морсы из кислых фруктов и ягод. | – продукты с большим содержанием кальция и щелочной реакцией: овощи, фрукты, молоко и молочные продукты; – продукты, увеличивающие выработку желудочного сока: острое, газированные напитки, кофе, алкоголь; – соленая пища. |
| Цистиновые | – продукты с большим содержанием витаминов и биологически активных веществ: ягоды, фрукты, изюм, орехи, оливки и т.д. | – продукты, содержащие большое количество цистина: печень, селезенка, почки, мясо, рыба, пшеничная мука и т.д. |
| Ксантиновые | – вегетарианская диета с употреблением яиц и молока; – для детей необходима белковая поддержка, железо и йод, поэтому в их рационе раз в неделю должны присутствовать одно-два мясных и одно рыбное блюдо. | – мясо, рыба, колбасы; – бобовые; – грибы; – продукты из сои. |
Хирургическое вмешательство – удаление камней хирургическим путем
Разрушают камни посредством литотрипсии – с помощью ударных акустических волн. Выделяют несколько ее видов:
- дистанционная ударно-волновая – неинвазивный способ;
- контактная – путем подведения эндоскопического аппарата к камню через уретру и мочевой пузырь;
- перкутанная – прибор вводят в почку через разрез на поясничной области. Показания к использованию метода – гигантские и коралловидные камни.
При отсутствии возможности раздробить конкремент проводят операцию. Виды хирургических вмешательств:
- пиелолитотомия – удаление камня из почки удаляется через небольшой разрез лоханки;
- нефролитотомия – самая тяжелая процедура для пациента, так как разрез делают непосредственно через ткань почки. К ней прибегают в исключительных случаях, когда удаление другими методами невозможно;
- уретеролитотрипсия – операция по удалению камня из мочеточника. Применяется редко, поскольку такие отложения устраняются преимущественно с помощью эндоскопических методик.
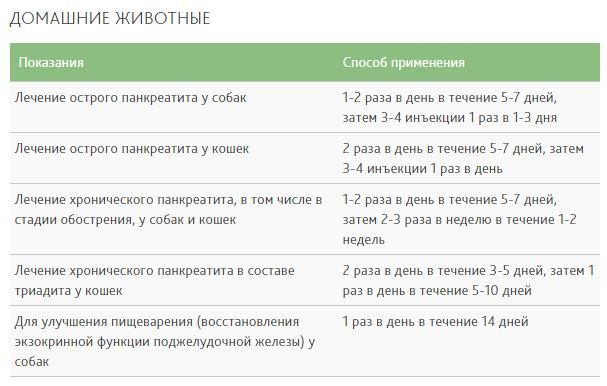
Схема лечения в домашних условиях и в клинике
При панкреатите у кошек его симптомы и лечение зависят от многих индивидуальных факторов
Следует обязательно брать во внимание причины возникновения заболевания, тяжесть его течения, возраст животного, наличие сопутствующих болезней и многих других факторов. Поэтому способы лечения подбираются строго индивидуально
Профилактические осмотры — важный фактор предотвращения заболевания
Важно! Самолечение недопустимо ни в коем случае, так как можно потерять драгоценное время, и тогда любимцу уже не сможет помочь даже специалист. Кроме того, своим бездействием или неправильным лечением можно только усугубить физические страдания кошки
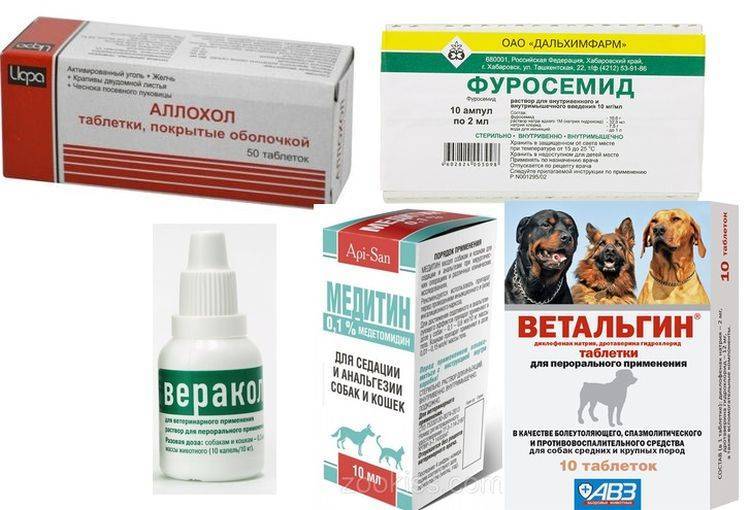
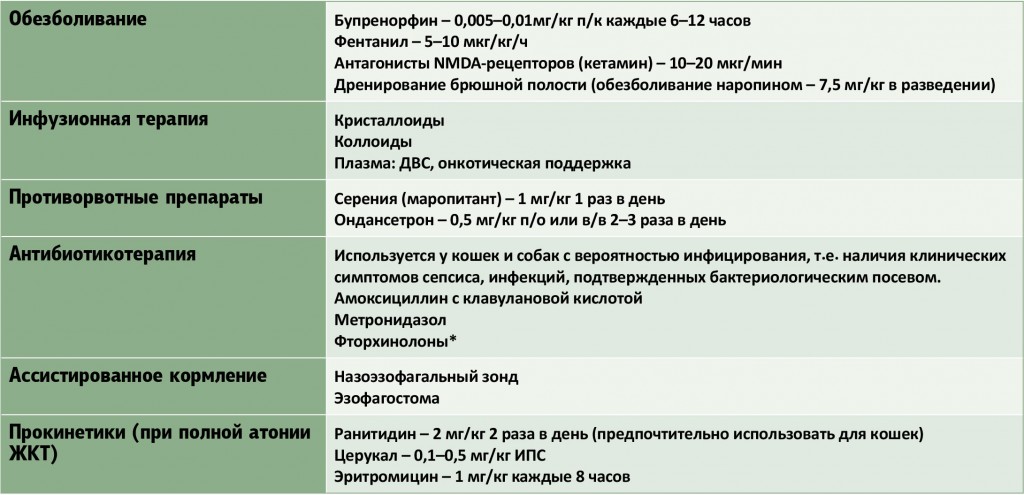
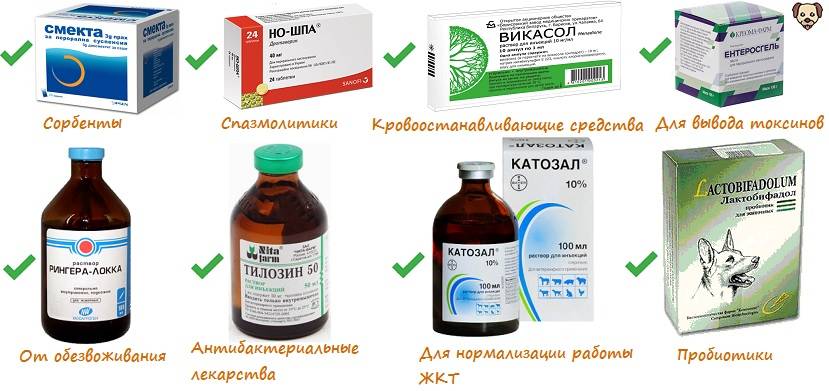
Медикаментозное лечение заключается в назначении следующих препаратов:
- инфузионно проводится борьба с признаками обезвоживания организма (раствор рингера, солевой раствор, декстран);
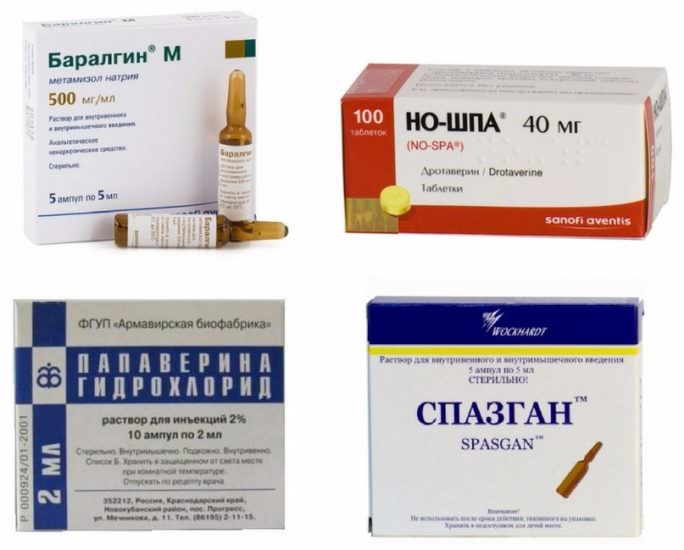
- спазмолитики и обезболивающие (но-шпа, папаверин, баралгин, спазган);
- для поддержания деятельности сердца сердечные препараты (кордиамин, камфора);
- при частой рвоте противорвотные препараты (маропитант, церукал, хлорпромазин, метоклопрамид);
- в острой стадии заболевания с целью снижения уровня пищеварительных ферментов гордокс;
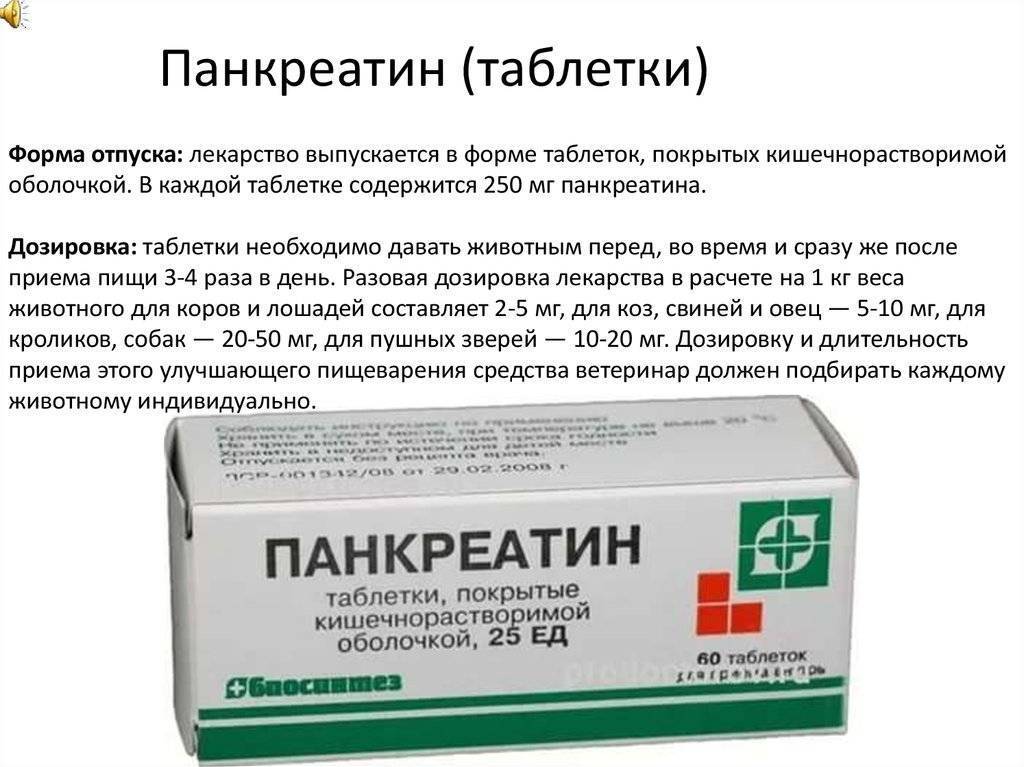
- в качестве ферментов панкреатин;
- истощённым и с явными признаками анорексии животным проводят кормление через зонд и прописывают препараты, усиливающие аппетит (миртазапин);
- в очень тяжёлых случаях, осложнённых возможными сопутствующими заболеваниями, при показаниях к этому возможно проведение переливание крови или её компонентов;
- если существует угроза возникновения септических состояний, то обязательно проводят антибактериальную терапию;
- при обнаружении очагов некротических изменений в тканях поджелудочной железы показано хирургическое вмешательство с целью их удаления и восстановления жизненно важных функций органа;
- в дальнейшем с целью поддержать и укрепить ослабленный организм назначают препарат лигфол.
Заболевшее животное начинает терять в весе, и дело может дойти до анорексии
Обратите внимание! Курс лечения обязательно начинается с голодной диеты на протяжении нескольких дней, так как это способствует снижению ферментативной деятельности воспалённой поджелудочной железы
Панкреатин кошке: инструкция по применению
Многие держатели животных часто задаются вопросом: можно ли давать панкреатин коту? Ответ любого практикующего ветеринара будет однозначным: да, обязательно. Панкреатин кошке, перенесшей воспаление железы, нужен, чтобы не нагружать и без того пострадавшую поджелудочную. Кроме того, слюна кота не содержит амилазу, в отличие от многих других представителей животного мира, поэтому растительная еда может быть усвоена только в полуготовом виде.
Важно! Панкреатин кошке, дозировка этого препарата прописываются только ветеринаром на основании оценки общего состояния животного
Что провоцирует появление папиллом
Папилломавирус есть в организме почти 80% сексуально активного населения. Но не у всех возникают внешние проявления в виде папиллом, поскольку при хорошем иммунитете вирус успешно подавляется иммунными клетками. ВПЧ в организме находится в клетках кожи и слизистых — на поверхности, а не в глубоких слоях дермы. Долгие годы вирус может ничем не беспокоить. Причиной папиллом на теле человека становится ослабление иммунитет под влиянием следующих факторов:
- постоянных стрессов;
- хронической усталости;
- пассивного образа жизни;
- некачественного питания;
- тяжелых инфекционных заболеваний;
- бесконтрольного или длительного приема антибиотиков;
- вредных привычек;
- беременности;
- переохлаждения.
Большое количество новообразований указывает на сильное снижение иммунитета. В таком случае особенно остро необходима консультация дерматолога и других узкоспециализированных врачей: венеролога, иммунолога.
Жидкий стул, но не понос
Причины повышенной жидкости стула:
- Непереносимость некоторых продуктов. Жидкий стул может сигнализировать о повышенной чувствительности к некоторым пищевым ингредиентам. В этих случаях пища раздражает пищеварительную систему, которая в ответ производит больше слизи, что приводит к потере консистенции стула. Непереносимые пищевые ингредиенты можно распознать по методу исключения. Продукты, по одному нужно отложить на неделю, отслеживая будет ли в это время стул ближе к нормальному. Помочь с гиперчувствительностью к пище могут пробиотики.
- Большое количество сырых продуктов. Чтобы понять, связано ли состояние с этим фактом, исключите из рациона на время сырые фрукты и овощи.
- Заболевания поджелудочной железы. Также жидкий стул также может быть признаком неправильной работы поджелудочной железы. В этом случае нужно обязательно обратиться к врачу.
- Недостаток клетчатки. Жидкий стул, похожий на тонкие полоски, указывает на неправильную работу толстой кишки. Чтобы исключить серьезную патологию, нужно добавить в рацион больше зеленых листовых овощей и клетчатки. Если это не помогает, срочно нужен осмотр у проктолога.
Опасность кишечного коронавируса
Это состояние опасно не только тем, что развивается воспалительная реакция, но и тем, что при рвоте и диареи организм человека теряет большое количество жидкости, в результате чего может возникнуть обезвоживание (дегидратация). Особой опасности подвергаются люди преклонного возраста, имеющие дополнительные хронические заболевания. Для них такое состояние несет угрозу не только здоровью, но и жизни.
Диагностика
По аналогии с респираторной формой коронавируса, диагностика кишечной формы заболевания проводиться с помощью лабораторного ПЦР исследования
Во внимание берется характер жалоб пациента
Лечение
Как и при респираторной форме данного заболевания, чаще назначается симптоматическое комплексное лечение. При выраженных клинических проявлениях назначается курсовой прием интерферонов, которые являются одним из главных звеньев иммунитета. Ключевое значение имеет восстановление водно- солевого баланса. С этой целью назначается обильный питьевой режим, а также препараты, содержащие необходимый набор электролитов. Наиболее популярен препарат Регидрон в форме порошка для приготовления раствора. Препарат используется в качестве регидратационной терапии при диареи, независимо от причины ее развития. Доказательной эффективностью при лечении всех форм Covid-19 обладает селен, который помогает усилить общую сопротивляемость организма.
Обязательным пунктом комплексного лечения является диета. Пациентам назначают щадящий режим, который предусматривает полное исключение из рациона жаренной и жирной пищи, алкоголя, приправ и специй, соусов. С заботой о здоровье кишечника, предпочтение отдается слизистым супам, кашам на воде, отварной рыбе, молочным киселям и другим продуктам, способствующим обволакиванию стенок ЖКТ.
При любой степени выраженности проявлений кишечного коронавируса, важно не откладывать визит к врачу. Независимо от того, имеет заболевание первичную или вторичную природу, это патологическое состояние нарушает баланс кишечной и желудочной микрофлоры, что провоцирует или усугубляет диарею
Восстановлению микрофлоры кишечника способствует прием метапребиотика Стимбифид Плюс. В состав Стимбифид плюс входят 3 активных компонента, эффективно восстанавливающих баланс собственной микрофлоры кишечника человека.
Нормальная микрофлора помогает ускорить процесс выздоровления при кишечной форме коронавирусной инфекции, укрепить защитные силы организма и предупредить развитие обезвоживания организма. Эффективность средства доказана как при лечении кишечной формы коронавируса, так и для профилактики заболевания. Метапребиотик одинаково безопасно использовать в любом возрасте. Полный курс приема метапребиотика Стимбифид Плюс поможет снизить до минимума риск развития осложнений респираторной и кишечной форм коронавирусной инфекции.
09.03.2021
198000
95
/ Доктор Стимбифид
Общие рекомендации после операции:
- После операции поместите кота в просторную переноску, чтобы в бессознательном состоянии движения небыли ограничены. Либо разместите на полу в теплом и без сквозняка месте. Не стоит это делать у отопительных приборов, это спровоцирует открытие раны. Воздух должен быть свежим, а освещение не ярким.
- Поставьте рядом лоток без наполнителя. Его необходимо мыть после каждого похода в туалет.
- Обеспечьте кота достаточным количеством воды. После наркоза животное испытывает сильную жажду, ее необходимо утолять. Можно смачивать пасть животного через шприц, если он долго не может пить. Поить из шприца можно только после пробуждения питомца.
- Нельзя разрешать коту вылизывать швы, это может спровоцировать кровотечение и инфекцию. Можно надеть на него пластиковый воротник, так он не дотянется до швов.
- Не ругайте кота, если он первое время сходит в туалет в неположенном месте. Он вернется к лотку, как только пройдут стресс и болезненные ощущения.
- Рекомендуется не мыть кота в течение месяца после операции. Это необходимо для полного заживления швов и ранок. В случае необходимости применения гигиенических процедур можно воспользоваться влажными салфеткам.
Коты после кастрации намного быстрее и легче восстанавливаются, чем кошки после стерилизации. Это связано с более низкой травмируемостью тканей и малой областью хирургического вмешательства.
Следует обращать внимание на следующие важные моменты:
- Температура. Поводом срочного обращения к ветеринарному врачу служит даже кратковременное повышение температуры. Это может быть признаком начинающейся инфекции.
- Отказ от воды и пищи более суток, вялость, апатия и слабость питомца.
- Состояние швов. Поверхность должна быть сухой, чистой без всяких признаков нагноения. Владельца должно насторожить, если и через сутки рана все еще кровоточит. Такое может наблюдаться только первые несколько часов после оперативного вмешательства.
- Живот напряжен, ощущаются боли при пальпации.
- Сердцебиение учащенное, появилась одышка.
После проведения операции, ветеринарный врач даст все необходимые рекомендации по дальнейшему уходу для полного и качественного восстановления животного.
Через небольшой промежуток времени ваш питомец полностью забудет о перенесенных неприятностях, вернется к обычному образу жизни. Его уже не будут тревожить невостребованные гормоны.
Этиология: новый подход
Согласно преобладающей теории (с 1935 г.), ГЭРБ возникает, когда кислый желудочный сок выливается из желудка в пищевод, химически и механически повреждая слизистую оболочку пищевода, вызывая ее ожоги, раздражение, эрозии и, в конечном итоге, более серьезные последствия. Однако эта традиционная теория химического и механического раздражения слизистой оболочки пищевода не может полностью объяснить многие вещи, связанные с началом, симптомами и течением ГЭРБ.
В настоящее время появились сообщения о том, что ГЭРБ может быть иммунным воспалительным заболеванием, вызванным иммунными реакциями, а не прямым химическим повреждением слизистой оболочки пищевода желудочным соком. Гипотеза об этиологии иммунной ГЭРБ подтверждается одним из клинических исследований, проведенных в США. Результаты исследования были опубликованы в журнале American Medical Ассоциация.
Предварительные данные этого исследования показали, что Т-лимфоцитарный эзофагит, гиперплазия базальных клеток и клеток селезенки наблюдались у пациентов с тяжелой ГЭРБ, эффективно лечившихся ингибиторами протонной помпы (ИПП) после отмены ИПП, но с устойчивыми поверхностными клетками.
По словам руководителя исследования из Далласского медицинского центра ветеранов д-ра. Керри Данбар, это открытие предполагает, что патогенез рефлюксной болезни может быть связан больше с медиаторами воспаления и цитокинами, чем с химическим повреждением слизистой оболочки пищевода.
Воспалительная иммунная теория ГРЭБ могла бы легче и лучше объяснить не только начало и течение типичных симптомов этого заболевания, но и патофизиологию осложнений этойпатологии — метаплазию пищевода и слизистой оболочки Барретта.
Пищевод Барретта
Недавние экспериментальные исследования на крысах также предполагают, что ГЭРБ более связана с иммунным, а не химическим кислотным поражением слизистой оболочки пищевода. Считается, что рефлюкс и химическое кислотное раздражение только инициируют иммунные воспалительные реакции в слизистой оболочке пищевода и, следовательно, играют менее важную роль.
Если иммуно-воспалительная теория этиопатогенеза ГЭРБ окажется верной, возможно, потребуется пересмотреть существующий режим лечения и профилактики рецидивов ГЭРБ. Не исключено, что расположение и роль антисекреторных препаратов (ИПП, блокаторы H2) могут измениться.
Предполагается, что иммунная теория рефлюксной болезни может более подробно объяснить причины и сущность не только типичных, но и недавно описанных атипичных форм (так называемых подтипов) ГЭРБ.
Исследователи предполагают, что ИПП и блокаторы H2 могут оставаться наиболее важными препаратами для лечения ГЭРБ, но схема лечения этого заболевания также должна включать препараты, влияющие на каскад иммунно-воспалительного ответа, особенно для более тяжелых и рефрактерных форм ГЭРБ.
Какими осложнениями опасна болезнь?
Когда паразит прикрепляется к стенке кишечника, он выделяет вредный секрет, повреждает слизистую оболочку. В последнем случае образуются плохо заживающие язвы, возникают кровоизлияния. Если ткани повреждаются глубоко, появляются воспаленные гранулемы. Они состоят из аномально разросшихся клеток, лимфы и крови. Из-за того, что острицы травмируют кишечник, дети испытывают боли в животе. Нарушается микрофлора, возникает дисбактериоз.
Когда самка выползает наружу, она повреждает мягкие ткани. Перианальная область раздражается секретом глиста – появляются ссадины, трещины, экзематозная сыпь, нейродермит. Если гельминт проникает у девочек в половые органы, возможно развитие эндометрита и других гинекологических заболеваний.
В присутствии остриц снижается кислотность желудка, хуже усваивается пища, усложняется течение кишечных заболеваний. Паразиты снижают иммунитет, из-за них снижается действенность прививок и растет число побочных эффектов от них. Медицине известны случаи, когда острицы протыкали прямую кишку насквозь и выходили в брюшную полость с последующим перитонитом.
Находясь в органах желудочно-кишечного тракта, паразиты вызывают следующие осложнения:
Лечение хронического панкреатита
Специфического метода лечения хронического панкреатита до сих пор не существует. Основная цель лечения — улучшение качества жизни больного. Для этого используется симптоматическое лечение: борьба с болью, восполнение дефицита ферментов поджелудочной железы, компенсация нарушений углеводного обмена, профилактика неправильного питания, лечение осложнений. Причинное лечение возможно только при аутоиммунном панкреатите.
Поскольку хронический панкреатит с поздним началом – это необратимое заболевание, то основные принципы лечения – это купирование боли и лечение осложнений заболевания.
Основные рекомендации больным с хроническим панкреатитом:
- избегать алкоголя, независимо от этиологии панкреатита;
- рекомендуется бросить курить.
Истории лечения
История №1
Пациентка Х., 52 года, обратилась в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после употребления жирной пищи и небольшого количества алкоголя, тошноту, послабление стула. Из анамнеза известно, что дискомфорт в области над пупком с послаблением стула наблюдался в течение нескольких лет при пищевых погрешностях, но после соблюдения строгой диеты проходили бесследно. По этому поводу женщина не обследовалась. Настоящие жалобы возникли впервые. Кроме того, 20 лет назад в период беременности пациентке говорили о наличии густой желчи при УЗИ. В дальнейшем пациентка не обследовалась, так как ее ничего не беспокоило. При проведении лабораторно-инструментального обследования были выявлены изменения в анализах крови: повышение СОЭ, активности панкреатической амилазы, а при УЗИ – множественные камни в желчном пузыре.После купирования болевого синдрома пациентка была направлена на плановое оперативное лечение – удаление желчного пузыря. После успешно проведенной операции, пациентка продолжает наблюдение у гастроэнтеролога, соблюдает диетические рекомендации, жалоб не предъявляет, показатели нормализовались.
Излечим ли хронический панкреатит?
Скорость развития поражений зависит от генетической предрасположенности и от воздействия алкоголя и курения. Прогноз зависит от многих факторов. Около 50% пациентов живут с патологией 20-25 лет. Большинство случаев гибели больных вызваны причинами, связанными с хроническим алкоголизмом. Только 13% пациентов с ХПТ умирают от причин, непосредственно связанных с заболеванием. При алкогольном панкреатите прогноз определенно хуже. Около 4% пациентов имеют рак поджелудочной железы.
Лечение заболевания может длиться на протяжении всей жизни. Частая причина госпитализации — вначале эпизоды обострения боли, а позже – такие осложнения, как: симптоматические псевдокисты, абсцессы, свищи, асцит, сужение панкреатических и/или желчных протоков, сужение двенадцатиперстной кишки или тромбоз селезеночной вены. Воздержание от алкоголя и отказ от курения могут облегчить и замедлить течение болезни.
Лучший известный сегодня способ избежать развития хронического панкреатита — это прекратить злоупотреблять алкоголем и курить.
Диагностика панкреатита
В Клинике ЭКСПЕРТ существует алгоритм диагностики хронического панкреатита, который включает:
Лабораторные методы:
выполняются клинический, биохимический анализ крови (особое значение имеет уровень ферментов поджелудочной железы в крови – амилазы, липазы)
копрограмма – оценивается наличие в кале определенных веществ (жиры, мыла, жирные кислоты и т.д.)
В норме они должны отсутствовать, а при хроническом панкреатите, из-за недостаточной выработки железой ферментов для расщепления этих веществ, остаются непереваренными и определяются в кале
эластаза кала – фермент поджелудочной железы, уровень которого при недостаточной ее работе, снижается
в определенных случаях важно определение маркеров рака
При подозрении на наследственный генез заболевания, проводится генетическое обследование больного.
Инструментальные исследования
УЗИ брюшной полости. Оцениваются признаки воспаления ткани поджелудочной железы, наличия камней в протоках, кальцинатов, кист, опухолей железы. Дополнительно определяются изменения со стороны других органов желудочно-кишечного тракта для исключения осложнений заболевания, а так же сопутствующей патологии.
- Эластография поджелудочной железы. Позволяет определить есть ли фиброз (уплотнение) поджелудочной железы, что является критерием тяжести структурных изменений органа.
УЗИ с эластографией здоровой поджелудочной железы
- ФГДС. Визуализация двенадцатиперстной кишки необходима для оценки наличия воспаления в ней, а также косвенных признаков панкреатита. Требуется исключить воспаление и патологические образования (опухоль, дивертикул) области большого дуоденального соска (через него в двенадцатиперстную кишку поступает секрет поджелудочной железы, при его закупорке нарушается отток этого секрета, что ведет за собой воспаление тканей железы).Визуализация желудка и пищевода нужна для исключения эрозий, язв, воспаления в них. Патологические изменения в этих органах часто сочетаются с хроническим панкреатитом, являясь взаимно отягчающими состояниями.
Дополнительно могут быть назначены КТ и МРТ брюшной полости с холангиографией, РХГП. Необходимы для подтверждения диагноза, а также назначаются при подозрении на наличие патологических образований в поджелудочной железе, закупорке протоков железы камнем, опухолью или кистой.
Диагностика в ветеринарной клинике
Кроме внешнего осмотра и опрашивания владельцев ветеринар отправит кота на проведение следующих обследований и анализов:
- УЗИ брюшной полости. Оно позволит выявить состояние всей пищеварительной системы и обнаружить увеличение и воспаление поджелудочной железы, так как у здорового животного она почти незаметна при таком обследовании из-за своего положения.
- Рентгенографическое исследование. Оно позволит исключить наличие инородного тела в кишечнике или непроходимости.
- Анализ крови. Сдаётся проба на общие показатели и биохимию, так как необходимо получить максимальное количество данных о состоянии здоровья кошки.
- Диагностическая лапаротомия. Это способ применяется, если другими методами не удается получить заключения или же предпринятое лечение оказывается неэффективным. При помощи хирургии удаётся исключить наличие опухоли доброкачественной или злокачественной природы, кисты, абсцесса, а также провести новокаиновую блокаду. Применение этого средства помогает справиться с неукротимой рвотой.
Если состояние пушистой любимицы тяжёлое, её оставят в клинике для прекращения острого приступа.
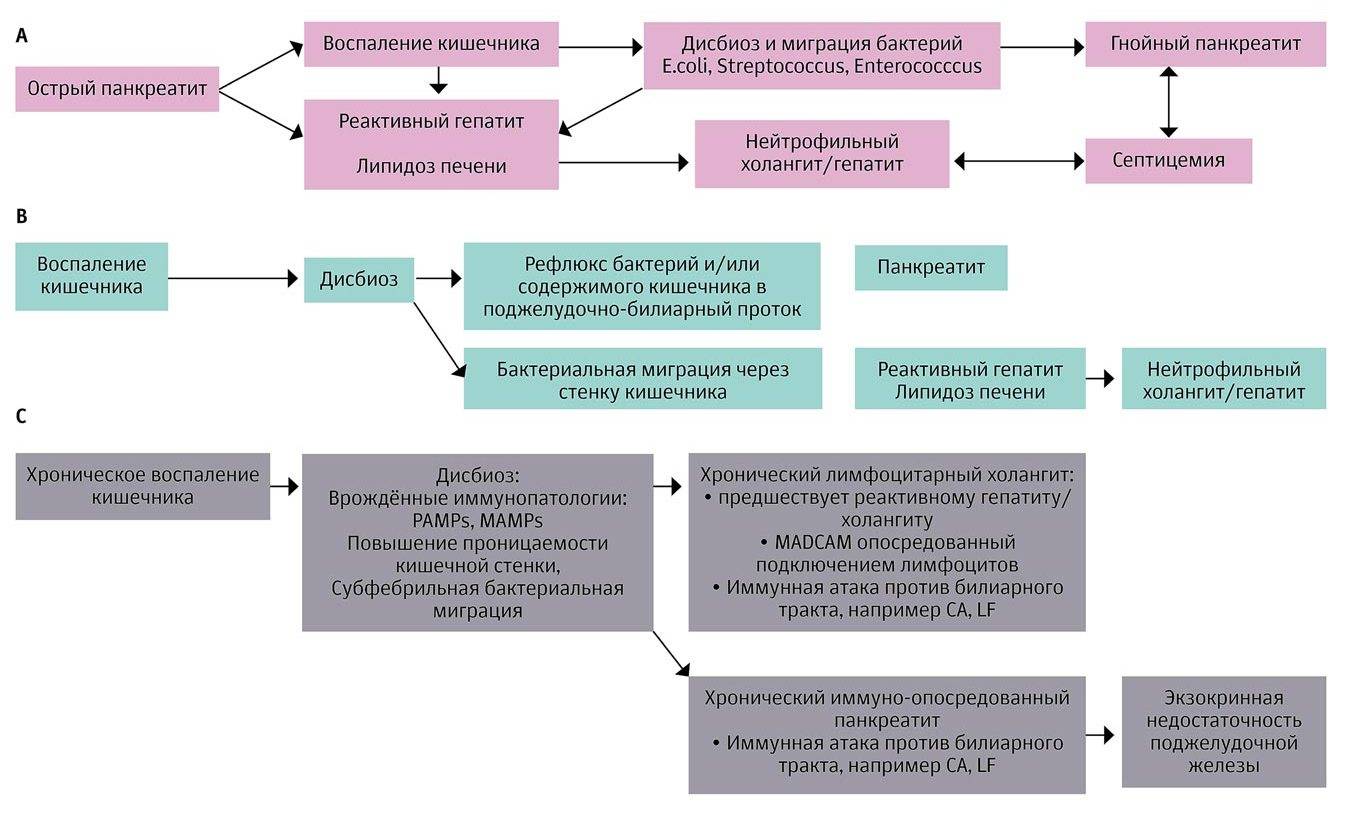
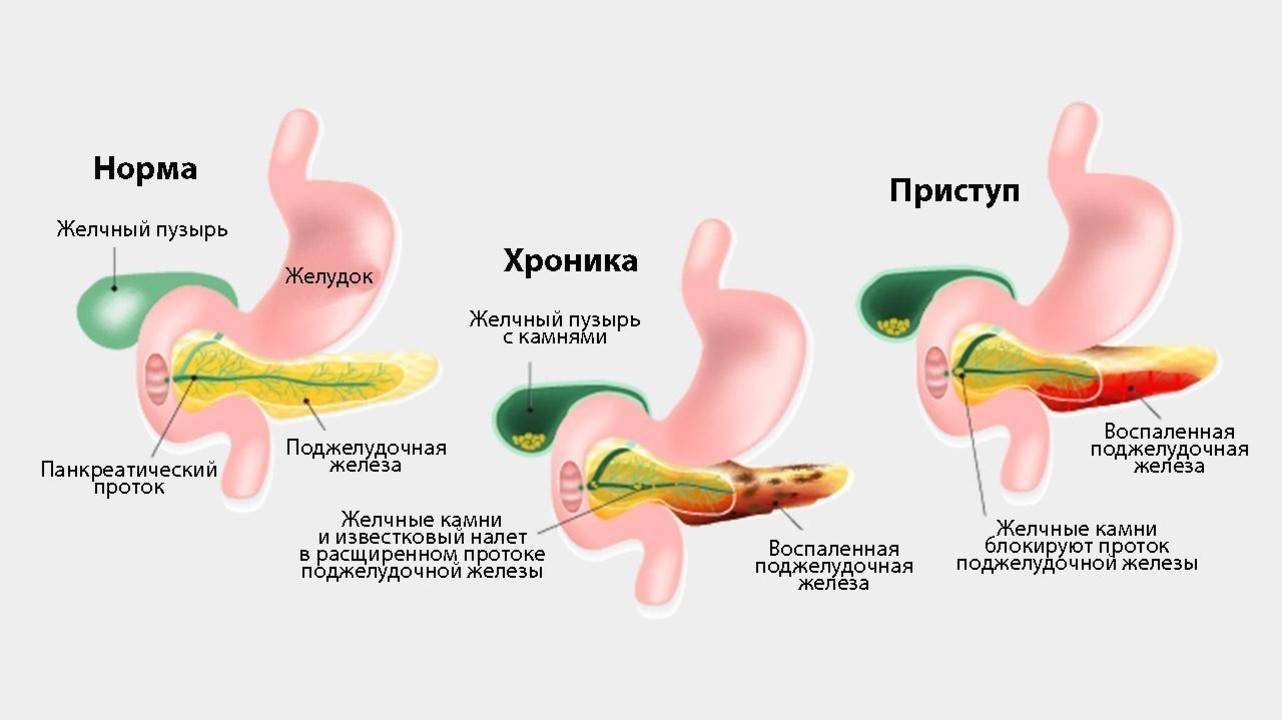
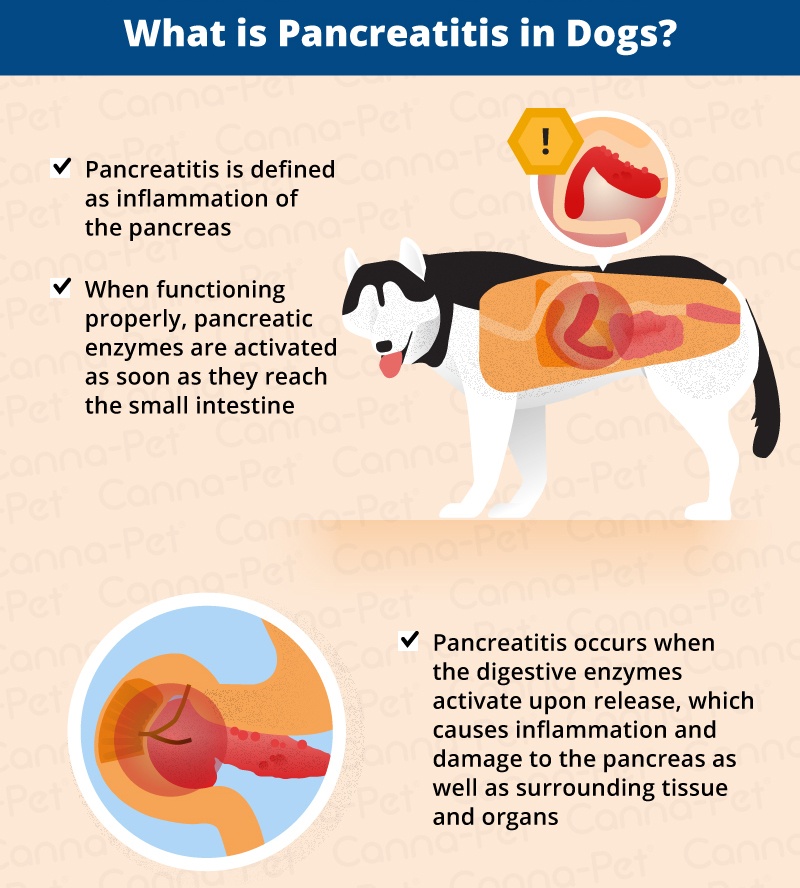
Причины реактивного панкреатита
Главная причина реактивного панкреатита — преждевременная активация ферментов, которые вырабатывает поджелудочная железа. В норме ферменты активизируются только после того, как попадают в кишечник. Но если проток поджелудочной железы сужен, например, из-за хронических болезней или злоупотребления алкоголем, возникает застой панкреатического сока. Скапливаясь, пищеварительные ферменты начинают разрушительно действовать на ткани поджелудочной железы, что приводит к выраженному воспалению и попаданию продуктов распада в кровь1.
Наиболее распространенные причины реактивного панкреатита:1
- обострение хронических патологий: язвенной болезни, вирусного гепатита, желчнокаменной болезни;
- употребление жирных, жареных продуктов, алкоголя;
- кишечные инфекции;
- пищевые и промышленные отравления;
- эндоскопические вмешательства на органах желчевыделения;
- травмы живота.
Чтобы определить характер повреждения поджелудочной железы и окружающих тканей, специалисты могут назначить комплексное обследование, которое включает:1
- анализ крови, мочи и кала;
- ультразвуковую диагностику органов пищеварительного тракта;
- рентгенографическое исследование;
- МРТ, КТ пищеварительной системы;
- эндоскопическую диагностику.
В сложных клинических случаях для уточнения диагноза и выбора правильной врачебной тактики может потребоваться лапароскопия – микрооперация, при которой делаются небольшие (0,5-1,5 см) разрезы на брюшной полости для доступа к поджелудочной железе1.
Диагностика
Для подтверждения диагноза «панкреатит», помимо анализа жалоб, истории болезни, осмотра пациента, врачи используют методы лабораторной и инструментальной диагностики.
Анализы
В анализе крови при тяжелом воспалительном процессе в железе выявляются неспецифические изменения: увеличение числа лейкоцитов, повышение СОЭ. Такие нарушения регистрируются при остром течении и в трети случаев обострения болезни. У остальных пациентов изменений в анализе крови нет.
Главный биохимический признак болезни – появление в крови и моче большого количества фермента, необходимого для расщепления крахмала. Это фермент амилаза; при исследовании мочи его называют диастазой. Кроме этого, нарастает концентрация и других панкреатических ферментов: липазы, фосфолипазы А2, трипсина, эластазы.
Дополнительные биохимические признаки панкреатита:
- увеличение содержания билирубина и трансаминаз;
- нарастание уровня фибриногена – признак усиления свертываемости крови;
- повышение концентрации глюкозы и мочевины.
Обнаружение ферментов в крови наблюдается при остром течении болезни и обострении хронической формы патологии. У многих больных анализы остаются в норме. Поэтому основная роль в диагностике заболевания, особенно его хронических форм, принадлежит инструментальным исследованиям.
Дополнительное значение для выявления внешнесекреторной недостаточности, то есть нехватки пищеварительных ферментов, имеет копрограмма – исследование кала. В фекалиях обнаруживаются мышечные волокна, нейтральные жиры, крахмальные зерна.
Инструментальные методы
Для диагностики острого панкреатита преимущество имеет компьютерная или магнитно-резонансная томография. Они дают возможность обнаружить разрушение железистых клеток, отек тканей. Подтверждают диагноз путем лапароскопии.
Методы диагностики хронического воспаления поджелудочной железы:
- рентгенография: выявляются мелкие скопления кальция в панкреатических протоках;
- УЗИ: у 70% больных определяется повышение плотности ткани, неровные очертания, изменение размеров, деформированные протоки;
- компьютерная томография: полезна при псевдоопухолевой и кистозной формах болезни и для диагностики злокачественной опухоли;
- МРТ: помогает в диагностике фиброза железы, то есть диффузного разрастания в ней соединительной ткани;
- магнитно-резонансная холангиопанкреатография: неинвазивный метод без лучевой нагрузки, позволяющий создать подробное изображение общего желчного и панкреатических протоков, полезен для обнаружения конкрементов, пороков развития;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) – исследование, включающее наполнение протоков железы контрастом через введенный в 12-перстную кишку эндоскоп и тонкий катетер; показано лишь в тяжелых случаях заболевания и подозрении на рак;
- эндоскопическая ультрасонография – современный метод УЗИ в комплексе с эндоскопией, информативен для диагностики мелких конкрементов и опухолей;
- ЭФГДС – эндоскопическое исследование пищевода, желудка и 12-перстной кишки для выявления сопутствующих заболеваний – рефлюкс-эзофагита, язвенной болезни, дуоденита;
- ангиография – введение контраста для изучения сосудистой сети органа, обычно проводится при одновременном увеличении селезенки для исключения портальной гипертензии.
Осложнения гастрита и панкреатита
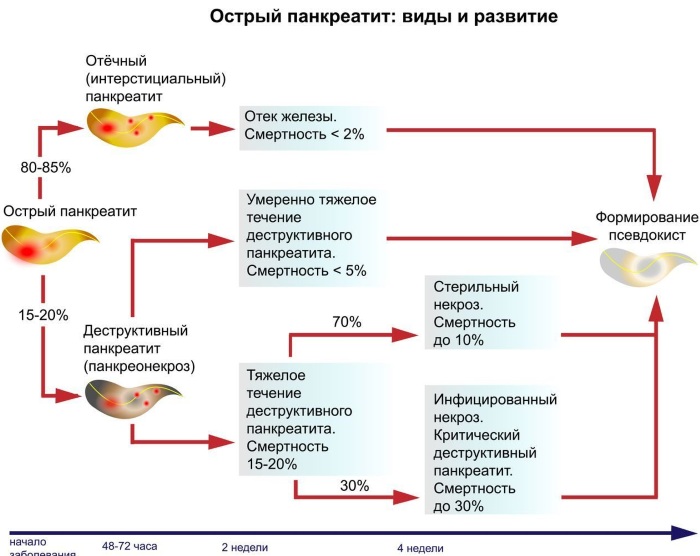
При воспалительном поражении слизистой оболочки желудка характер осложнений зависит от типа самого гастрита. При воспалении с повышенной кислотностью, основным осложнением является язвенная болезнь желудка и двенадцатиперстной кишки, которая при запущенном течении чревата перфорацией и развитием желудочного кровотечения. Гастрит с пониженной кислотностью чреват развитием онкологии желудка. Если говорить об осложнениях воспалительного процесса в поджелудочной железе, то наиболее опасен острый панкреатит или панкреонекроз. Это тяжелое состояние вызвано отмиранием ткани поджелудочной железы. При отсутствии своевременной квалифицированной помощи, панкреонекроз в 90% случаев заканчивается летальным исходом.
Часто задаваемые вопросы
При хроническом панкреатите поджелудочная железа отмирает?
Хронический панкреатит представляет собой заболевание, характеризующееся воспалением и дистрофией с последующим развитием соединительной ткани в органе и нарушением пищеварительной и эндокринной функции. «Отмирание» железы называется панкреонекрозом и встречается при остром панкреатите, являясь смертельно опасным состоянием
Отчего развивается панкреатит, если я не пью?
Действительно, в большинстве случаев развитие панкреатита обусловлено действием алкоголя, но существуют и другие факторы: желчнокаменная болезнь, заболевания печени, характеризующиеся нарушением образования и оттока желчи, заболевания желудка и 12-перстной кишки, наследственность, сбой в иммунной системе, нарушение кровоснабжения органа, фоновые заболевания: вирусные гепатиты, гемохроматоз, муковисцидоз и пр.
Можно ли вылечить панкреатит?
Хронический панкреатит потому и называется хроническим, что полностью не вылечивается, но правильная врачебная тактика позволяет достичь многолетней ремиссии.
Может ли панкреатит привести к развитию сахарного диабета?
Да, длительное течение панкреатита может привести к развитию не только нарушению пищеварительной функции поджелудочной железы, но и изменению эндокринной с развитием сахарного диабета, особенно при наличии наследственной предрасположенности к сахарному диабету.