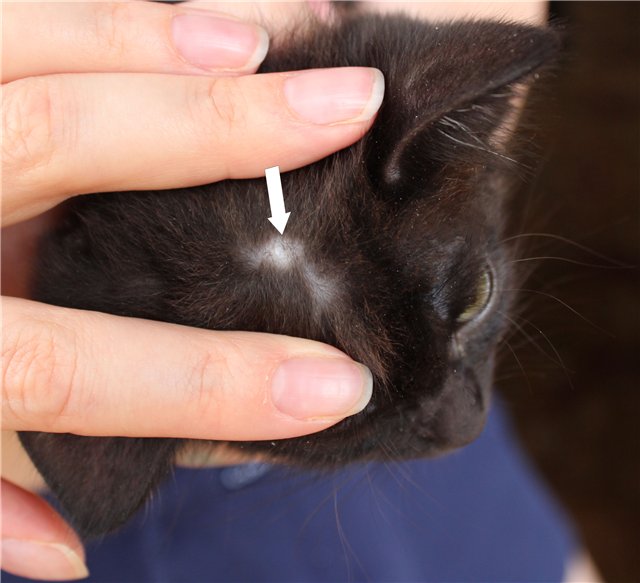
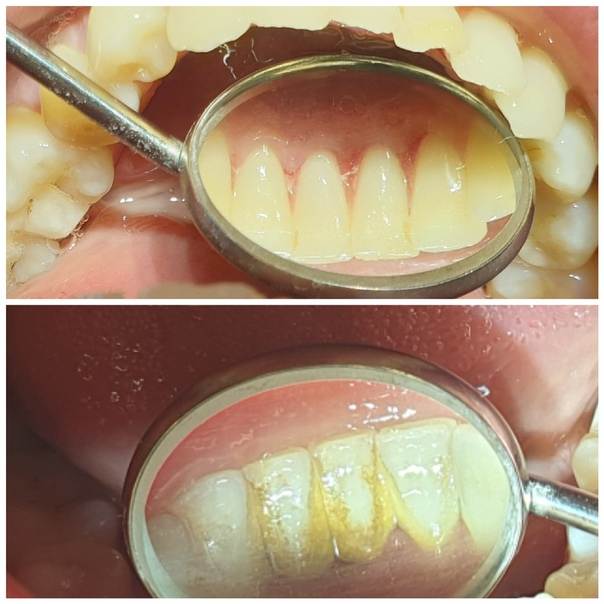
Причины кандидозного тонзиллита
Возбудителем является гриб рода Candida Albicans, который является нормальным обитателем полости рта. Если его количество резко увеличивается, появляется кандидоз.
Предрасполагающие факторы:
- курение
- наличие старых зубных протезов и неправильный уход за ними
- работа на вредном производстве
- заболевания эндокринной и пищеварительной систем (гастрит, сахарный диабет, рефлюксная болезнь)
- сердечная недостаточность
- иммунодефицитные состояния
- длительный, бесконтрольный прием антибиотиков и кортикостероидов
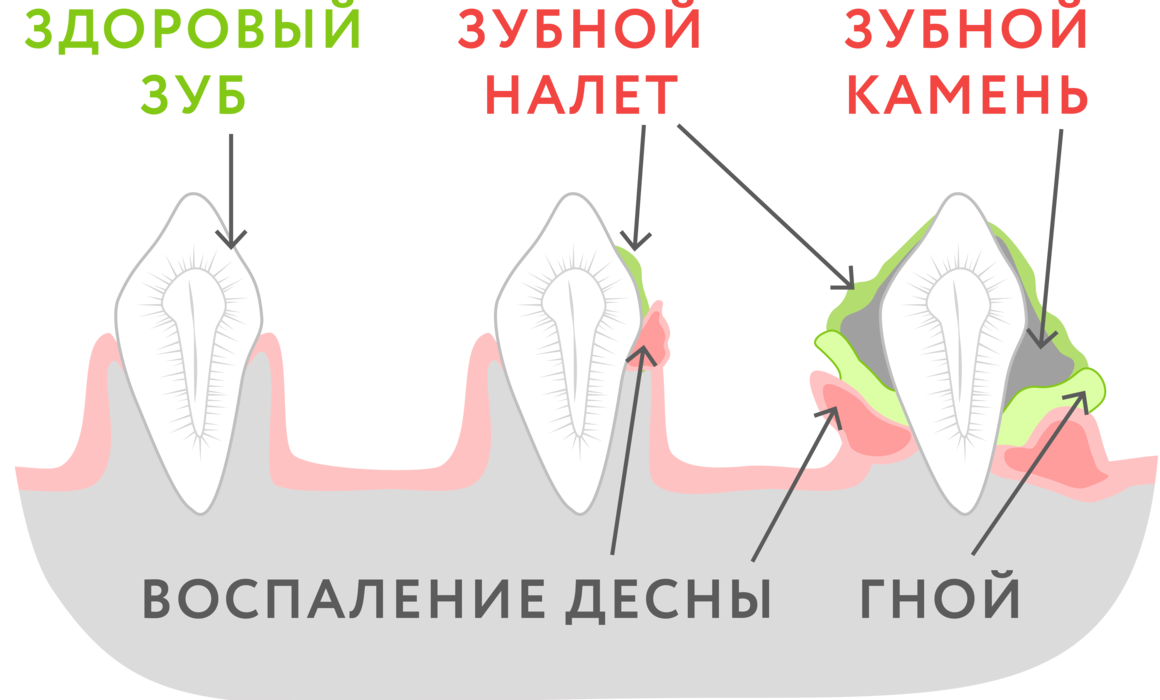
- множественный кариес и его осложнения, обилие зубного камня и налета
- часто болеют люди, которые много говорят на работе – лекторы, певцы, учителя
Причины черного налета на зубах у детей
У многих родителей встает вопрос, почему именно дети 2-4 лет подвержены данному заболеванию? На это есть несколько причин:
Кариозные отложения
- Вызывать размножение бактерий может дисбактериоз. Он, в свою очередь, является следствием нарушений в работе пищеварительной системы из-за ее несформированности. Также он может быть из-за нарушения питания малыша или приема антибиотиков, заболеваний печени или кишечника, находящихся в хронической форме.
- Причиной появления черных пятен на зубах считается и кариес, и, как следствие, образуется черный налет на молочных зубах у ребенка.
- Чаще всего в год и даже два родители не заботятся о зубах малыша, не проводят их чистку. Это может стать причиной образования желтого налета, который со временем приобретает темный цвет.
- К такому же результату приводит и нерегулярная чистка зубов в любом возрасте ребеночка. Остатки пищи и отмершей слизистой оседают на зубах, приводе к потемнению эмали.
- Еще одна причина, почему у ребенка черный налет на зубах — врожденная гипоплазия эмали зубов. Заболевание связано с недоразвитостью верхнего слоя. В результате она ослаблена, не выполняет в полной мере защитную функцию, поэтому и появляется черный налет на зубах у ребенка.
- Черные зубы у детей могут стать следствием неблагоприятных воздействий на стадии развития зубных зачатков. Это может быть недостаточное количество кальция или переизбыток железа в рационе беременной женщины.
- При употреблении лекарственных препаратов и добавок с содержанием железа, может образоваться избыток вещества в организме ребенка, что тоже становится причиной появления налета. В таком случае он имеет не черный, а темно-коричневый или фиолетовый цвет.
- Недостаток кальция у детей до годика приводит к изменениям цвета эмали;
- Черные зубы у ребенка могут быть из-за слабой иммунной системы. Одной из таких причин может быть слишком сухой воздух в помещении. В таком случае выработка слюны происходит в недостаточном количестве. Ослабляет организм и заболевания затяжного характера, когда ребенку приходится употреблять много лекарственных препаратов, которые пагубно влияют на работу желудочно-кишечного тракта.
- Образоваться черный налет на зубах может по причине неправильного прикуса или заболевания зубов, при которых приходится жевать на одной стороне. В таком случае незадействованная сторона будет покрываться налетом.
- К потемнению эмали приводит и чрезмерное употребление сладкого;
- При заболеваниях щитовидной железы и при сахарном диабете часто чернеют зубы;
- В редких случаях поводом для появления образований является наследственность. Если один из родителей в детстве имел такие проблемы, есть шанс проявления заболевания и у ребенка.
- Налет может быть результатом заражения глистами и другими паразитами.
В данных отложениях присутствует большое количество различных бактерий, не только полезных, но и агрессивных. Если не соблюдать гигиену полости рта и не удалять налет вовремя, он станет более плотным и будет достаточно крепко держаться на эмали. Для бактерий это благоприятные условия. И размножаясь, они приводят к потемнению верхнего слоя зубов.
Для малыша важно подобрать пасту с правильным составом. Она должна содержать минимальное количество фтора или с полным его отсутствием
Избыток элемента приводит к тому, что образуется черный налет на зубах у детей. По большей части это распространяется на резцы.
На фото представлена серия зубной пасты Splat для детей от 3 до 7 лет
Доктор Комаровский на своем официальном сайте подробно отвечает на вопросы родителей о появлении черного налета у детей. Видео доктора Комаровского о заболеваниях зубок у детей:
Почему болит кожа головы?
Почему может казаться, будто на голове болят волосы, ощущаться чесотка, ломота, шелушение? Эти вопросы не всегда могут быть корректными, ведь, например, сами волосы болеть не могут, однако их регулярно задают врачам-трихологам.
Итак, почему может болеть кожа головы:
Некачественный шампунь или краска для волос. В таком случае проблема возникает одновременно из-за высокой чувствительности кожи головы и воздействия на нее агрессивных химических компонентов шампуней, красок для волос или любых других средств для ухода за волосами
Они как бы смывают защитный слой и нарушают нормальную микрофлору, что неизбежно влияет на кожу и сальные железы
Поэтому крайне важно подбирать качественные средства по уходу за волосами, обращая внимание на состав.
Контактный дерматит – это реакция на различные компоненты и вещества, которые могут как входить в состав средств по уходу за волосами, так и находиться в окружающей среде. Возникновение воспалений, сыпи, гнойников и расчесов, а также небольших язвочек указывает на подобную проблему
Как правило, пациенты с контактным дерматитом страдают от того, что у них болит кожа головы, отмечается пересыхание и шелушение.
Бактериальная инфекция – импетиго или фолликулит – может спровоцировать гнойные воспаления кожи и фолликулов волос, возникновение боли.
Кожная грибковая инфекция — при такой проблеме появляются пятна, ощущаются боль, зуд и жжение, могут выпадать волосы
Может болеть лишь конкретный участок кожи головы при нажатии.
Псориаз – патология, характерными признаками которой является специфическая сыпь, а также появление трещин и корочек на коже головы, пятен. Отмечается повреждение эпидермиса не только на волосистой части головы, но и локтях, ладонях и прочих частях тела.
Гемотерапия может спровоцировать такой эффект в качестве побочной реакции организма на процедуры. Могут ощущаться стянутость кожи, заметное выпадение волос.
Себорейный дерматит – вследствие развития такой патологии на коже головы может появиться шелушение, корочки, а следом и расчесы. Работа сальных желез сильно нарушена, часто появляется перхоть, и волосы начинают выпадать. Само по себе заболевание считается достаточно «болезненным» – особенно на начальном этапе, когда эпидермис только начинает воспаляться.
Излишнее напряжение мышц, которые «поднимают» волос, может быть связано с продолжительными и сильными стрессами, головной болью разного характера, недостатком витаминов и микроэлементов в организме, а также переохлаждением. Как правило, пациенты испытывают боль во время расчесывания.
Жирность кожи головы. Вследствие этого возможно развитие воспалительного процесса с возникновением прыщей и акне. Причиной болезненности при прикосновении может быть и слишком сухая кожа – чаще всего такая проблема возникает после того, как было проведено неудачное лечение для устранения ее жирности.
Педикулез – заражение вшами. Из-за жизнедеятельности этих паразитов поверхность кожи раздражается и воспаляется, появляются гнойные ранки, начинает ощущаться зуд и болит кожа головы.
Различные эмоционально-психологические причины – это перепады настроения, стрессовые состояния, которые беспокоят человека в течение долгого времени. Депрессии и прочие подобные проблемы провоцируют спазм сосудов.
Переохлаждение существенно влияет на сосуды и волосяные фолликулы: оно может спровоцировать не только простуду, но и невралгии и другие более опасные заболевания.
Естественной причиной ощущения боли в области кожи головы, у корней волос могут быть различные травмы. Если пациент испытывает боль на макушке, у виска или затылка, ему стоит вспомнить – возможно, он случайно ударялся этим местом. Сразу в момент травмы боль может быть незаметна, но даже небольшая гематома может провоцировать достаточно сильную боль, причем в течение долгого времени.
Еще одним ответом на вопрос, почему болит кожа головы у корней и выпадают волосы, может быть неправильно выполненная прическа – одна из тех, которые сегодня в моде. Так, волосы могут быть слишком затянуты. Возможно наращивание, из-за чего волосам и коже головы просто тяжело носить на себе дополнительный «груз». Систематическое ношение такой прически может провоцировать развитие механической формы алопеции. Она часто бывает профессиональной – например, у балерин, танцовщиц, гимнасток. Также спровоцировать дискомфорт могут неудобная шапка, резкие перепады температур и наследственность.
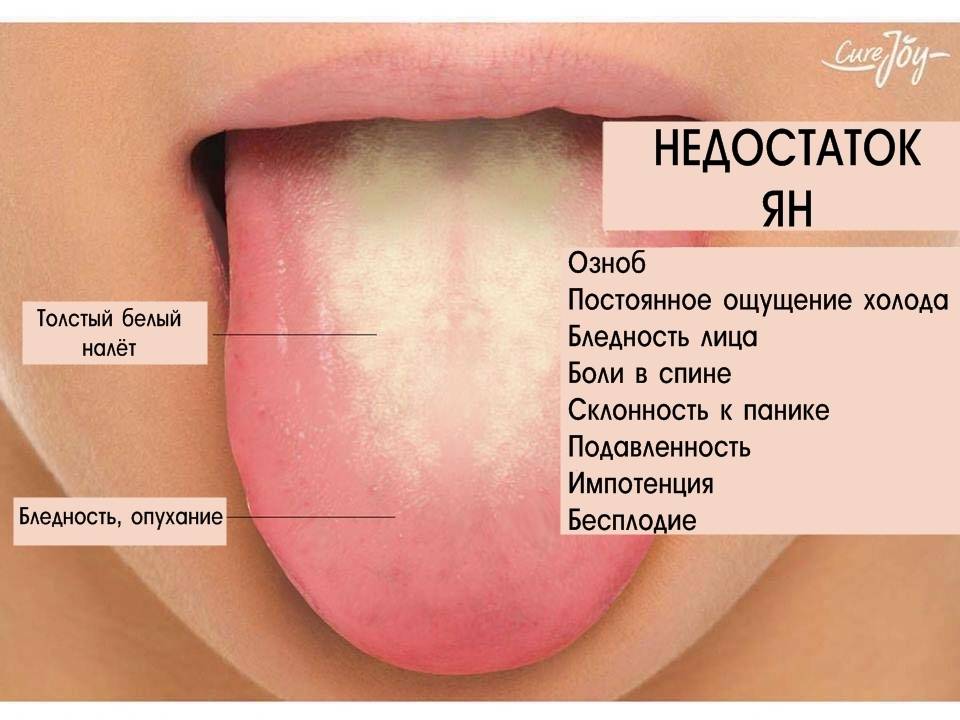
Черный язык у ребенка
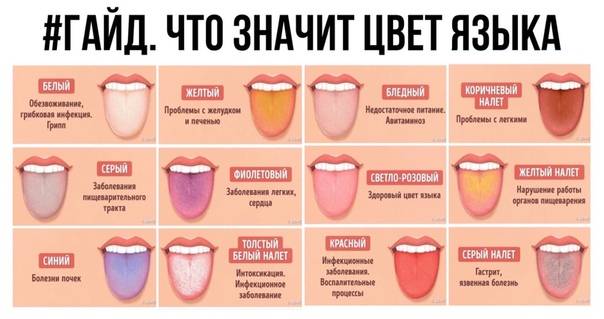
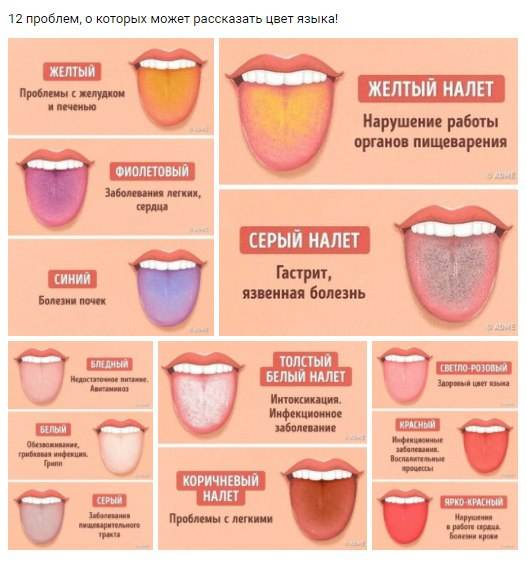
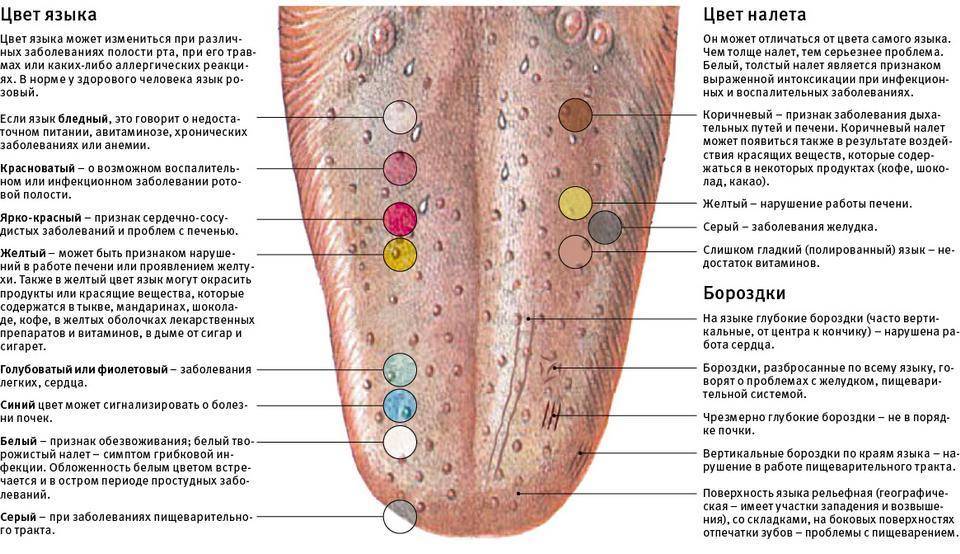
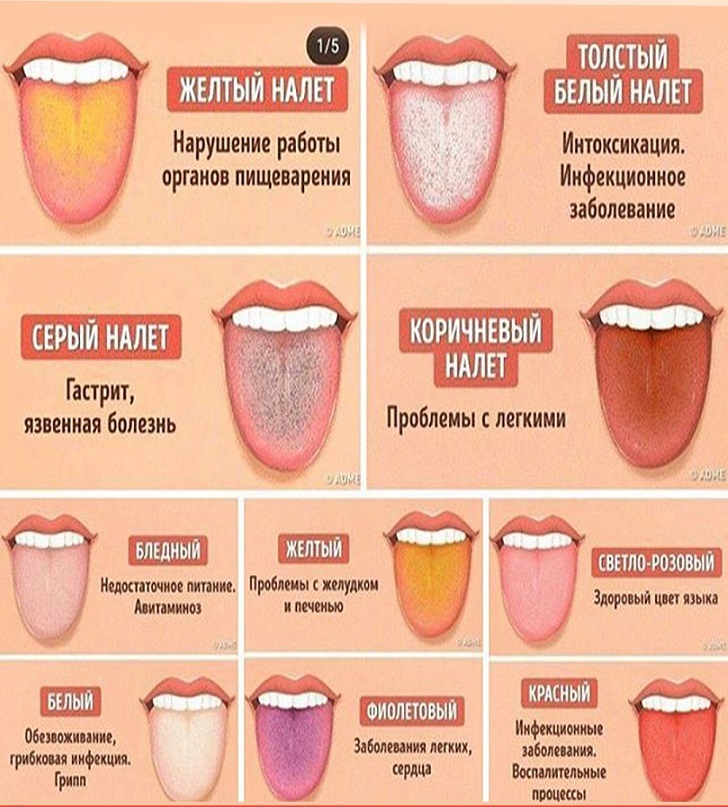
Если исключить фломастеры, краски, пищу, то чаще проблема с тёмным языком у ребёнка связана с кандидозом (молочницей). Причина проста — малыша стали прикармливать раньше положенного срока. Чёрный язык у ребёнка постарше может быть признаком патологий жёлчного пузыря, колита, гастрита, энтерита. Серая окраска на языке появляется у ребёнка, если того лечат железосодержащими составами.
Родителям сложно самостоятельно разобраться в этиологии проблемы. Только сдача необходимых анализов и диагностика помогут врачу найти и устранить причину симптома. На начальном этапе этим специалистом становится педиатр, потом присоединяется стоматолог, инфекционист, в зависимости от поставленного диагноза.
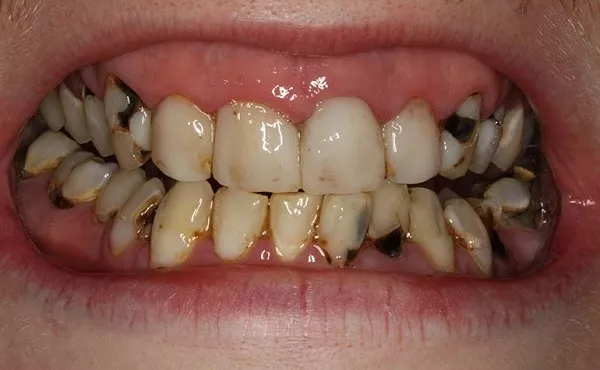
Оранжевый зубной налет
Зубной налет оранжевого или зеленого цвета вызван грибками и возникает в большинстве случаев у детей и подростков. Грибковая инфекция отвечает за выработку красящего пигмента (хлорофилл при зеленом налете, хромогенные бактерии при оранжевом налете). Лечением в данном случае занимается педиатр и стоматолог.
Красноватый оттенок зубного налета свидетельствует о наличии порфирии – наследственного недуга, имеющего связь с нарушенной пигментацией мягких тканей. Данная болезнь может осложняться окрашиванием зубной эмали в красный цвет. Подобная ситуация наблюдается специалистами при зубной травме с разрывом пульпарной области и кровоизлиянием.
Оранжевый зубной налет подразумевает тонкую линию в пришеечной области зубов (в основном резцов). Оттенок зубной эмали варьируется от желтого до коричнево-красного. Данный пигмент может возникнуть, по мнению специалистов, под влиянием следующих внешних факторов:
- Прием медикаментозных препаратов;
- Полоскания рта раствором хлоргексидина, перманганата калия, этакридина;
- Потребление красящей пищи: кофе, чая, некоторых сортов вина и так далее.
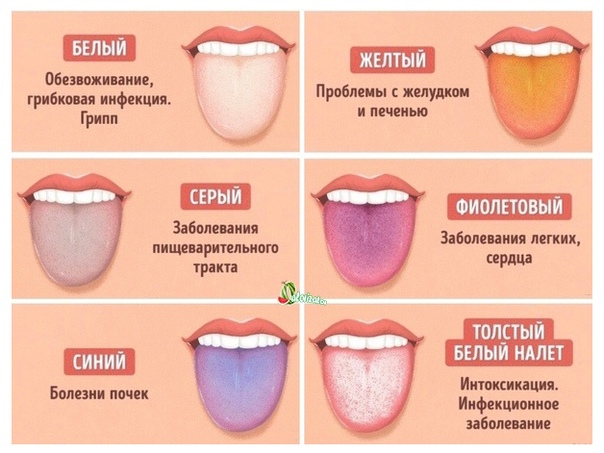
Причины налета на языке
При диагностике заболеваний важно учесть цвет отложений на слизистой, локализацию и сопутствующие признаки. Возможными причинами являются:
- Инфекционные процессы. Как правило, это заболевания полости рта – кариес, патологии десен, стоматиты. Бактерии размножаются и создают плотную пленку на слизистой.
- Активация иммунитета. Ситуация наблюдается при любом заболевании, сопровождающемся повышением температуры тела. Часто пациенты отмечают появление налета на языке.
- Патологии органов пищеварения. Как правило, это хронические заболевания желудка и кишечника. У здорового человека язык розовый, но при воспалении желудка сразу появляется светлый серый налет. При длительном течении патологии отложения уплотняются, становятся коричневыми или черными, появляется неприятный запах.
- Длительный прием лекарственных препаратов. Особенно часто состояние слизистой меняется на фоне курсов антибиотиков. Объясняется это тем, что препараты нарушают микрофлору во всем организме, в результате чего появляется дисбаланс и бактериальная микрофлора преобладает над полезной.
- Курение. Желтый и коричневый налет для курящего человека является привычным. Он является благоприятной средой для размножения бактерий, поэтому у курильщиков со стажем высокий риск заболеваний зубов и слизистой.
Таким образом, по тому, как выглядит налет, можно предположить заболевания. Исходя из этого будут подбираться диагностические мероприятия.
Правда ли, что грибок ногтей можно вылечить быстро — буквально за неделю?
Обычно онихомикоз развивается медленно . Первые признаки заболевания нередко остаются незамеченными, а когда под влиянием грибка меняется цвет и текстура ногтя, это означает, что процесс зашёл уже достаточно далеко. Для выздоровления придётся ждать полного обновления ногтевой пластины. Чем старше человек, тем дольше ему нужно лечить грибок ногтей. У пациентов в возрасте до 45–50 лет ногти на ногах отрастают за 3,5–4 месяца, на руках — за 2,5–3 месяца. С каждым следующим десятком лет к лечению добавляется в среднем ещё один месяц. То есть если человеку 80 лет, то у него здоровый ноготь отрастёт за 7–8 месяцев .
Современные противогрибковые препараты способны достаточно быстро избавить пациента от неприятных симптомов, к примеру, зуда и жжения. Но это не значит, что грибок полностью побеждён за несколько дней, и курс лечения можно прервать. Если нарушить рекомендации врача или досрочно отказаться от назначенных лекарств, то через 2–3 года велика вероятность рецидива .
Поскольку скорость и интенсивность развития грибковых инфекций связана с возрастом и состоянием иммунитета пациента, то чем человек старше и чем больше у него хронических заболеваний, тем труднее будет избавиться от онихомикоза. Однако это заболевание нельзя считать полностью неизлечимым.
3.Симптомы и диагностика
Количество, цвет, прозрачность, запах, консистенция выделений из уха, а также сопутствующие симптомы, – широко варьируют. Так,
- истечение гноя присуще, в основном, инфекционно-воспалительным процессам бактериальной или грибковой этиологии;
- примесь крови в той или иной концентрации характерна для отореи при травмах или онкопатологии;
- прозрачные текучие выделения типичны для аллергических наружных отитов, экссудативных средних отитов, травматической ликвореи (см. выше).
В большинстве случаев оторея сопровождается следующими симптомами (единичными или в различных сочетаниях):
- снижение остроты слуха, чувство заложенности или инородного тела, восприятие внешнего звука словно сквозь вату или из-под воды;
- оталгия (болевой синдром с локализацией во внешних или внутренних структурах уха);
- головная боль;
- вестибулярные нарушения (головокружение, дискоординация, утрата равновесия и пр.);
- разного рода шумы в ухе;
- ринит (насморк), нередко с симптомами синусита (воспаления придаточных пазух носа);
- субфебрилитет, реже высокая температура тела.
Диагностика требует прежде всего сбора жалоб и анамнеза. Затем обязательно производится отоскопия, в некоторых случаях – микроотоскопия. Назначаются различные лабораторные анализы (для идентификации возбудителя при инфекционно-воспалительных процессах, оценки интенсивности иммунного ответа, выявления онкомаркеров и т.д.). При обследовании по поводу ЧМТ или травмы уха, а также для диагностики костных аномалий и опухолевых процессов применяют КТ, МРТ, рентгенографию.
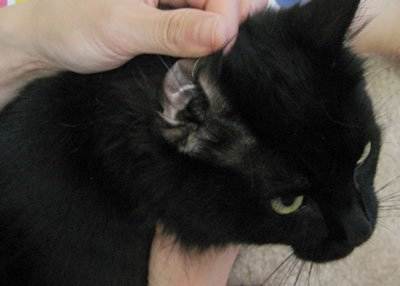
Белесые комочки в гландах при тонзиллите
Обострение хронического или зарождение острого тонзиллита можно распознать по следующим признакам:
- неприятно пахнет изо рта, появился кислый привкус во рту;
- наблюдается повышение температуры тела;
- периодически возникают болезненные ощущения во время приема пищи и глотания;
- появляется боль в горле, голове, шейной области.
Почему образуются и из чего состоят гнойные пробки
Фото: так выглядят белые комочки на миндалинах
Многие люди считают, что нечто белое в горле и на гландах является всего лишь мелкими кусочками пищи, которые начали гнить и издавать тухлый запах. Остатки пищи в этих образованиях действительно присутствуют, но в основном кальцинированные миниатюрные шарики состоят из погибших бактерий, попавших в организм вместе с воздухом, и лейкоцитов, направленных на борьбу с ними иммунной системой человека.
Микроорганизмы, которые являются возбудителями воспаления в гландах, выделяют сероводород. Это вещество необходимо им для защиты от окислительных процессов и последующего разрушения ДНК, оно же источает аромат тухлых яиц, из-за которого изо рта больного начинает плохо пахнуть.
«Виновники» образования желтых и белых комочков на гландах
Существует несколько разновидностей микроорганизмов, из-за которых на миндалинах образовывается белесый налет, постепенно превращающийся в миниатюрные камушки. Это могут быть:
- Стрептококки. Бактериальная инфекция сопровождается следующими симптомами: частыми позывами к рвоте, лихорадкой, болезненными ощущениями в животе, опухшими лимфатическими узлами и сыпью.
- Вирус Эпштейна-Барра, приводящий к инфекционному мононуклеозу, также может привести к появлению во рту белых твердых комочков с неприятным запахом. О наличии заболевания свидетельствуют следующие признаки: высокая температура тела, увеличенные миндалины и болезненные ощущения в области гортани. В запущенных случаях возможно выделение сгустков гноя.
- Herpes Simplex Virus (HSV-1), приводящий к развитию орального герпеса. Чаще всего заболевание можно узнать по наличию болячки на губах. Одновременно с появлением пузырьков на внешней поверхности губы может образовываться беловатый или желтоватый налет на слизистых оболочках миндалин, который в дальнейшем трансформируется в камни.
Мокрота – причины
Перепроизводство слизи провоцируется воспалительными, инфекционными и экологическими факторами:
- Заболевания носоглотки. Выделения на задней стенке горла, стекающие из носа и пазух — симптом простуды и респираторной инфекции. Мокрота может быть следствием ринита, синусита, вирусного эпиглоттита, трахеита и ларингита.
- Заболевания легких и бронхов. Мокрота образуется при бронхите, воспалении и и раке легких, туберкулезе и др. патологиях.
- Аллергия. У аллергиков наблюдается чрезмерное выделение мокроты в горле.
- Влияние стероидов. Астматики используют для лечения стероидные ингаляционные препараты. Побочный эффект этой терапии — повышенная секреция слизи, поэтому у больных возникает ощущение мокроты в горле.
- Влияние никотина. В случае с курильщиками организм защищается от вредных веществ и вырабатывает секрецию, увлажняющую горло.
- Заболевания ЖКТ. Мокрота в горле, возникающая после еды — следствие гастроэзофагеального рефлюкса. Причина симптома — выбрасывание кислоты из желудка в пищевод.
- Психосоматические расстройства (невротическая мокрота). Проявляется ощущением наличия в горле инородного тела размером с грецкий орех. Это конверсионное расстройство, в основе которого лежит невроз.
Другие причины возникновения мокроты в горле:
- напряжение на вокальные связки;
- гормональные изменения — гипотиреоз, болезнь Хашимото;
- врожденные дефекты — искривление носовой перегородки;
- аутоиммунные заболевания;
- вдыхание загрязненного воздуха.
При наличии хронической мокроты любого типа необходимо обратиться к специалисту.
Инфекционный цистит
Первичный и вторичный. В первом случае это самостоятельное заболевание: инфекцией поражается здоровый мочевой пузырь. Во втором – это осложнение других заболеваний: слизистая оболочка воспаляется на почве уже развитой патологии мочевой системы, почек или простаты.
Острый и хронический. В острой форме симптоматика обычно имеет выраженный характер. При неправильном лечении или его отсутствии заболевание переходит в хроническую форму, характеризующуюся периодами обострения и спада. Бывают случаи, когда острый цистит заканчивается выздоровлением через несколько дней даже без лечения.
В зависимости от локализации воспалительного очага:
- шеечный – поражение шейки мочевого пузыря;
- тригональный – воспаление мочепузырного треугольника (область между устьями мочеточников и внутренним отверстием уретры);
- тотальный – затрагивает весь орган. В этом случае течение цистита особенно тяжелое.
Посткоитальный. Развивается в течение 1-2 дней после полового акта или влагалищных манипуляций. Его возникновение обусловлено попаданием патогенной микрофлоры в уретру женщины. Во время интимной связи под давлением, возникающим из-за движений полового члена, влагалищная слизь забрасывается в мочеиспускательный канал. Из него инфекция беспрепятственно попадает в мочевой пузырь. Также предпосылками развития этого вида заболевания является частая смена половых партнеров, злоупотребление контрацептивными спермицидами, нарушение правил интимной гигиены, использование тампонов, ношение синтетического нижнего белья и т.д.
«Цистит медового месяца». Он развивается после лишения девственности на фоне имеющихся нарушений микрофлоры влагалища (кандидоз и т.д.). Это происходит по аналогичной причине: во время полового акта происходит заброс микрофлоры влагалища в уретру и мочевой пузырь, которые до этих пор не подвергались контакту с инфекцией.
Вирусный, туберкулёзный и паразитарный. Такие формы цистита встречаются очень редко.
Причины появления налета и провоцирующие факторы его накопления
Рассмотрим основные причины появления налета и провоцирующие факторы
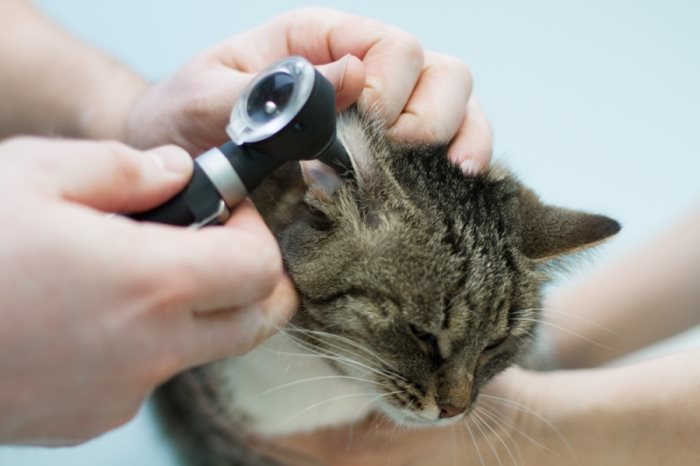
Естественный процесс накопления ушной серы. Для кошек это тоже характерно, а потому даже питомцам нужно время от времени очищать слуховые проходы и ушные раковины. Интенсивность этого явления варьируется от животного к животному: у каких-то кошек налет даже через полгода слабо заметен, в то время как у других питомцев уже через месяц уши сильно им засоряются. В особо тщательном уходе и внимании нуждаются ушки животных с большими ушными раковинами (сфинксы, сиамские кошки и т.д.).
Симптом отодектоза, т.е. ушного клеща. В тяжелых случаях налет – меньшая из проблем, так как у кошки в ушных каналах развивается сильное воспаление, возможны также аллергические реакции, особо «удачливые» коты умирают от сепсиса или менингита, спровоцированных отитом паразитарного (точнее, клещевого) происхождения. В этих же случаях из слуховых проходов больного животного нередко вытекает большое количество дурно пахнущего экссудата коричневато-красного цвета. Именно ушной клещ в большинстве случаев повинен в образовании большого количества коричневого налета. А потому мы бы рекомендовали не бросаться за счистку ушей кота, а сразу же показать питомца ветеринару. Чем скорее начать лечение, тем больше шансов того, что тяжелого отодектоза удастся избежать.
Различные виды отита (т.е. воспаления ушей). Отит – очень типичное осложнение все того же отодектоза. Первичное воспаление уха для этих животных крайне нехарактерно.
Грибковые и дрожжевые инфекции уха.
Длинная шерсть и большие ушные раковины, т.е. ушам тех же сфинксов или персидских кошек нужен особый уход.
Ответы на популярные вопросы
1. Заразна ли молочница?
Да, заразна. Часто маленькие дети заражаются ей от своих матерей. Чтобы этого избежать, рекомендуется вылечить кандидоз мамы, а также обработать соски и предметы быта (антисептически).
2. У меня кандидоз – это значит, что у меня диабет?
Нет, совершенно необязательно. Но, если вы часто сталкиваетесь с молочницей, будет не лишним сдать анализ крови на сахар. При сахарном диабете выше риск рецедивов кандидоза.
3. Кандидоз – это на всю жизнь?
Точно нет! При соблюдении всех назначений врача кандидоз успешно лечится
Стоит обратить внимание на профилактику, чтобы не допустить рецидива заболевания
4. Можно ли вылечить молочницу дома?
Как правило, домашнее лечение неэффективно, оно только снижает симптомы. Лучше обратиться к доктору, чтобы он учел все факторы и подобрал вам индивидуальный план лечения.
Что это за вид кариеса
Пришеечный кариес – это клиническая форма кариозного процесса с локализацией в области шейки зуба – небольшого пространства между корнем и коронкой, прикрытого десной. Его называют также прикорневым кариесом. Заболевание развивается независимо от возраста. Заболеть может даже грудной ребенок, если его беспорядочно кормить и часто давать подслащенную воду.
По числу поражений пришеечный кариес зуба делится на:
- единичный – от 1 до 3;
- множественный – от 3 до 10;
- системный – 10 и более.
Заболевание может быть:
- первичным – развивается впервые;
- вторичным – развивается повторно после уже проведенного лечения.
А также:
- неосложненным – если разрушение захватывает только твердые ткани зуба – эмаль и дентин;
- осложненным – при проникновении инфекции в зубную полость, корневые каналы и периодонт с развитием воспаления а этих тканях (пульпита, периодонтита).
 Пришеечный кариес
Пришеечный кариес
Выводы
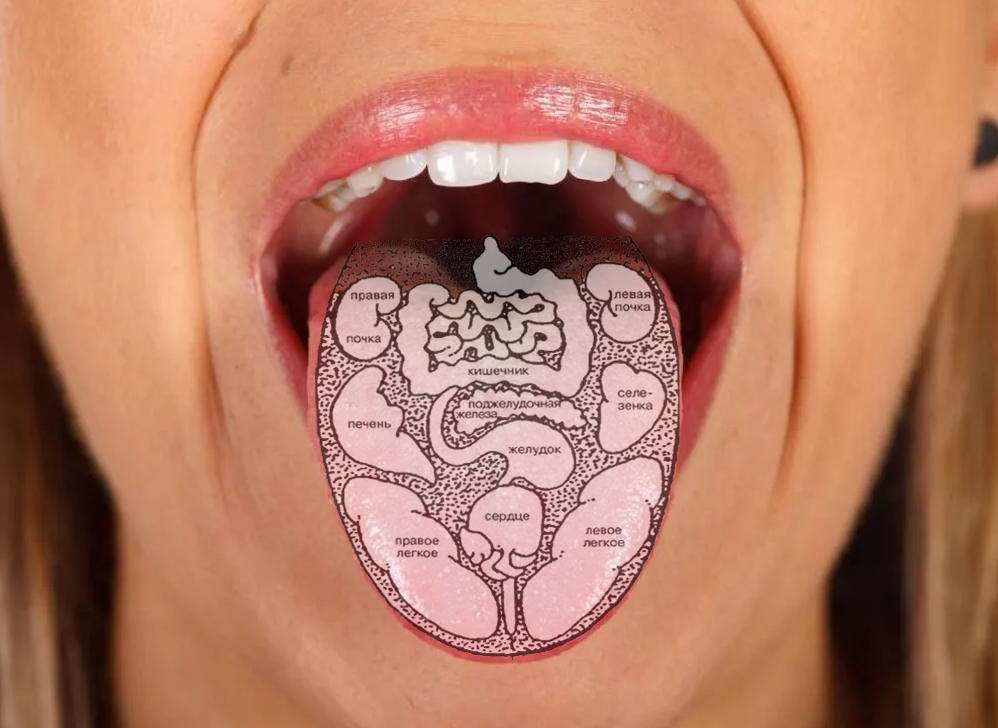
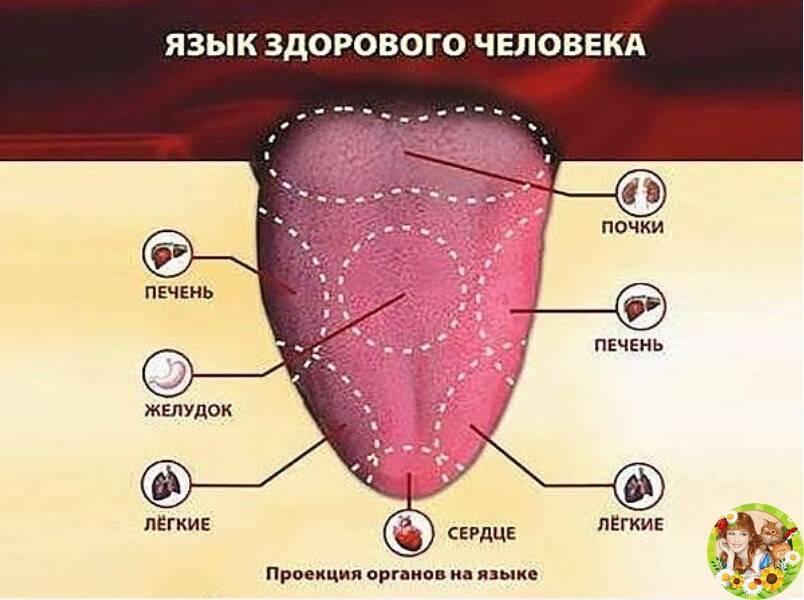
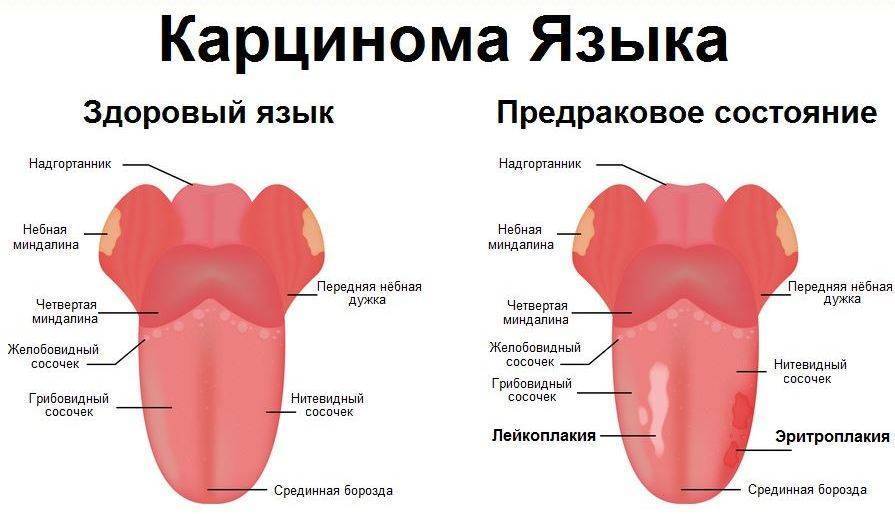
Язык, как орган, который можно легко увидеть, должен обязательно осматриваться врачом во время приема. Преимущество этого типа диагностики – неинвазивность и возможность многократного повторения без обременения пациента различными видами излучения или воздействием неприятных ощущений, например, связанных с введением эндоскопа.
Выявленные изменения языка, если они сочетаются с другими симптомами, могут быть ценным диагностическим ключом. Отсутствие адекватного понимания взаимосвязи некоторых системных заболеваний с их симптомами может иметь серьезные последствия. Быстрая диагностика и проведение лечения способны предотвратить осложнения. Именно поэтому внешний вид этого органа особенно важен.