Правда ли, что грибок ногтей можно вылечить быстро — буквально за неделю?
Обычно онихомикоз развивается медленно . Первые признаки заболевания нередко остаются незамеченными, а когда под влиянием грибка меняется цвет и текстура ногтя, это означает, что процесс зашёл уже достаточно далеко. Для выздоровления придётся ждать полного обновления ногтевой пластины. Чем старше человек, тем дольше ему нужно лечить грибок ногтей. У пациентов в возрасте до 45–50 лет ногти на ногах отрастают за 3,5–4 месяца, на руках — за 2,5–3 месяца. С каждым следующим десятком лет к лечению добавляется в среднем ещё один месяц. То есть если человеку 80 лет, то у него здоровый ноготь отрастёт за 7–8 месяцев .
Современные противогрибковые препараты способны достаточно быстро избавить пациента от неприятных симптомов, к примеру, зуда и жжения. Но это не значит, что грибок полностью побеждён за несколько дней, и курс лечения можно прервать. Если нарушить рекомендации врача или досрочно отказаться от назначенных лекарств, то через 2–3 года велика вероятность рецидива .
Поскольку скорость и интенсивность развития грибковых инфекций связана с возрастом и состоянием иммунитета пациента, то чем человек старше и чем больше у него хронических заболеваний, тем труднее будет избавиться от онихомикоза. Однако это заболевание нельзя считать полностью неизлечимым.
Что делать при поносе
Повторяющийся понос может быстро привести к обезвоживанию и потере электролитов1,2. Нарушение водно-электролитного баланса организма негативно отражается на работе сердечно-сосудистой системы и отягощает течение заболевания5. Поэтому регидратационная терапия, направленная на восполнение потерь жидкости, – первая и наиболее важная составляющая лечения диареи у взрослых и тем более у детей1.
Регидратация
Способ регидратации зависит от степени обезвоживания:
- При нормальном самочувствии и отсутствии сильной жажды и сухости во рту достаточно обильного питья1,2,5.Что пить при по носе? В этом случае подойдут обычная питьевая вода, минеральная вода без газа, зеленый или черный чай, морсы, компоты, разбавленные соки (при их хорошей переносимости), отвары сушеного шиповника и черники1,2.
- Если появляются сильная жажда, сухость во рту, беспокойство и синяки под глазами, то есть признаки умеренного обезвоживания, пить нужно специальные регидратационные растворы1,5. Они содержат самые необходимые электролиты и помогают восстановить баланс в организме при поносе.
- Тяжелое обезвоживание, при котором больной выглядит изможденным, заторможенным, не может пить и практически не мочится, – показание для госпитализации и внутривенной регидратации2,5. В таких случаях необходима неотложная медицинская помощь.
По мере компенсации потерь жидкости улучшается самочувствие, исчезает жажда, восстанавливается мочеиспускание. Регидратационная терапия не уменьшает частоту стула, не ускоряет выздоровление, но предотвращает развитие тяжелых осложнений, обусловленных обезвоживанием1.
Диета
Питание при диарее должно быть щадящим. Все блюда должны иметь нежную консистенцию, поэтому продукты, используемые для их приготовления, тщательно измельчают, перетирают, тушат, отваривают.
Во время лечения диареи взрослым рекомендуют исключить из рациона2,6:
- сырые овощи/фрукты и жилистое мясо, в которых содержится большое количество неперевариваемых грубых волокон;
- различные сладости, бобовые, дрожжевой хлеб, молочные и другие продукты, вызывающие брожение и гниение в кишечнике;
- лук, чеснок, редис, репу, грибы и шпинат, богатые эфирные маслами;
- свеклу, курагу и чернослив;
- кофе, какао и шоколад из-за их стимулирующего воздействия на кишечник2,6.
Рекомендуются слизистые супы, тефтели и кнели из дважды перемолотого постного мяса, рыба на пару, разваренные в воде рис или гречка, простые сухари и яйца1, 6.
Если расстройство кишечника вызвано аллергией или непереносимостью лактозы и глютена, врач прописывает элиминационную диету, полностью исключающую употребление продуктов-«раздражителей».
Основные противопоказания к процедуре
Направление пациенту на диагностику может выдать проктолог, гастроэнтеролог или хирург, непосредственно само исследование выполняет врач-эндоскопист. В ряде случаев процедура не может быть выполнена из-за наличия абсолютных или относительных противопоказаний.
К абсолютным ограничениям относятся такие состояния, как:
- тяжелое течение неспецифического язвенного колита;
- подтвержденный дивертикулит;
- болезнь Крона;
- грыжи (особенно пахово-мошоночная и пупочная);
- острые формы сердечной недостаточности;
- патологии свертываемости крови.
Относительные ограничения к манипуляции:
- острые воспалительные процессы анальной и прианальной зон (тромбоз геморроидальных узлов, парапроктит, глубокие анальные трещины и пр.);
- беременность;
- ранний послеоперационный период (исследование можно проводить через 2 недели после оперативного вмешательства на кишечнике);
- перитонит;
- нестабильность артериального давления;
- недавно перенесенный инфаркт;
- обострение хронических заболеваний.
При стабилизации состояния относительные ограничения снимаются и колоноскопия может быть проведена.
Консервативная терапия геморроя
Симптоматический внешний и внутренний геморрой можно лечить консервативно, если симптомы вторичны по отношению к изменениям в диете, консистенции стула (диарея или запор) или недостаточной гигиене.
Консервативное лечение – основной метод, применяется в случаях с легкой симптоматикой, не нарушающих повседневную деятельность. Если состояние не улучшится, может потребоваться минимально инвазивное вмешательство, или, в некоторых случаях, операция.
Цель консервативной терапии:
- Устранение причин геморроидального заболевания. К ним относятся запор, повышенное давление на кишечник, неправильное питание, малоподвижный образ жизни.
- Устранение симптомов заболевания. Это кровотечение, зуд, боль, трудности с соблюдением личной гигиены.
Лечение включает:
- нормализация консистенции стула;
- использование теплых сидячих ванн, компрессов, примочек;
- изменение диеты;
- местное применение лекарств.
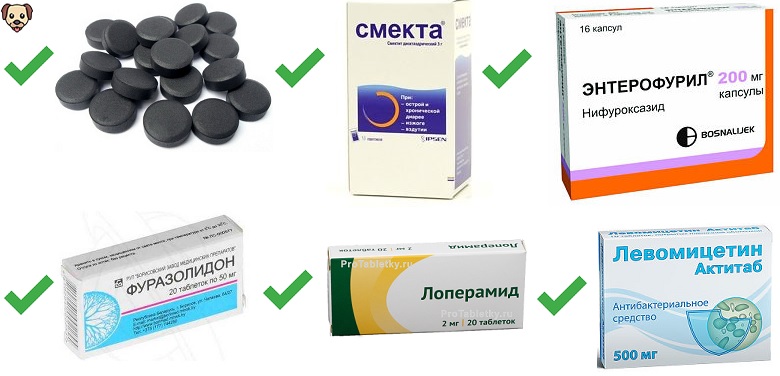
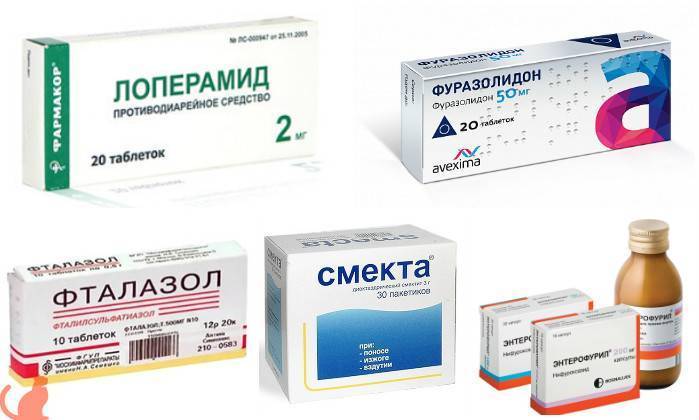
Лечение диареи
С учётом причины диареи, для её лечения могут назначить такие группы препаратов:
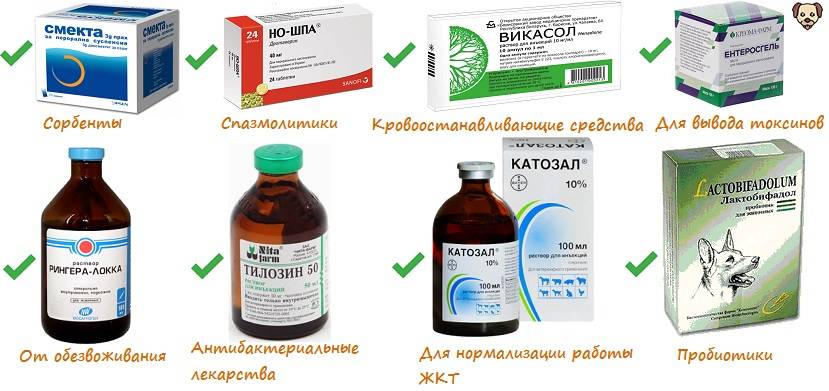
- Кишечные сорбенты.
- Антибиотики (при инфекционной диарее).
- Препараты, влияющие на кишечную моторику.
- Средства, восстанавливающие водно-солевой баланс в организме.
Для восстановления нормального эубиоза в кишечнике, независимо от причины развития диареи, рекомендован метапребиотик Стимбифид Плюс. Биодобавка стимулирует рост собственной кишечной микрофлоры, подавляет гнилостные и бродильные процессы, положительно влияет на защитные свойства организма и препятствует размножению болезнетворных микроорганизмов в желудочно- кишечном тракте. Стимбифид Плюс содержит уникальную питательную среду для бифидобактерий, что позволяет за короткий промежуток времени увеличить их популяцию. Этот факт подтверждает сравнительная шкала эффективности препаратов для лечения диареи у взрослых и детей.
Возбудитель паразитарной инфекции – острица
Энтеробиоз провоцируется паразитом острицей. Этот гельминт – круглый червь, относящийся к классу нематодов. Он имеет некоторые особенности внешнего вида. Самки вырастают до длины 9-12 мм, у них есть «хвост» – заостренный конец. Он сильно травмирует слизистую оболочку кишечника, когда глист находится в организме. Самцы меньше самок в 2-3 раза, а их «хвосты» загнуты по спирали.
Взрослые гельминты живут в слепой кишке и в конце тонкого кишечника. Ночью самки из слепой кишки выползают через анальное отверстие. В это время анальный сфинктер у человека расслаблен, поэтому глистам ничего не мешает. Когда самка острицы выползает, она откладывает яйца в перианальных складках. Яиц очень много – до 15 тысяч. Отложив их, самка погибает. Весь цикл ее жизни – примерно месяц. Яйца устойчивы к факторам внешней среды и способны до 3 недель сохранять жизнеспособность. Они пачкают одежду и постельное белье.
Через несколько часов зародыш из яйца становится личинкой, которая уже сама начинает паразитировать. Таким образом энтеробиоз распространяется. Острицы могут проникать в толщу слизистых покровов кишечника, провоцируя образование гранулем. Иногда глисты переползают во влагалище, матку и яичники. Из-за этого женские органы воспаляются.
Протекание скарлатины у детей до года
У малышей болезнь возникает реже, чем у детей постарше. Они меньше контактируют друг с другом, большинство находится на грудном вскармливании и защищено материнским иммунитетом. С молоком ребенок получает антитела, снижающие чувствительность к инфекции. Однако при длительном контакте с носителем заболевания ребенок может заразиться. Причиной становится поход в поликлинику, болезнь члена семьи.
Признаки того, как проявляется скарлатина у маленьких детей
Заболевание начинается с резкого повышения температуры, воспаления и боли в горле. Ребенок капризничает, ему трудно глотать, он не хочет пить и есть. На языке появляется сыпь, краснота. Главными симптомам скарлатины являются у детей обильные высыпания, которые сгущаются в складках и на щеках.
Малыш не говорит, только криком и плачем демонстрирует, что у него что-то болит. При появлении любых признаков скарлатины необходимо обратиться к врачу. Своевременное лечение снизит интоксикацию, позволит избежать осложнений.
При наличии осложнений могут быть заметы кровоизлияния на коже и слизистых, температура повышается до 40°С, наблюдается учащенный пульс.
Спустя 3-4 дня сыпь начинает бледнеть и проходить, кожа сильно шелушится. Воспалительный процесс в горле заканчивается, и ребенок не испытывает болезненных ощущений.
Лечение грудных детей осложнено, поскольку нельзя принимать большинство жаропонижающих средств и антибиотиков. Требуется госпитализация по причине быстрого развития осложнений и необходимости в мерах по выведению ребенка из тяжелого состояния.
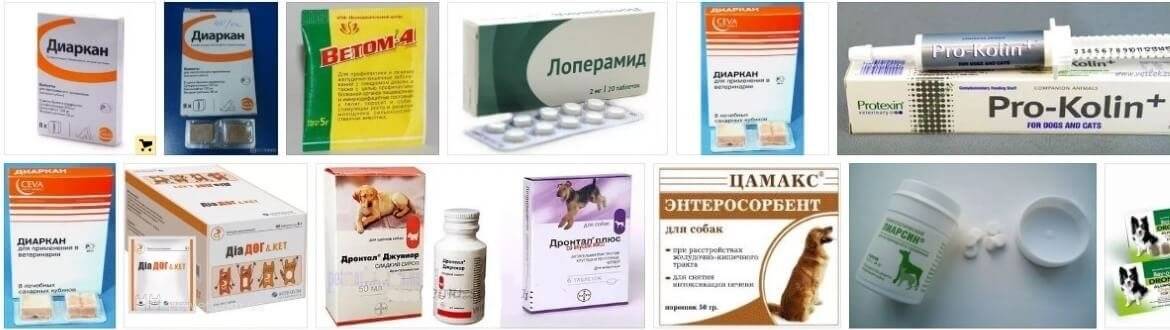
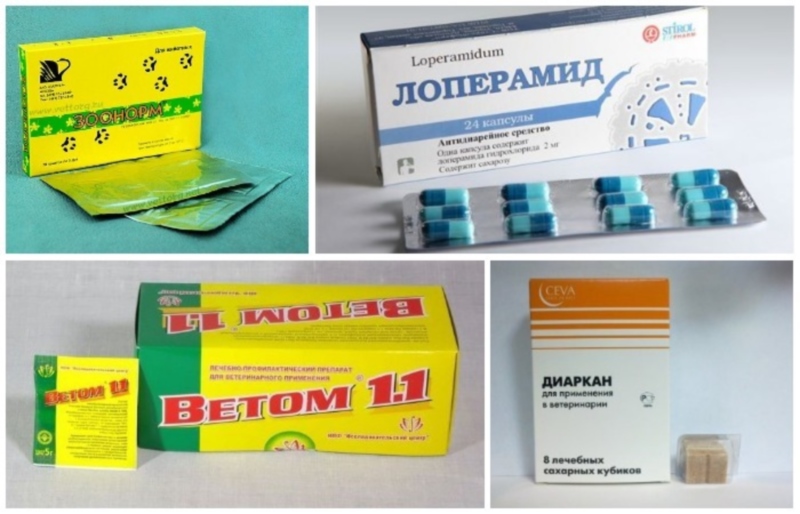
Причины
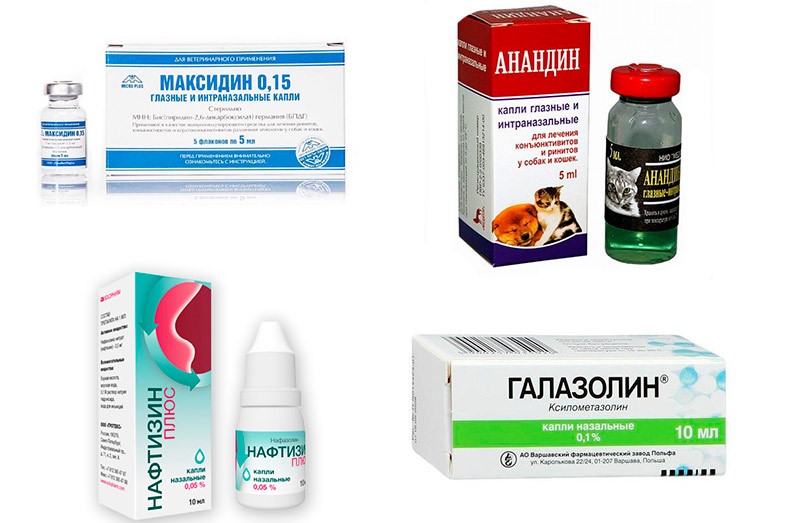
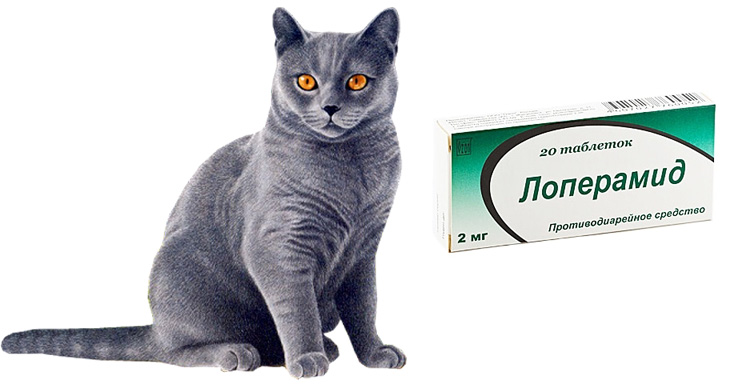
Наличие диареи у маленького животного всегда является опасным симптомом, так как потеря жидкости в этом случае быстро приводит к обезвоживанию организма. Но не всегда нужно сразу паниковать. Есть ряд причин, по которым расстройство пищеварения у котёнка может быть вызвано неопасными нарушениями:
- Переход с грудного молока на более твёрдую пищу.
- Использование неподходящих по возрасту кормов, слишком грубой пищи.
- Прикармливание малыша со стола. Кошкам, особенно котятам, очень вредна человеческая пища, особенно колбасы, копчёности, жирные и жареные продукты.
- Попадание в организм котёнка несъедобных вещей, например, он может пожевать туалетную бумагу или какое-то комнатное растение.
- Несвежая еда.
- Плохая, грязная вода.
- Прикармливание жирным коровьим молоком.
- Стресс, особенно при отъёме от материнской груди и/или при переезде в другой дом, к новым хозяевам.
Более опасными для здоровья и даже жизни крохи являются следующие причины поноса:
- вирусная, бактериальная или грибковая инфекция;
- глистная инвазия;
- отравление биологическими или химическими веществами.

Все эти причины могут сильно ослабить животное и привести его к гибели, поэтому его необходимо как можно скорее обследовать в ветеринарной клинике.
Другие антисекреторные средства
Доказано, что салицилат висмута эффективен при лечении диареи путешественников. Это противодиарейное средство, уменьшающее количество несформированного стула примерно на 50%. Эффект объясняется антисекреторным действием его салицилатной составляющей, также он обладает антибактериальными и противовоспалительными свойствами.
Препарат в РФ не зарегистрирован, производится и применяется в США, Канаде (Пепто-Бисмол), Великобритании. Не относится к первой линии лечения.
Плюс висмута субсалицилата – кроме противодиарейного, обладает противоязвенным свойством. Однако, необходимо принимать большое количество таблеток (восемь), имеет отсроченное начало действия (до 4-х часов), мешает абсорбции других лекарств (доксицилин), имеет определенные неприятные побочные эффекты (шум в ушах, черный язык).
Лечебная диета при легких расстройствах

При диареи полезно употреблять продукты, обогащенные пребиотиками.
Легкие расстройства кишечника случаются при переедании жирной пищи. При устранении причины недуг отступает.
Если причина диареи известна родителям, и она не осложнена повышением температуры и рвотой, можно лечить малыша дома.
При этом надо временно исключить употребление продуктов, провоцирующих обильное желчевыделение, или обладающих слабительными свойствами.
Это грибы, сдоба, жирное жареное мясо, копченая рыба, молочные продукты. Тяжелую пищу следует заменить блюдами на пару, кашками на воде, сухариками. Когда ребенок идет на поправку, можно постепенно вводить в рацион привычные продукты и блюда. Можно давать кефир, ряженку, творожок.
Цвет кала
- Обесцвеченный кал. Может свидетельствовать о нарушении функции печени, то есть о выработке слишком малого количества желчи. Следствие этого — низкая детоксикация организма. Необходимо проконсультироваться с гастроэнтерологом
- Светлый кал. Появляется у людей, плохо усваивающих жирную пищу, особенно животный жир. Также может быть сигналом того, что в организме не хватает полиненасыщенных жирных кислот. Чтобы восполнить недостатки, вам нужно есть продукты, содержащие омега-3 жирные кислоты .
- Черный кал. Может появляться в результате приема железа, кодеина или антидепрессантов. Но в большинстве случаев указывает на наличие крови в кале. Черные каловые массы с четкими следами крови (ярко-красными) свидетельствуют о желудочно-кишечном кровотечении. Даже незначительные желудочно-кишечные кровотечения опасны для здоровья. Они являются причиной анемии, которая влияет на функционирование всего организма. Это прямое показание для консультации проктолога.
- Кал с кровью. Появление следов свежей крови на стуле может быть результатом кровотечения из-за геморроя. Часто наблюдается у людей, страдающих запорами. При появлении крови в стуле, необходимо проконсультироваться с врачом и выполнить простой тест на наличие скрытой в кале крови.
- Желтый кал. Встречается у людей, предпочитающих жирную пищу, и у тех, у кого нарушено всасывание в кишечнике. Если после смены диеты цвет стула не нормализуется, необходимо обратиться к врачу, который проверит, не страдаете ли вы от целиакии, т.е. целиакии. Это генетическое иммуноопосредованное заболевание, которое характеризуется, среди прочего, непереносимость глютена.
Формы диареи
Острая диарея имеет бактериальную, вирусную, паразитарную причину. Например, вирусная диарея вызывается энтеровирусами. Болезнь чаще всего возникает при употреблении загрязнённой воды и продуктов питания и продолжается около 3 – 4 недель.
Частота дефекации и степень обезвоживания зависят от состояния защитных сил человека и степени «дружелюбности» возбудителя, попавшего в организм. Понос сопровождается повышением температуры тела до 40°С. При пищевой аллергии понос сопровождается высыпаниями на коже.
- сильная диарея может возникать при сальмонеллёзе, дизентерии, холере;
- хроническая диарея чаще связана с хроническими болезнями, длится более месяца, а иной раз — годами. Понос может возникать после длительного приёма лекарств. Например, слабительных, противоаритмических средств, но чаще встречается диарея после антибиотиков.
Часто именно хроническая диарея — причина снижения веса, анемии, авитаминоза.
Теперь поговорим о том, какие особенности есть у острой диареи и разнообразии её проявлений.
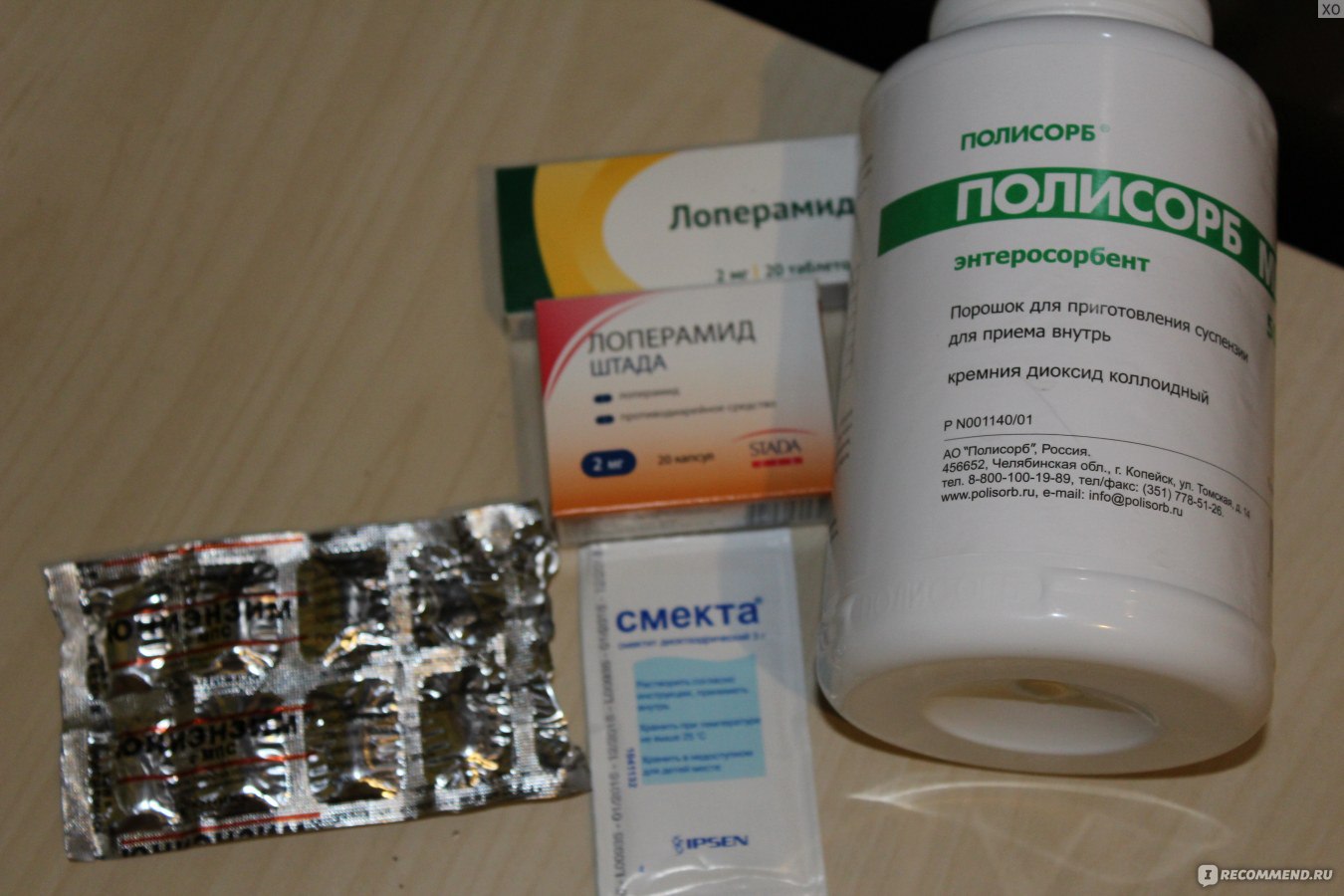
Какие лекарства нужны
В первые часы после отравления будут полезны любые энтеросорбенты: они помогают вывести токсины и быстрее очистить кишечник от продуктов жизнедеятельности бактерий. Если прошло уже больше суток от отравления, принимать эти препараты не нужно.
Важно! Лучше воздержаться от привычного нам активированного угля: он окрашивает стул и рвотные массы в темный цвет, что может замаскировать следы крови и помешать вовремя обратиться к врачу.
Еще одно важное правило: не нужно принимать противорвотные или противодиарейные препараты, не посоветовавшись с врачом. Во-первых, блокируя рвоту или стул, мы мешаем организму выводить токсины, а во-вторых, эти препараты обладают рядом серьезных побочных эффектов
Противодиарейные препараты, например, могут усугубить течение некоторых видов диареи и даже привести к повреждению стенки кишечника.
«Большая часть кишечных инфекций вирусной этиологии. Поэтому бежать за антибиотиками при расстройстве пищеварения не только неправильно (эти препараты может назначить только врач), но и бессмысленно», — предупреждает эксперт.
Секреторная диарея более подробно
Механизм развития этого вида расстройства ЖКТ состоит в следующем:
- Усиливается перемещение электролитов в просвет кишечника
- Электролиты тянут за собой воду, и начинается водянистая диарея
Причины развития патологии:
- Инфекция – пищевые токсикоинфекции, холера, стафилококк, некоторые штаммы кишечной палочки, бактерии вида Yersinia enterocolitica
- Поражение токсическими веществами – мышьяк, соединения фосфора, инсектициды
- Генетические заболевания – нарушение всасывания фолиевой кислоты
- Некоторые раковые заболевания – опухоли поджелудочной железы, гастринома, медуллярный рак щитовидной железы
- Прием некоторых слабительных препаратов – касторовое масло, кора крушины, ревень
Народные средства
Что делать в домашних условиях, если котенок поносит: для купирования патологии можно попробовать рецепты альтернативной медицины.
 Лечение котенка настоем
Лечение котенка настоем
Для приготовления отваров и настоев используют:
- крушину, бузину;
- лекарственный одуванчик;
- вахту трехлистную;
- песчаный бессмертник;
- почечуйный горец, девясил высокий.
Приготовление настоев проходит по следующему алгоритму:
- 1 ст. л. мелко нарубленной травы заливается 0,2 л свежего кипятка.
- Смесь выдерживают на водяной бане 20 мин.
- После остывания до комнатной температуры фильтруют, отжимают лекарственную траву.
- Объем напитка увеличивают теплой водой до 200 мл.
Подготовка отвара делается согласно схеме:
- 2 ст. л. измельченного лекарственного растения кладут в эмалированную посуду.
- Заливают 0,5 л кипятка.
- Держат полчаса на водяной бане.
- Охлаждают, фильтруют.
Готовые напитки дают животным за 15 минут до кормления, четырежды в сутки.
Первая процедура проводится в утреннее время — владелец должен проследить реакцию питомца на новое лекарство. Если у кошки начинают слезиться глаза, она чихает, трет нос и кашляет, то терапия прерывается из-за развившейся аллергии.
Срыгивание
Во время или после еды изо рта малыша выливается полупереваренное молоко.

Интенсивность и объем
От 1 до 4 месяцев нормой считается срыгивание после каждого приема пищи. Объем — от 1 до 2 столовых ложек и один раз более 3 столовых ложек. Интенсивность срыгивания увеличивается примерно с 20 – 30-го дня, когда материнское молоко становится более зрелым. К 6 месяцам малыш, как правило, перестает срыгивать.
Почему ребенок часто срыгивает?
Мышечный клапан в верхней части желудка еще плохо удерживает его содержимое. Часть молока, которая не успевает попасть в желудок, выливается наружу. Любое движение способствует «выплескиванию» съеденного назад.
Как помочь, если грудничок срыгивает:
- Следите за тем, чтобы малыш не переедал;
- Кормите ребенка медленнее;
- Попробуйте изменить положение ребенка во время кормления — возможно, вместе с молоком малыш глотает воздух;
- После каждого кормления обязательно ставьте ребенка «столбиком», чтобы он мог отрыгнуть и при этом не захлебнуться;
- Если долго не срыгивает — положите его в кроватку на бочок и следите, чтобы малыш не перевернулся;
- Старайтесь не трясти, не сжимать и не переворачивать ребенка после кормления;
- Если по необходимости вы кормите кроху смесью, попробуйте новый тип бутылки или соску с меньшим отверстием, чтобы сократить «потребление» воздуха.
Когда стоит беспокоиться?
Когда новорожденный срыгивает слишком часто, посчитайте, сколько раз за день он писает. Если в сумме получается около 12 раз и более — количество молока нормальное, а срыгивает малыш лишнее.
Если же ребенок часто срыгивает потоком, плохо набирает вес, есть проблемы с мочеиспусканием, целесообразно обратиться к врачу.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
- опрос: выявление жалоб пациента, уточнение времени и обстоятельств возникновения каждого симптома;
- сбор анамнеза: фиксация всех перенесенных заболеваний, травм, интоксикаций, хронической патологии, наследственных факторов риска и т.п.;
- неврологический осмотр: оценка кожной и проприоцептивной (пространственной) чувствительности, двигательной функции, силы мускулатуры, качества рефлексов;
- консультации узких специалистов: эндокринолога, нарколога, токсиколога, нефролога и т.п.;
- общий анализ мочи, общий анализ крови, биохимия крови (определение уровня глюкозы, липидного спектра, содержания витаминов и микроэлементов, показателей работы почек и других параметров);
- анализ крови на ВИЧ и другие инфекции;
- генетические и иммунологические исследования по показаниям;
- электронейромиография позволяет выявить поражения нервных волокон и исключить другие заболевания со сходной симптоматикой;
- биопсия нервной и мышечной ткани;
- люмбальная пункция (исследование спинномозговой жидкости) для исключения нейроинфекций;
- УЗДГ сосудов нижних конечностей.
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Запор
Как понять, что у новорожденного запор
В течение первого месяца жизни малыш способен опорожнять кишечник после каждого кормления. Однако уже к 4-му месяцу частота стула снижается до 2 – 4 раз в сутки. При этом «грудничок» пачкает подгузники чаще, чем «искусственник», так как материнское молоко усваивается быстрее. Случается, однако, и так, что малыш, находящийся на грудном вскармливании, испражняется через день, а то и реже. Если при этом его стул мягкий и ничего не тревожит малыша, то причин для беспокойства нет. Это значит, что молоко хорошо усваивается его организмом.

Симптомы:
- Ребенок много капризничает, плачет;
- Малыш часто тужится, но «результат» нулевой;
- Любая попытка опорожнить кишечник сопровождается криком;
- Кал твердый, либо имеет вид горошка, либо первая его порция похожа на «пробку», а за ней следует кашицеобразная масса.
Причины запора у грудничка
- При грудном вскармливании запоры может вызвать пристрастие мамы к белковой пище (творог, мясо), к мучным изделиям (белый хлеб, выпечка), к кофе или чаю;
- При искусственном вскармливании — неправильный выбор или неправильное приготовление смеси.
Как помочь малышу:
- Маме следует свести к минимуму потребление перечисленных выше продуктов (кроме мяса, которое необходимо съедать в количестве не меньше 100 г в сутки);
- Есть больше продуктов с клетчаткой (овощи и зелень);
- Делать массаж животика;
- Если причина в смеси — согласовать новую с педиатром;
- Изредка ребенку можно ставить клизму. А вот слабительное — даже в минимальных дозах — давать младенцам нельзя! В любом случае, если состояние малыша вызывает у вас беспокойство, следует проконсультироваться с врачом.
Когда следует беспокоиться:
- Уменьшается количество мокрых подгузников;
- Уменьшается вес ребенка.
Все это говорит о том, что малыш не получает питания в достаточном количестве.