Лечение
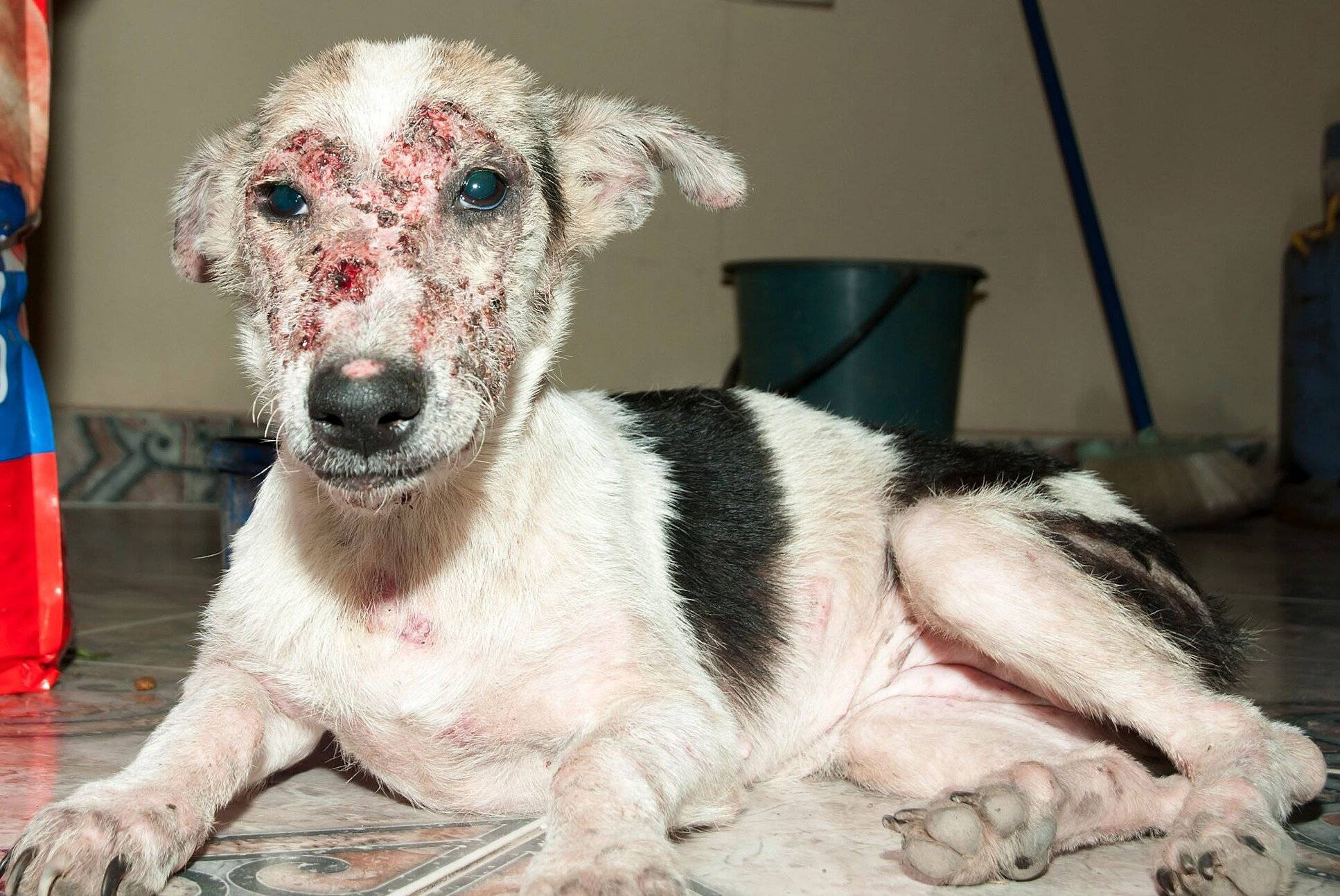
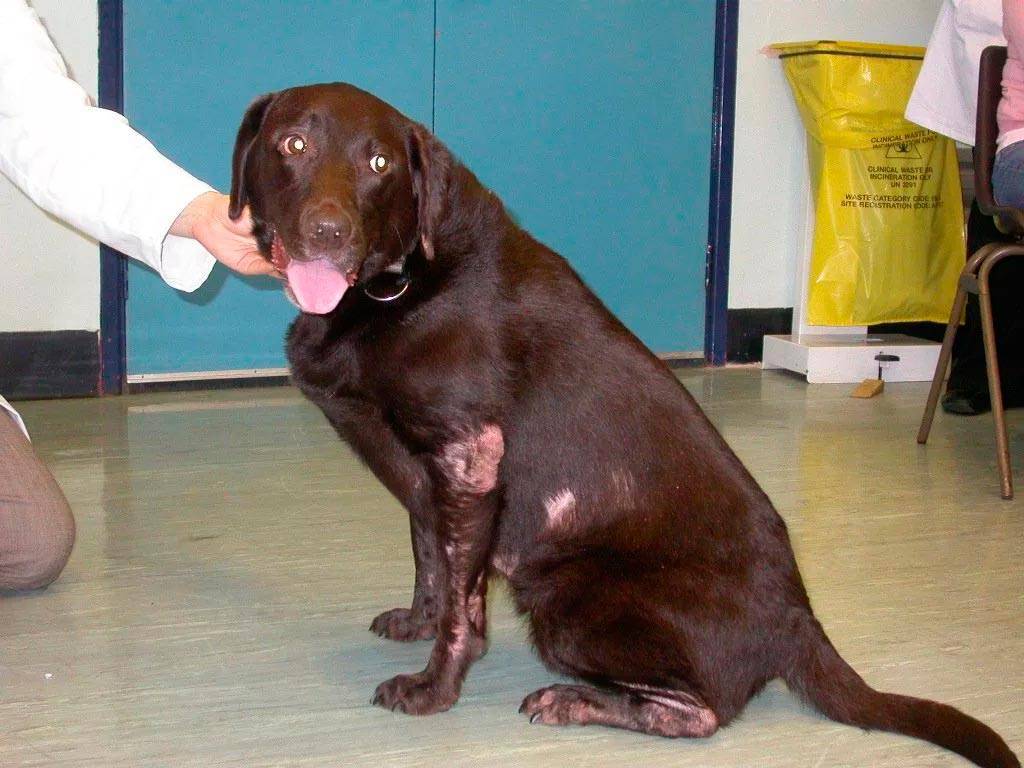
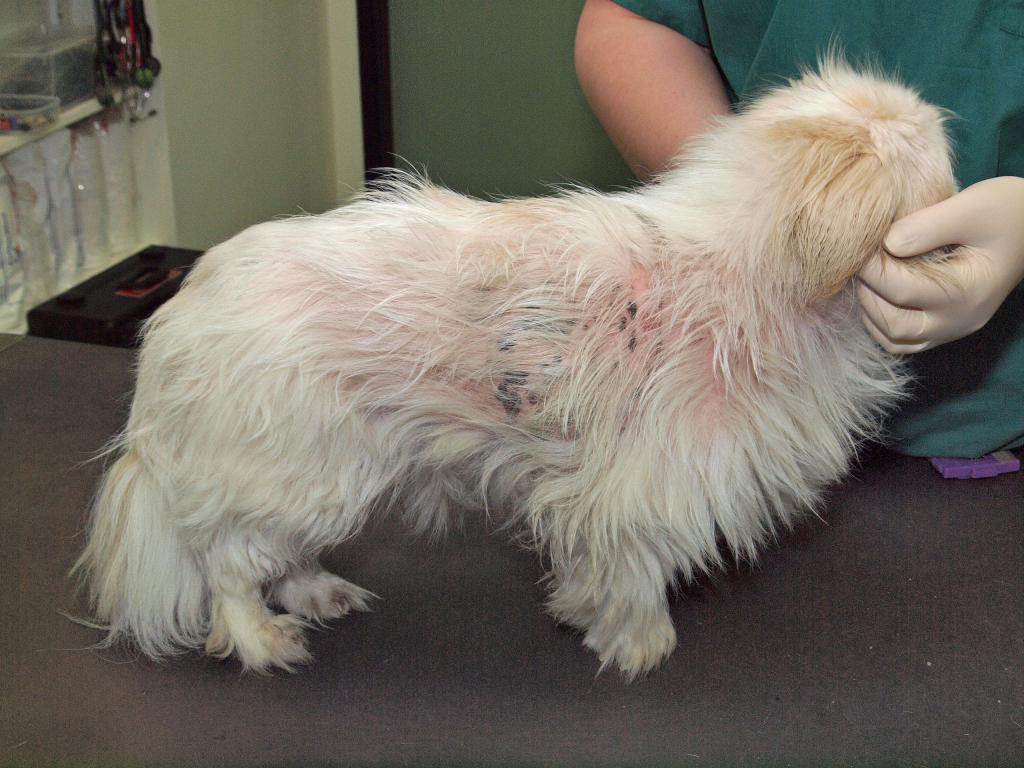
Заразное зудневое заболевание у собак требует незамедлительного начала терапии. Лечебный эффект проявляется при сочетании инъекций, нанесении мазей с акарицидным действием, противовоспалительных и регенерирующих составов.
Правила
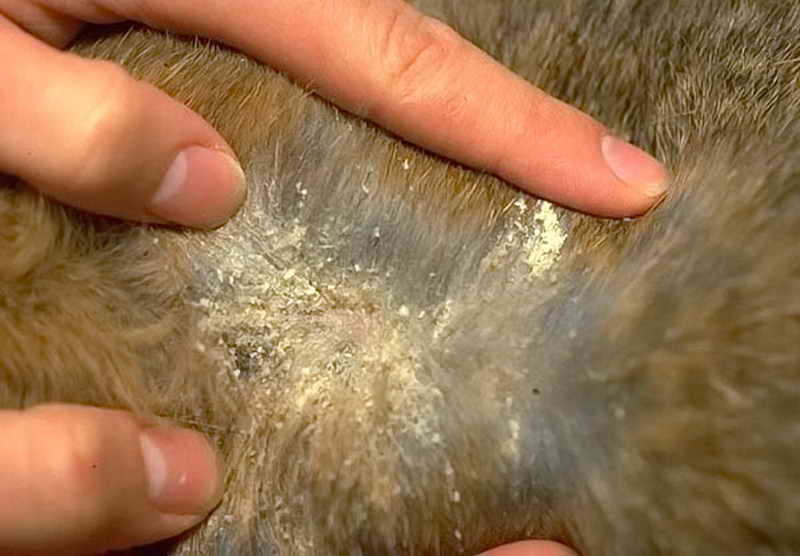
Перед началом терапии состригают или сбривают шерсть с зон, расположенных около очагов поражения. Обязательно проводят купание собаки для размягчения наслоений, удаления верхнего слоя, мешающего обработке ранок и глубоких участков кожи.
Другие важные нюансы:
- собаку изолируют, чтобы не заражались другие домашние питомцы;
- обязательно перестирать тряпки, подстилку, продезинфицировать лежанку, мебель, пол, все зоны, где могли остаться клещи. Хороший эффект дает кипячение, обработка с применением парогенератора или вымораживание при температуре -3 С…-5 С и ниже. Без хозяина паразиты могут выжить до двух недель – нужно учесть этот фактор;
- при обработке шерсти и кожи питомца обязательно надевать резиновые перчатки, после процедуры хорошо обработать руки дезинфицирующим средством, выстирать одежду;
- для больного животного выделяют помещение с температурой не выше +25 С: в теплой комнате клещи двигаются активнее, зуд усиливается.
Лекарства
Полный курс терапии акарицидами занимает до шести недель. Очаговая обработка малоэффективна, особенно при средней и тяжелой степени поражения кожных покровов. Для борьбы с клещами применяют акарициды, которые обладают высокой токсичностью. По это причине сильнодействующие составы не назначают щенкам до 4 месяцев. Эффективны препараты для подкожных инъекций: Ивермек (Ивермектин), Селамектин.
Синтетические пиретроиды губительны для паразитов на разных стадиях развития
Важно придерживаться дозировки, не нарушать интервал между обработками. Акарициды используют для лечебных ванн (готовят водный раствор согласно инструкции) и втирают разведенный препарат
Эффективные наименования:
- Эктомин,
- Ивомек,
- Бутокс,
- Анометрин,
- Стомазан.
Обработка кожи
Для скорейшего заживления ран, борьбы с внутрикожными клещами и воспалением назначают лечебные мази:
- Целестодерм.
- Флуцинар.
- Мазь Вишневского.
- Мазь Конькова.
- Серно-дегтярная.
- Тетрациклиновая.
- Лоринден.
Антисептик АСД-3 – эффективное средство для втирания в очаги заселения клещей. Между обработкой должно пройти от 7 до 10 дней.
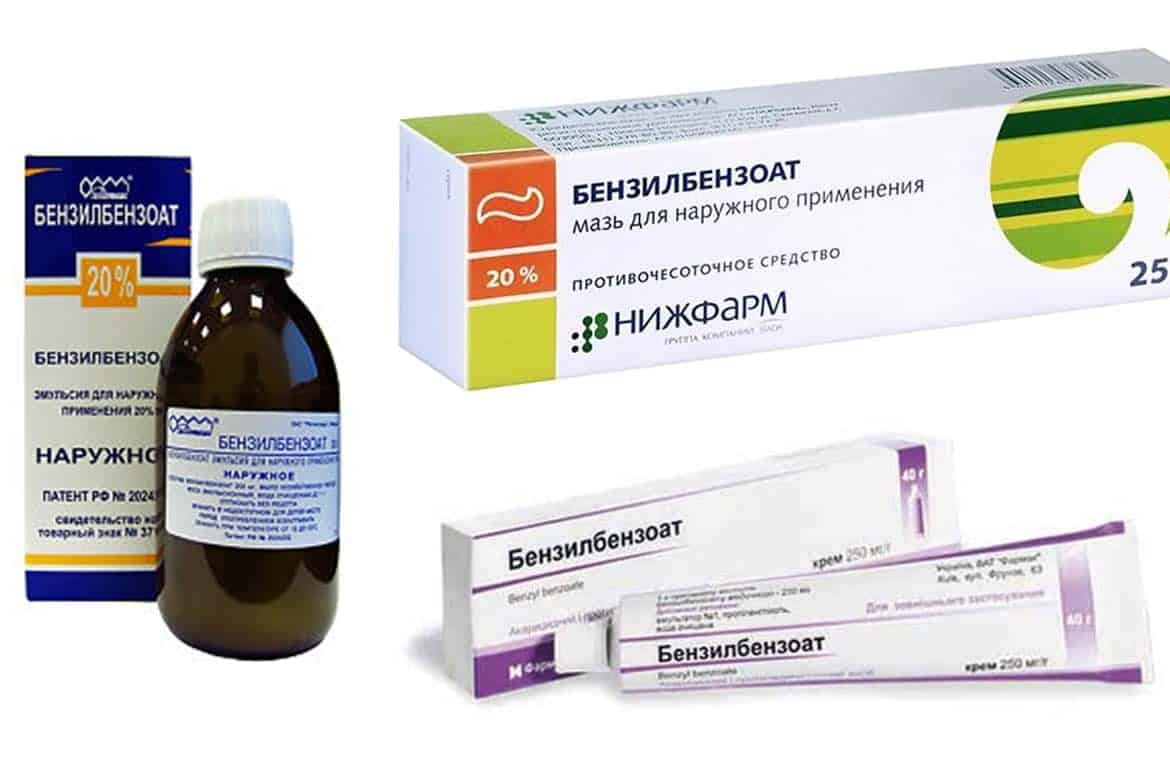
Положительный результат дает метод Демьяновича с обработкой пораженной кожи растворами соляной кислоты и гипосульфита. Водно-мыльная суспензия (20 %) бензилбензоата проявляет ярко выраженное противосаркоптозное действие.
Важно! Оптимальный вид препарата назначает ветеринар с учетом степени поражения. Длительность курса и частоту применения определяют согласно инструкции
Лечебные ванны
Первый этап – купание животного с дегтярным или детским мылом. Антисеборейный шампунь или мыло К9 – хорошие варианты для обработки пораженных кожных покровов.
Лечебные шампуни уменьшают воспаление пораженных зон, дезинфицируют кожные покровы, ускоряют регенерацию тканей. Состав применяют согласно инструкции.
После процедуры нужно удалить с кожи все корочки, экссудат, отмерший эпидермис. Полезно ополоснуть кожные покровы отварами трав с противовоспалительным, легким антибактериальным и смягчающим действием. Хороший лечебный эффект дают настои и отвары на основе ромашки, календулы, чистотела, череды.
После купания обязательно завернуть животное в старую чистую простыню или махровое полотенце, промокнуть шерсть, укутать питомца, чтобы избежать простуды. Если шерсть длинная, то досушивают феном, строго с применением теплого воздуха: нельзя пересушивать пораженные участки.
Обработка подстилки и помещения
Для дезинфекции кипят тряпки или выбрасывают материал. Подстилку также желательно заменить новой.
Обязательна обработка специальными составами ткани на лежанке и мебели: применение акарицидов губительно действует на клещей
Важно выбирать средства в виде спреев и растворов, например, хлорофос. Обработку проводят в медицинских перчатках и маске
Летом можно прожарить вещи на солнце в течение 14–18 дней, тогда клещи погибают.
Что такое узловая почесуха
Узловая пруриго является подтипом хронической почесухи (ХП) и характеризуется хроническим и сильным зудом, а также наличием многочисленных и обычно симметрично расположенных узелков на коже.
УП имеет тенденцию влиять на все возрастные группы, однако чаще всего наблюдается у пожилых людей. Патология определенно чаще встречается у пациентов с атопическим дерматитом и у тех, кто страдает различными системными, сердечно-сосудистыми и психическими заболеваниями.
Патогенез подчеркивает, что хронический зуд вызывает нейрональную сенсибилизацию нервных путей из-за повторяющегося цикла зуд-царапина, который может быть вызван нейроиммунными нарушениями.
Чтобы выбрать подходящий вариант лечения, необходимо провести проницательную дифференциальную диагностику, которая учитывает кожные заболевания, связанные с кожными высыпаниями в виде зудящих папул, а также для выявления любых сопутствующих состояний.
Основные цели лечения — уменьшить зуд, разорвать цикл «зуд-царапина» и, таким образом, обеспечить заживление кожных высыпаний и улучшить качество жизни пациента.
Диагностика
По внешним признакам не всегда удаётся поставить точный диагноз, поскольку симптомы чесотки напоминают другие кожные патологии:
- атопический, блошиный, контактный дерматит;
- пищевая аллергия;
- демодекоз;
- поверхностная пиодермия;
- хейлетиеллез;
- дерматофитоз;
- нотоэдроз.
Для уточнения диагноза назначается микроскопический анализ. У собаки берут многочисленные поверхностные соскобы с типичных участков расселения чесоточных зудней. Диагноз подтверждается, когда под микроскопом находят клещей, личинки, яйца, экскременты. Однако следы паразитов удаётся обнаружить лишь у половины собак, по другим данным у 20%.
Взрослый чесоточный зудень под микроскопом.
Если анализы показывают отрицательный результат, а клиническая картина саркоптоза налицо, то назначается пробное лечение. Диагноз подтверждается, когда противоклещевая терапия помогает смягчить симптомы, а пёс идёт на поправку.
Чесоточный клещ – знакомимся с виновником
Для того, чтобы в полной мере представлять механизм инфицирования и клинические проявления болезни, необходимо знать о строении и способностях возбудителя. В природе существует большое количество, а именно, более 20 видов чесоточных клещей. Они могут паразитировать как у людей, так и у животных.
Но более тщательного изучения требует Sarcoptes scabie, так как только этот вид паразитирует на людях. Для животных данный возбудитель не актуален. Чесоточный клещ в окружающей среде погибает через 2 суток, паразитирует он в роговом слое кожного покрова.
Строение клеща
Как и у большинства возбудителей, самка клеща имеет большие размеры по сравнению с самцами. Последние (самцы) не оказывают паразитического действия на человека, у них существует единственная функция — оплодотворение.
Самец реализует её на поверхности кожи, затем погибает спустя 2 суток. Для реализации оплодотворения самцы имеют в своём строении присоски, с которыми они могут передвигаться по коже для достижения своей цели. Скорость движения достигает 3 см в минуту.
Самки продвигаются внутрь кожи, прокладывая за собой чесоточные ходы, которые видны не вооружённым глазом на кожном покрове хозяина. Такие ходы нужны для дыхания клеща. А чтобы их производить, возбудитель имеет специальные приспособления: множественные щетинки и выросты на всём теле, шипы и присоски для передвижения и фиксации в толще кожи, а самое главное — клещи имеют грызущий аппарат, чтобы делать эти самые ходы.
Самка по мере продвижения в глубину кожи откладывает по 50 яиц, которые спустя 3 недели превращаются в половозрелые особи.

Жизненный цикл чесоточного клеща
Жизненный цикл чесоточного клеща можно разделить на 2 стадии: накожную, которая имеет весьма короткий промежуток, необходимый лишь для оплодотворения, и внутрикожную — длительную. Последняя стадия также делится на 2 части: репродуктивная и метаморфическая.
Репродуктивная составляющая заключается в прогрызании чесоточных ходов и откладывании яиц. За сутки самка может откладывать до 2 яиц. В месте локализации последних, клещ прокладывает ход на поверхность кожи. Спустя время из яиц выходят личинки, которые сразу расселяются на кожном покрове, в основании волоса. Именно в этом месте происходит метаморфоз (линька). Личинки превращаются во взрослые особи, и процесс запускается заново.
В жизненном цикле возбудителя немаловажную роль играет температура и влажность окружающей среды. При благоприятных условиях (высокая влажность и низкая температура) самки сохраняют свою подвижность длительное время. При высоких температурах клещ погибает.
Довольно интересным является факт, что для возбудителя характерен определённый суточный ритм активности, который важен для специалиста во время диагностики. В ночное время возбудитель занимается воспроизведением себе подобных, а также прогрызает чесоточные ходы, тем самым питается. В дневное время самка отдыхает.
Такой суточный ритм объясняет клинические симптомы: появляется мучительный зуд в вечернее и ночное время, а также данный факт обуславливает более высокую степень заражения ночью. Специалист может отследить ночную работу самки по длине чесоточных ходов.
За период существования самка способна проложить дорожку длиной до 6 см.
Излюбленная локализация возбудителя — кожа кистей, стоп, запястья. В таких местах отмечается большая толщина рогового слоя эпидермиса. Также клещи предпочитают кожу с более низкой температурой и с отсутствием волосяных фолликулов.
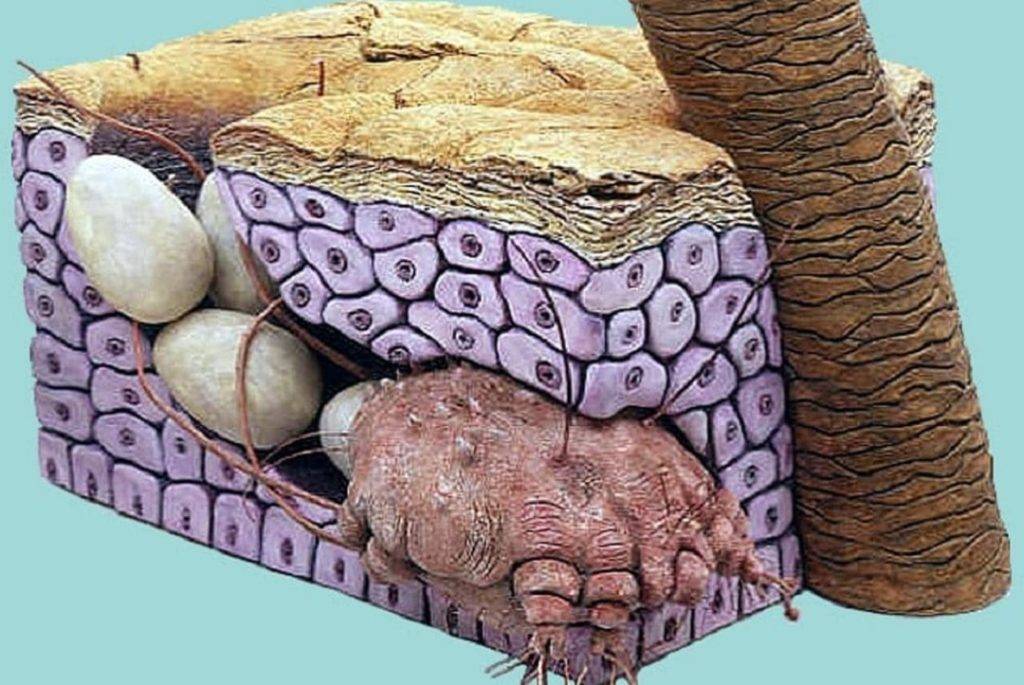
Как передаётся чесоточный клещ
Всем без исключения важно знать как передаётся чесоточный клещ, чтобы не допустить заражения. Источником заболевания является только больной человек
Животные могут быть причиной болезни, но оно несёт другое название — псевдосаркоптоз, а также при таком варианте клиническая картина и соответствующие лечебные мероприятия будут иными.
Инкубационный период, как правило, отсутствует. Если произошло заражение личинками, то клинические симптомы проявляются по мере превращения возбудителя в половозрелые особи (примерно через 2 недели). Инфицирование происходит через тесный контакт, общие предметы обихода. Наблюдается это чаще в общественных местах, а также в семье.
Немалую роль при заражении чесоткой играют половые контакты. Исследования показали, что заболевание чаше встречается у лиц, имеющих частые беспорядочные половые связи. Интересно то, что чесотка на ряду с инфекциями, передаваемые половым путём, имеет одинаковую динамику заболеваемости.
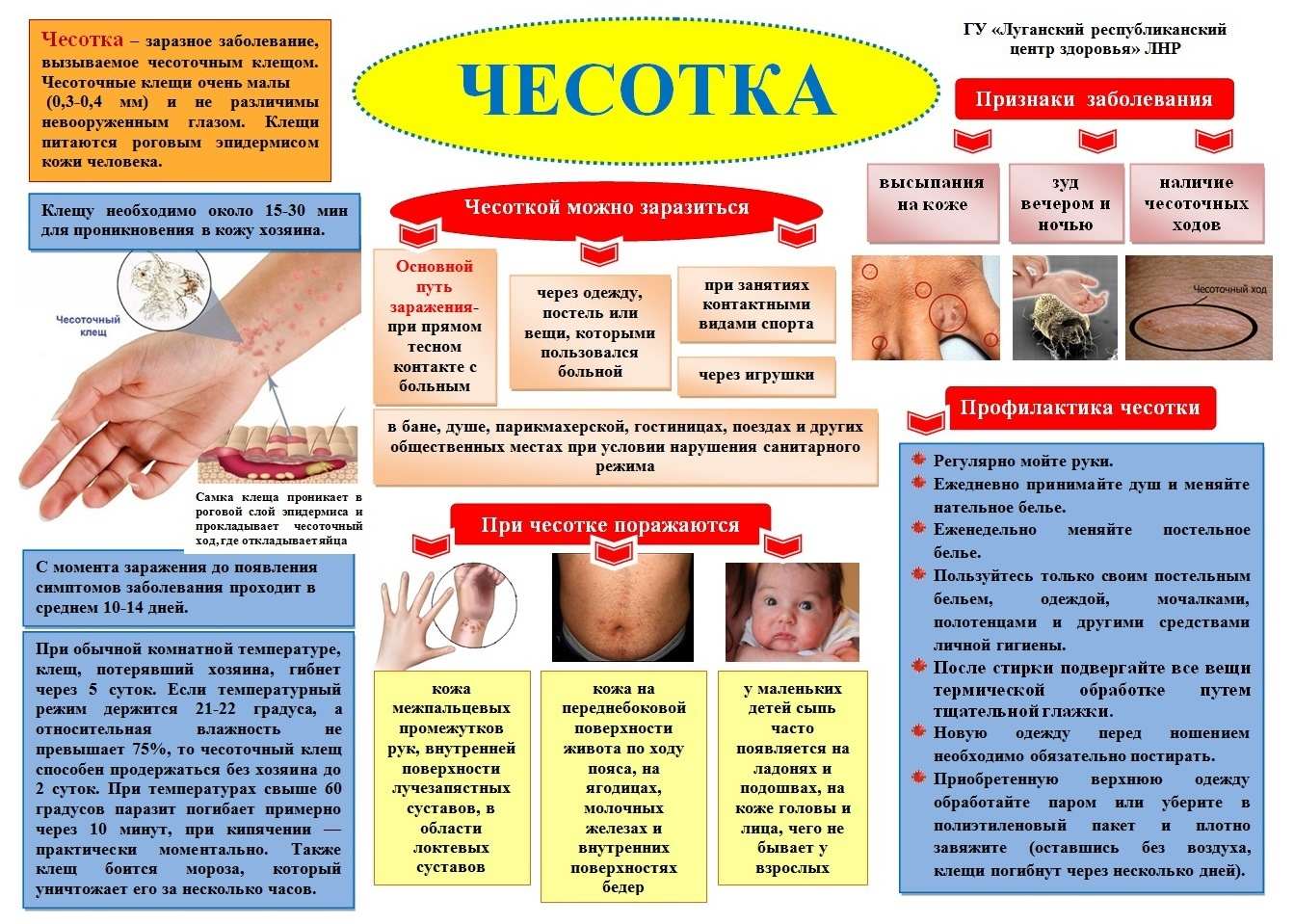
Общие сведения
Чесотка является заразным заболеванием кожи, возникновение которого провоцирует микроскопический паразит, который называется чесоточный клещ или чесоточный зудень. Главными признаками развития чесотки у человека считается сильный зуд, а также появление папуловезикулезной сыпи. Очень часто к сыпи могут присоединяться вторичные гнойничковые элементы, возникающие из-за того, что больной слишком сильно расчесывает пораженную болезнью кожу.
Впервые об этом заболевании упоминалось больше 2500 лет назад. Болезнь с подобными симптомами описана в Ветхом Завете и в произведениях Аристотеля. А в 1687 году итальянские врачи первыми описали взаимосвязь между симптомами заболевания и чесоточными клещами.
На сегодняшний день есть данные о том, что агрессивность чесоточного клеща увеличивается циклически. Значительное увеличение количества случаев заболевания возрастало во время войн, голода, а также иных социальных явлений, в процессе которых, быт, питание, гигиена людей значительно ухудшалась.
Чесотка возникает с определенной сезонностью. Так, в нашей стране наибольшее число случаев чесотки фиксируется зимой и осенью. Это объясняется тем, что наибольшая плодовитость чесоточных клещей фиксируется в сентябре-декабре. При этом во внешней среде клещи лучше выживают именно в прохладных условиях.
В цивилизованных странах фиксируются преимущественно спорадические вспышки заболевания. Как правило, они возникают в организованных коллективах. Существуют данные о том, что в конце двадцатого века в мире насчитывалось приблизительно 300 миллионов человек, больных чесоткой.
Чаще чесоткой болеют дети в младшем дошкольном возрасте. Чесотка у детей проявляется ввиду отсутствия иммунитета к чесоточному клещу
Лекарственные препараты для лечения чесотки
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов. Вот некоторые из них.
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780
мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня)
и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней
с момента приготовления. Втирают суспензию во весь кожный покров, кроме головы, лица и шеи.
Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец,
в кожу нижних конечностей до пальцев стоп и подошв. Для эффективного лечения чесотки ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня
подряд. После обработки меняют нательное и постельное белье. На третий день больной должен вымыться и вновь поменять белье. Иногда, при сильных формах заболевания курс продлевают до 3 дней или проходят повторный курс через 3 дня.
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу
волосистой части головы и лица, но так, чтобы он не попал в глаза.
Бензилбензоат, входящий в состав водно–мыльной суспензии хорошо проникает в кожу и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения чесотки.
Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу.
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд на ночь. Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой.
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом. Препарат токсичен! Он может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов, после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время на кожные покровы от шейной области до подошв. Обрабатывают зараженного, а также и других членов семьи. Через 12 часов необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
При лечении детей и новорожденных во время распыления препарата необходимо прикрыть им рот и нос салфеткой.
Последствия
Осложнения провоцируют и типичные, и атипичные виды чесотки. Если определение типичной формы и основная медицинская помощь не осуществляется в нужный момент, то осложнений не избежать. Присутствует неприятный запах с ранки, а место поражения станет влажным, появятся боли. Отягощают состояние расчесанные выпуклости. Осложненная чесотка (в виде персистирующей или экзематозной) вызывает дерматит, экзему, пиодермию.
Сама по себе чесотка не очень опасна. Последствия дают расчесанные и от того инфицированные ранки. Возможно появление сепсиса. Причиной возникновения осложнений становится и психосоматика. Ведь 85% нательных поражений зарождаются на психологическом уровне.
Диагностика чесотки
Диагноз «чесотка» можно установить, руководствуясь клиническими проявлениями, изучением эпидемиологических данных, а также с применением лабораторных методов обследования. На сегодняшний день активно используются некоторые методы лабораторного подтверждения чесотки. Так, применяется извлечение паразита из слепого конца чесоточного хода с использованием иголки и последующее его изучение под микроскопом. Также используется послойное соскабливание в слепом конце чесоточного хода. Соскабливание продолжается до появления крови. Еще один метод диагностики – с помощью щелочного препарирования кожи.
При наличии у пациента жалоб на зуд кожи в первую очередь необходимо принять все меры, чтобы исключить наличие чесотки.
Диагноз подтверждается и в случае обнаружения чесоточных ходов. Чтобы окончательно подтвердить диагноз, чесоточный ход вскрывается скальпелем, после чего изучаются под микроскопом.
Упростить процесс обнаружения чесоточных ходов с помощью окрашивания кожи настойкой йода. После этого на светло-коричневом фоне выделяются коричневые борозды на месте ходов.
Важно провести дифференциальный диагноз заболевания, которое проявляется на половых органах, с сифилисом. Также важна дифференциация чесотки с другими недугами, которые передаются половым путем и для которых характерно проявление высыпаний эрозивно-язвенного и папулезного характера
Очень частое мочеиспускание у женщин: причины патологические
Женская мочеполовая система имеет тонкую организацию и очень подвержена воздействию многочисленных болезнетворных микроорганизмов, вызывающих в последующем развитие заболеваний. Почти все патологии органов малого таза проявляются частными позывами к мочеиспусканию. Также имеется и ряд других характерных симптомов, указывающих на развитие той или иной болезни. Это может быть слабость, головокружения, ухудшение общего самочувствия, боль различного характера внизу живота, аномальные выделения и пр.
Рассмотрим заболевания, при которых наблюдаются учащенные позывы к мочеиспусканию у женщин:
- Врожденные патологические аномалии мочевого пузыря. При подобном развитии событий частые позывы в туалет проявляются очень внезапно;
- Сердечно-сосудистые заболевания могут проявляться не только отечностью, но и частыми позывами к мочеиспусканию у женщин. Кажется, что мочевой пузырь всегда полон.
- Цистит. Одно из наиболее распространенных заболеваний, с которым сталкивается чуть ли не каждая вторая женщина. Оно сопровождается не только частными позывами к мочеиспусканию, то также и ощущением постоянно заполненного мочевого пузыря. Болезнь проявляет себя жгучей и режущей болью в момент мочеиспускания, болевыми ощущениями внизу живота. Когда заболевание на запущенной стадии, может происходить недержание мочи. Это доставляет уже не только физический дискомфорт, но и наносит «контрольный удар» по психике. При цистите частые позывы в туалет не прекращаются не только днем, но и ночью;
- Мочекаменная болезнь. Нередкое заболевание, название которого находится «на слуху». Резкие и частые позывы к мочеиспусканию в данной ситуации вызваны присутствием камней в мочеточнике либо мочевом пузыре. Пациентки с таким диагнозом постоянно ощущают, что их мочевой пузырь полон, даже сразу после похода в туалет. Также появляются паховые боли;
- Миома матки. Представляет собой доброкачественную опухоль, разрастающуюся из мышечных клеток стенки матки. Чаще всего такое заболевание протекает бессимптомно. Признаки патологии проявляются лишь при разрастании миоматозных узлов до больших размеров, матка начинает давить на мочевой пузырь и женщина без конца бегает в туалет;
Симптомы
Чесоточные клещи проникают в верхний слой кожи, где взрослые самки откладывают яйца. Через 3-4 дня из яиц появляются личинки, которые за 1-2 недели развиваются во взрослых клещей. Через 4-6 недель у пациента развивается аллергическая реакция на белки и фекалии клещей в чесоточных ходах, что вызывает сильный зуд и сыпь. Большинство людей инфицированы 10-15 клещами.
Пациенты, как правило, испытывают сильный зуд, а в межпальцевых промежутках, на запястьях, на верхних и нижних конечностях и в области поясницы появляются клещевые ходы и везикулы. У детей грудного и раннего возраста сыпь может распространяться более широко и охватывать ладони, подошвы ног, щиколотки, а иногда и волосистую часть кожи головы. Воспалительные чесоточные узелки могут обнаруживаться у взрослых мужчин на пенисе и мошонке, а у женщин – в области молочных желез. В связи с тем, что симптомы развиваются через какое-то время после первоначального инфицирования, чесоточные ходы могут выявляться у лиц, имевших тесные контакты с инфицированным человеком, у которых еще не появился зуд.
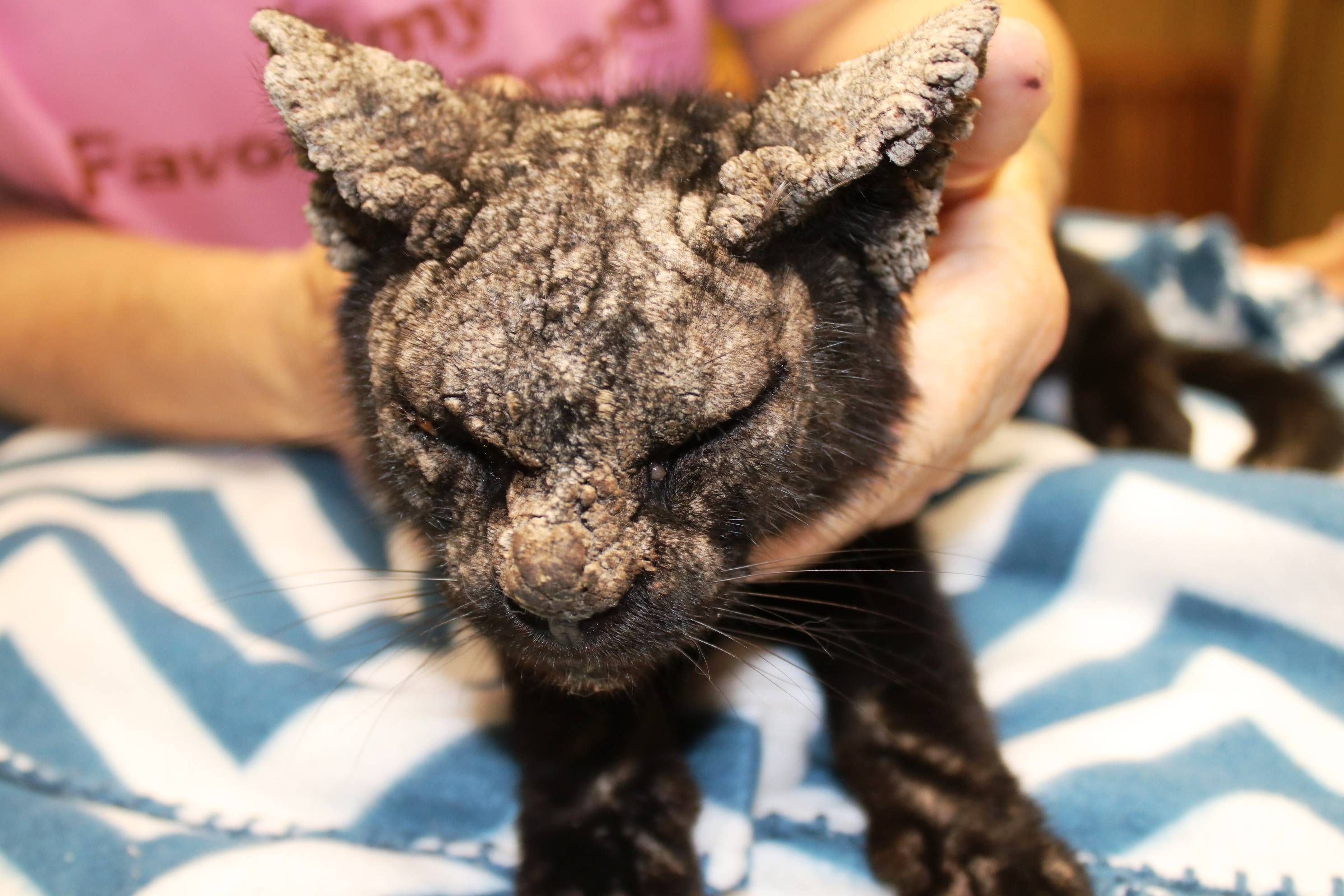
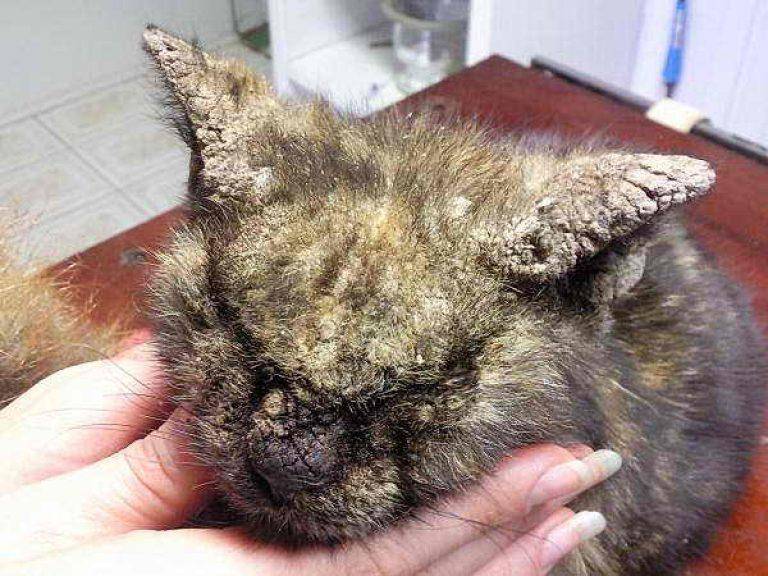
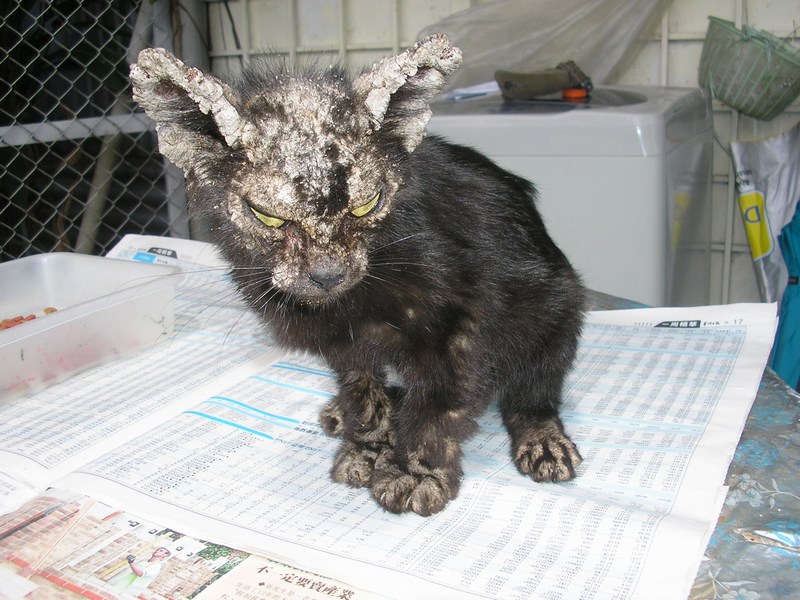
У людей с корковой чесоткой на коже появляются толстые, отшелушивающиеся корки, которые могут распространяться более широко, в том числе и на лице.
У людей с ослабленным иммунитетом, включая людей с ВИЧ/СПИДом, может развиваться особая форма заболевания, называемая корковой (норвежской) чесоткой. Корковая чесотка представляет собой гиперзаражение, при котором число клещей достигает нескольких тысяч и даже миллионов. Клещи широко распространяются и приводят к образованию корок, но часто не вызывают значительного зуда. При отсутствии лечения для этого заболевания характерна высокая смертность от вторичного сепсиса.
Воздействие клещей на иммунитет, а также прямые последствия расчесывания могут приводить к бактериальному заражению кожи, что приводит к развитию импетиго (кожных язв), особенно в тропических условиях. Импетиго может осложняться более глубокими кожными инфекциями, такими как абсцессы, или тяжелыми инвазивными болезнями, включая сепсис. В тропических условиях кожная инфекция, связанная с чесоткой, является распространенным фактором риска развития заболеваний почек и, возможно, ревматической болезни сердца. Признаки острого поражения почек можно обнаружить у 10% зараженных чесоткой детей в районах с ограниченными ресурсами, и во многих случаях эти симптомы сохраняются в течение многих лет после заражения, что приводит к необратимому повреждению почек.