Лечение пациентов с асцитом при онкологии
Некоторым больным не требуется специальное лечение асцита. После операции и/или химиотерапии количество жидкости в брюшной полости уменьшается самостоятельно.
Но если жидкости много, и она продолжает накапливаться, пациентам необходима медицинская помощь. Основные методы борьбы с асцитом:
- прием диуретиков;
- лапароцентез;
- внутрибрюшинная химиотерапия.
Мочегонные средства. В большинстве случаев справиться с асцитом помогают диуретики. Женщина может принимать их, пока ожидает операции или эффекта от химиотерапии. Препараты первого выбора – петлевые диуретики. Реже используются ингибиторы альдостерона. Врачи начинают терапию с минимальных дозировок. В дальнейшем они могут быть доведены до максимальных. Для фуросемида это 160 мг в сутки, для спиронолактона – 400 мг в сутки. Дальнейшее повышение небезопасно и малоэффективно, поэтому у пациентов, которым больше не помогают мочегонные средства, применяются другие варианты лечения.
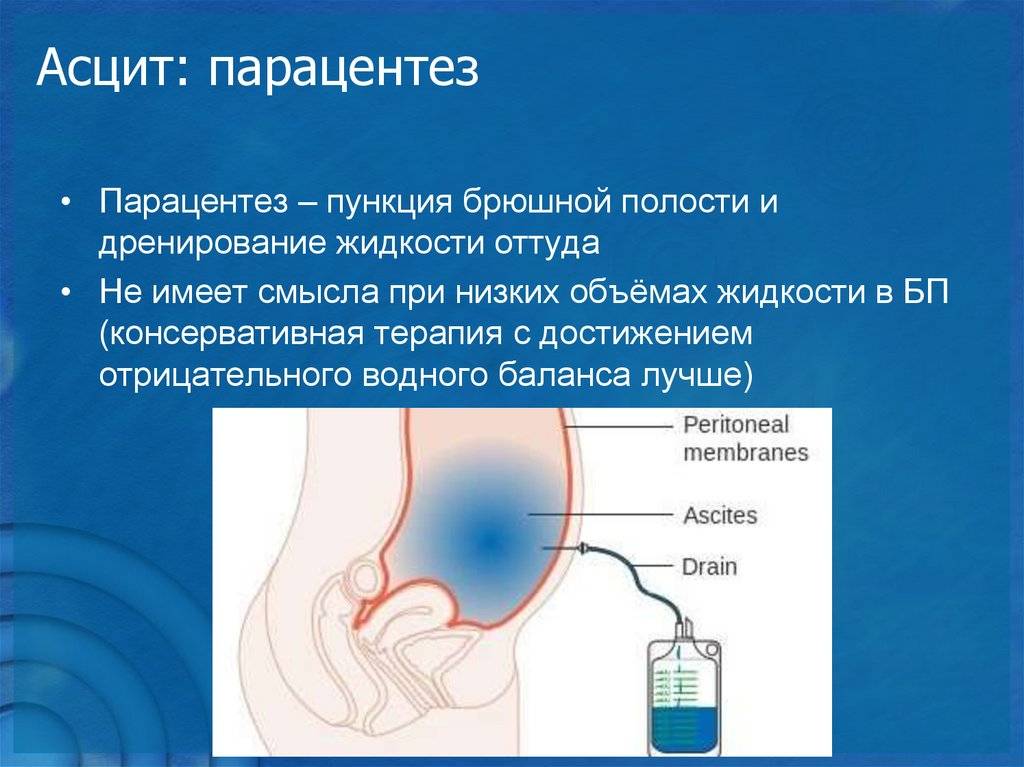
Лапароцентез. Это инвазивная процедура для удаления скопившейся в животе жидкости. Врач прокалывает кожу, устанавливает троакар и дренажную трубку. Через неё стекает жидкость. Эта процедура применяется при напряженном асците. Она позволяет решить проблему здесь и сейчас, но не имеет долговременного лечебного эффекта. Поэтому женщине после лапароцентеза может потребоваться дополнительное лечение, которое поможет избежать дальнейшего увеличения количества жидкости в брюшной полости.
Внутрибрюшинная химиотерапия. Проводится с паллиативной целью, часто при запущенном раке яичников. Врачи устанавливают подкожную порт-систему с катетером в брюшной полости. Через него можно как удалить асцитическую жидкость, так и ввести препараты.
Антиангиогенная терапия ингибиторами VEGF. Не считается стандартным способом лечения, но применяется в некоторых клиниках, так как эффективность метода доказана. В исследовании AURELIA бевацизумаб продемонстрировал улучшение контроля асцита у пациентов с платинорезистентным рецидивом рака яичников. К тому же, препарат увеличивает продолжительность жизни пациентов.
Как вирус герпеса зостер проникает в организм и как проявляется
Чаще всего первичное инфицирование вирусом, вызывающим ОГ, происходит в детском возрасте, когда ребенок заражается ветрянкой воздушно-капельным путем. После выздоровления вирус длительное время продолжает персистировать в области периферических нервных сплетений, спинальных ганглий (ограниченных скоплений нейронов) и ганглий мозга. К реактивации вируса могут привести иммунодефицитные состояния, когда естественная защита ослабевает и заболевание получает возможность «развернуться» в полную мощь.
Главные факторы, которые могут спровоцировать появление ОГ:
- возрастные изменения в организме – согласно данным статистики, это заболевание чаще всего встречается среди людей старше 50 лет;
- аутоиммунные и онкологические заболевания, в том числе сахарный диабет, лучевая и химиотерапия, состояние после тяжелых травм;
- беременность и вследствие этого повышенная нагрузка на организм;
- ВИЧ-инфекция – с ОГ сталкиваются почти 25% ВИЧ-инфицированных лиц, что в восемь раз превышает средний показатель заболеваемости пациентов среднего и старшего возраста;
- трансплантация органов, когда необходим прием иммуносупрессивных препаратов, предназначенных для искусственного угнетения иммунитета в целях предупреждения отторжения органа;
- рецидив хронических заболеваний, затрагивающих сердечно-сосудистую систему, почки, печень и легкие;
- длительное лечение антибиотиками, цитостатиками, глюкокортикостероидами;
- частые стрессы, отсутствие достаточного отдыха, переутомление, переохлаждение или перегрев.
Суть туннельного синдрома
Туннельный синдром – это комплексное заболевание, состоящее из нескольких симптомов, проявляющихся как реакция на оказанное давление срединного нерва, расположенного в запястном канале. Когда происходит такое давление, человек испытывает не только дискомфорт, который проявляется онемением и слабостью. Характерно также наличие болезненных ощущений.
Суть туннельного синдрома
Срединный нерв проходит через запястный канал. Он узкий, имеет поперечную связку. Последняя называется медиками карпальной. Именно из-за наличия такой связки состояние получило еще одно наименование — синдром карпального канала.
В карпальном канале находятся сухожилия и нервы, а также несколько двигательных ветвей, за счет которых первые три пальца имеют чувствительность. Движение первого пальца кисти регулируется двигательными ветвями.
Только до19 февраля
Пройди опрос иполучи обновленный курс от Geekbrains
Дарим курс по digital-профессиям
и быстрому вхождения в IT-сферу
Чтобы получить подарок, заполните информацию в открывшемся окне
Перейти
Скачать файл
Если с силой надавить на нерв, человек будет испытывать неприятные ощущения. Ему будет больно, возможно, кисть руки немного онемеет, ослабнет. Не исключено, что движения рук станут ограниченными.
Способы лечения и прогноз
В том случае, если само заболевание, ставшее причиной накопления воды в животе, благополучно поддается лечению, то прогноз положительный. В других ситуациях продолжительность жизни при асците полностью зависит от стадии заболевания и своевременности принятых мер.
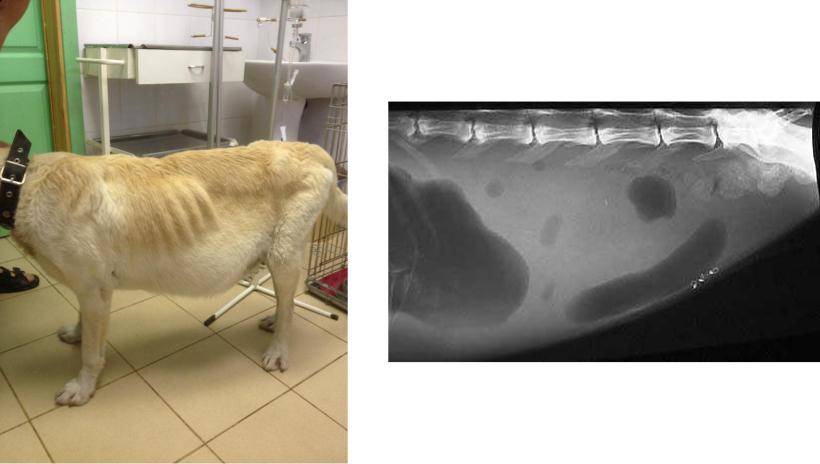
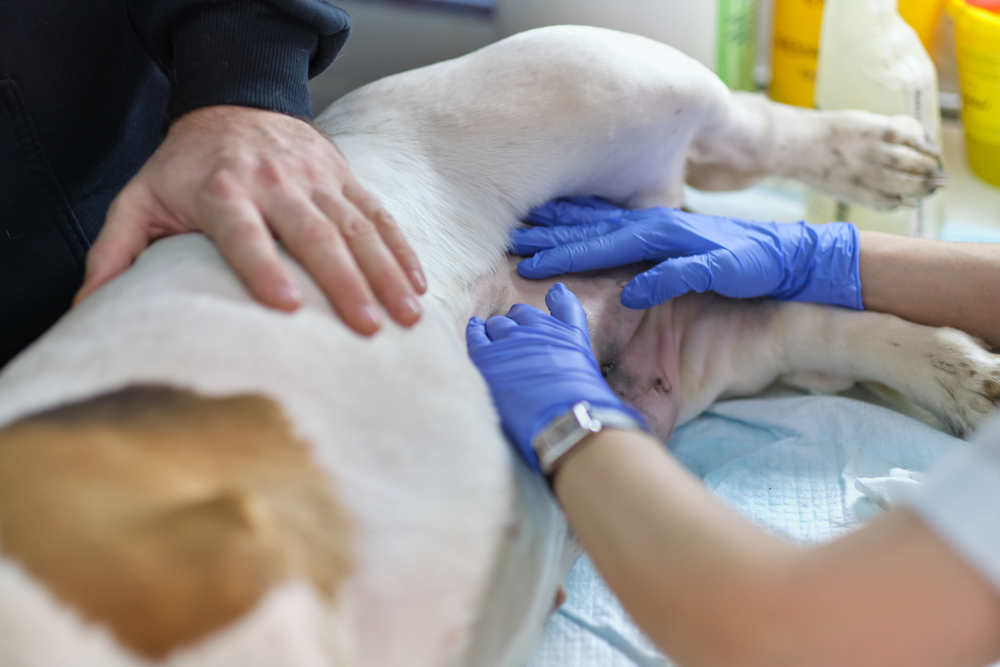
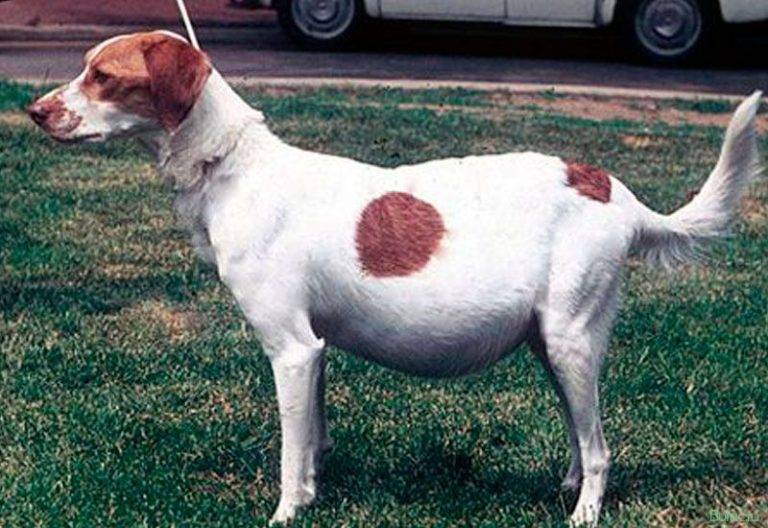
В качестве экстренной меры для улучшения состояние собаки и снижения негативного влияния на ее здоровье ветеринар проводит откачку лишней влаги из полости. После этого обычно наступает облегчение, но мера эта вынужденная и временная, к тому же она не помогает при некоторых заболеваниях, например, при перитоните.
Когда домашнему питомцу полегчает, врач примется за лечение основного заболевания. Тут терапия всегда назначается профильная и комплексная. Назвать точный список препаратов невозможно, так как он зависит от вида болезни, возраста пациента, наличия у собаки других проблем со здоровьем, даже от ее веса.
В основном больному прописывают мочегонные средства, но применять диуретики нужно с умом и строго по врачебной схеме, так как эти средства способствуют выведению белка и калия из организма животного. Так как при откачке жидкости белок и так сильно выводится, то такие меры потребуют коррекции питания собаки.
На передний план выходит необходимость лечения основного заболевания. Врачом назначается специфическая лекарственная терапия, а также правильная диета. Хозяевам придется следить не только за тем, что именно ест их четверолапый друг, но и что и в каких количествах он пьет.

Жидкость рекомендуют ограничивать и строжайшим образом следить за уровнем соли в еде, особенно если у собаки больны почки или сердце. Применяются препараты, поддерживающие работу сердца, и гепатопротекторы.
Больной пес требует к себе повышенного внимания. Если ему необходима операция, от нее нельзя отказываться, так как она направлена на сохранение жизни животного. После хирургического вмешательства собаку нужно активно и целенаправленно лечить.
Ветеринар даст перечень необходимых препаратов и расскажет, как ими пользоваться, а также посоветует, как и чем кормить больное животное. Владельцы должны помнить, что зачастую здоровье и жизнь питомцев зависят только от любви и внимательности человека.
Авторы статей: коллектив клиники Беланта
С чем предстоит столкнуться пациенту после подтверждения диагноза?
Если УЗИ подтвердило асцит, ход лечебного процесса будет напрямую зависеть от причины, вызвавшей скопление лишней жидкости в зоне брюшной полости. Чтобы поставить точный и достоверный диагноз врач назначит дополнительную диагностику. Пациентом проходится:
- общеклинический и биохимический анализ мочи и крови;
- исследование на онкомаркеры и электролитный обмен;
- обзорный рентген зоны брюшной и грудной полости;
- коагулограмма, показывающая уровень функциональности системы свертываемости крови;
- сосудистая ангиография;
- КТ и МРТ брюшины;
- гепатосцинтиграфия, которая даст возможность просмотреть печень специальной гамма-камерой;
- также может потребоваться лапароскопия совместно с пункцией асцитической воды.
В случае наличия у пациента цирроза печени ему дополнительно необходимо провести портосистемное внутрипеченочное шунтирование. Осуществляется манипуляция с помощью сетчатого металлического стента. Стент оказывает воздействие на пространство между печеночной и воротниковой венами. Если наблюдается запущенная форма недуга, тогда не обойтись без трансплантации органа.
Диагностика асцита
Факт наличия асцита можно выявить с помощью инструментальных методов исследования:
- УЗИ – обнаруживает от 100 мл жидкости, а при накоплении 1,5 л жидкости чувствительность исследования приближается к 100%.
- КТ и МРТ – могут обнаруживать даже минимальное количество жидкости в брюшной полости – от 20 мл.
Цитологическое исследование. Некоторые пациенты обращаются к врачу с асцитом при неустановленном онкологическом диагнозе. В таком случае исследование асцитической жидкости позволяет отличить доброкачественный асцит от злокачественного, за счет обнаружения раковых клеток. Для проведения этого исследования требуется лапароцентез – прокол передней брюшной стенки с эвакуацией жидкости.
Биохимическое исследование. Проводится для определения количества белка в асцитической жидкости. При его содержании менее 25 г/л асцит с высокой вероятностью связан с патологией печени. При онкологии или воспалении он обычно выше 30 г/л. Дополнительно подсчитывается градиент сывороточный альбумин/альбумин в асцитической жидкости (SAAG).
Иммуноцитохимическое исследование. В асцитической жидкости при раке яичников обнаруживают высокую концентрацию онкомаркера СА-125. Исследование проводят и на другие маркеры онкозаболеваний: рецепторы эстрогена, прогестерона, цитокератины 7 и 20, калретинин, РЭА (раковоэмбриональный антиген), белок WT1, GCDFP-15 и TTF 1.
Для чего проводится послеоперационная перевязка с заменой дренажа?
 В послеоперационный период перевязка с заменой дренажа назначается в профилактических целях для предотвращения процессов, провоцирующих воспаление и раздражение тканей и кожного покрова. В основе процедуры лежит применение хирургических дренажей, способствующих заживлению вскрытой в ходе операции полости, которые оказывают антибактериальный эффект от наружных травм и вирусной инфекции. Само собой это очень важная процедура, незаменимая в основном после сложнейших оперативных вмешательств.
В послеоперационный период перевязка с заменой дренажа назначается в профилактических целях для предотвращения процессов, провоцирующих воспаление и раздражение тканей и кожного покрова. В основе процедуры лежит применение хирургических дренажей, способствующих заживлению вскрытой в ходе операции полости, которые оказывают антибактериальный эффект от наружных травм и вирусной инфекции. Само собой это очень важная процедура, незаменимая в основном после сложнейших оперативных вмешательств.
Замена дренажа происходит, когда имеет место риск попадания инфекции в полость раны, когда возникает кровотечение либо скопление других послеоперационных экссудатов. За счёт его повторной установки осуществляется процесс отхождения кровяных сгустков либо лимфы из очага раны. В случае если происходит нагноение операционного шва, дренаж способствует выведению гнойных сгустков, провоцирующих размножение микроорганизмов и бактерий.
Преимущественно в виде дренажа используются слоистые повязки из марли, реже применяются силиконовые, тефлоновые и латексные повязки. Разновидность дренажа выбирает хирург, проводящий операцию, с учётом степени повреждения и возможного заражения вскрытого очага. Какой бы дренаж не устанавливался, изначально он обрабатывается, как и рана, специфическими антисептиками, обеспечивая быстрое рубцевание раны.
Кроме того, послеоперационная перевязка с заменой дренажа необходима при мониторинге состояния здоровья больного после проведённой операции – объём, тип, характер выделяемого экссудата свидетельствуют о степени заживления раны.
Отвод лишнего экссудата обеспечивает более быстрое затягивание послеоперационных полостей, уменьшает отёчность тканей. Вместе с тем сокращается и опасность воспаления.
Период устранения дренажа регулируется индивидуально для каждого пациента, поскольку на нём сказываются определённые факторы. В большинстве случаев дренаж удаляется на 3-5 послеоперационный день.
Симптомы
Незначительное количество воды в животе, не вызывает клинических проявлений. При стремительном скоплении транссудата происходит прогрессирование болезни.
В результате у женщин наблюдаются следующие признаки:
- повышенная окружность живота;
- дыхательная недостаточность;
- плохое пищеварение;
- проблемы с мочеиспусканием;
- отечность нижних конечностей.
Иногда во время вынашивания состояние может проявляться следующими симптомами:
- деформация пупка у женщины;
- образование растяжек;
- диастаз.
Независимо от клинических проявлений, накопление воды опасно не только для будущего малыша, но и для матери.
Признаки асцита плода выявляются уже с момента появления на свет малыша. Как правило, новорожденный находится в тяжелом или в критическом состоянии. У таких детей определяется чрезмерно большие размеры головы, из-за существенного увеличения черепа.
Также есть отечность, и отмечается бледность кожного покрова малыша. Из-за небольшого слоя жировой клетчатки, температура тела ребенка нестабильна.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
- опрос: выявление жалоб пациента, уточнение времени и обстоятельств возникновения каждого симптома;
- сбор анамнеза: фиксация всех перенесенных заболеваний, травм, интоксикаций, хронической патологии, наследственных факторов риска и т.п.;
- неврологический осмотр: оценка кожной и проприоцептивной (пространственной) чувствительности, двигательной функции, силы мускулатуры, качества рефлексов;
- консультации узких специалистов: эндокринолога, нарколога, токсиколога, нефролога и т.п.;
- общий анализ мочи, общий анализ крови, биохимия крови (определение уровня глюкозы, липидного спектра, содержания витаминов и микроэлементов, показателей работы почек и других параметров);
- анализ крови на ВИЧ и другие инфекции;
- генетические и иммунологические исследования по показаниям;
- электронейромиография позволяет выявить поражения нервных волокон и исключить другие заболевания со сходной симптоматикой;
- биопсия нервной и мышечной ткани;
- люмбальная пункция (исследование спинномозговой жидкости) для исключения нейроинфекций;
- УЗДГ сосудов нижних конечностей.
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Возможные осложнения при туннельном синдроме
Туннельный синдром запястья – заболевание непростое. Больные могут столкнуться с осложнениями, которые выражаются в необратимом поражении срединного нерва. Вследствие этого могут проявиться расстройства чувствительности, которые обретут стойкий характер, кисти рук ослабнут.
Срединный нерв связывает мышцы возвышения большого пальца и первые две червеобразные мышцы с центральной нервной системой. Из-за этого повреждение нерва может привести к нарушению функций этих мышц.
Могут возникнуть трудности с такими действиями, как сгибание, отведение, возможно, пациенту будет непросто прижимать подушечки пальцев друг к другу. Кроме того, поражение срединного нерва препятствует сгибанию указательного и среднего пальцев. Не исключено развитие гипертрофии перечисленных выше мышц.
 Возможные осложнения при туннельном синдроме
Возможные осложнения при туннельном синдроме
Все приведенные осложнения в комплексе не дают пациенту полноценно использовать руку. Ее внешний вид меняется, по форме она становится похожей на лапу обезьяны.
Многие пациенты чувствуют сильную боль в области кисти и запястья, которая носит хронический характер. Купировать болевой синдром очень сложно.
Чтобы таких осложнений не возникло, рекомендуется обращаться к врачу при появлении первых симптомов туннельного синдрома руки. Так, специалист сможет быстрее установить диагноз и назначить эффективную терапию.
Что будет если не лечить
Скопление транссудата не болезнь, а негативное проявление осложнений, связанных с другими патологиями. Если не приступить к лечению вовремя, то водянка станет причиной нарушения функций селезенки и сердца. Также нередко проблема провоцирует начало внутреннего кровотечения, отека головного мозга и формирование перитонита.
И самое страшное, это статистика смертности от водянки – пациенты погибают в 50% случаев. Поэтому не стоит халатно относиться к здоровью: нужно вовремя проходить обследование и обращаться за медицинской помощью. Воспаления и инфекции должны лечиться в срочном порядке и только в клинике
Также очень важно систематически осматриваться у врача в целях профилактики и точно следовать всем его рекомендациям
Паллиативное лечение канцероматоза брюшины
К сожалению, даже самые современные достижения медицины не способны победить некоторые запущенные формы рака. В таких случаях пациенту может быть назначено паллиативное, или поддерживающее лечение, задача которого заключается не в полном удалении очагов онкологии из организма, а в улучшении самочувствия и облегчении симптомов болезни. С ее помощью можно контролировать:
- Боль.
- Вздутие живота – асцит.
- Отеки – скопление жидкости в тканях.
- Депрессию и тревогу.
- Изменение веса.
- Тошноту и рвоту.
- Запоры.
- Потерю аппетита.
- Усталость и слабость.
Отеки, лимфедема, асцит Отеки – распространенная проблема, с которой нередко сталкиваются онкологические больные. Они могут быть вызваны задержкой в организме соли и воды из-за приема некоторых лекарств, повреждений сердца, печени или почек, инфекции, неправильного питания, роста опухоли или других причин.
При поражении раком или удалении лимфатических узлов, которые выполняют роль «фильтров», задерживающих и обезвреживающих опасные вещества, у пациентов может возникнуть лимфедема – серьезный отек конечности. Она развивается из-за нарушения циркуляции лимфы, которая омывает все клетки тела, доставляет в них необходимые вещества и забирает отходы.
Облегчить эти симптомы можно с помощью приема диуретиков – мочегонных средств, помогающих почкам выводить натрий и воду, а также ограничения употребления соли.
Асцит – избыточное скопление жидкости в брюшной полости, вызванное повреждением тканей и расположенных в них лимфоузлов. Он приводит к увеличению размеров живота, тошноте, рвоте, повышенной утомляемости и затруднению дыхания. Для улучшения самочувствия его обладателей врачи могут назначить хирургические вмешательства или химиотерапию. В большинстве случаев проводится парацентез – слив лишней жидкости, который дает временное облегчение на несколько недель или дней.
Затруднение дыхания
Одышка, или нехватка воздуха – один из самых распространенных симптомов запущенного рака. Она может быть вызвана как самим заболеванием, так и его лечением. Нередко ее причиной становится асцит, приводящий к ограничению движения диафрагмы – тонкой, похожей на купол мышцы, отделяющей грудную клетку от брюшной полости. В норме при дыхании она движется вверх и вниз, позволяя легким увеличиваться и уменьшаться в объеме, но скопившаяся жидкость давит на нее и не позволяет человеку получать достаточное количество кислорода. Это крайне неприятное ощущение серьезно влияет на качество жизни, ограничивает возможности и усугубляет усталость, беспокойство и депрессию.
Методы лечения и облегчения данного состояния зависят от вызвавшей их причины.
С легкой одышкой можно справиться самостоятельно – достаточно сесть или лечь, подняв верхнюю часть тела под углом 45° с помощью подушек, глубоко вдохнуть через нос и медленно выдохнуть через сжатые губы. Некоторым пациентам помогают различные техники расслабления, отвлечение на музыку, чтение и телевизор.
При появлении серьезных затруднений дыхания, бледности или посинении кожи, слизистых рта и ногтевого ложа, болях, стеснении и тяжести в грудной клетке, проблемах с речью, головокружениях или слабости необходимо срочно обращаться за медицинской помощью.
Непроходимость кишечника
Расположенные в брюшной полости опухоли нередко блокируют кишечник и препятствуют прохождению стула. Это приводит к сильным спазмам, болям в животе и рвоте. Данная ситуация требует срочного вмешательств, поскольку скопившееся в пищеварительном тракте содержимое способно повредить его стенки. Оно может выйти через образовавшее отверстие в брюшную полость и вызвать тяжелую инфекцию.
В таких случаях проводится операция по установке стента – небольшой жесткой трубки, не позволяющей просвету сужаться, или колостомия – выведение здоровой части толстой кишки через отверстие на коже живота.
Если хирургическое лечение невозможно, врачи удаляют содержимое желудка с помощью специальной трубки, введенной через нос.
Непроходимость мочевыводящих путей
Некоторые опухоли брюшной полости блокируют мочеточники, по которым моча выходит в мочевой пузырь. Такая закупорка приводит к скоплению жидкости в почках и нарушению их работы.
В подобных ситуациях специалисты выполняют установку стентов или нефростомию – вводят в почку гибкую трубку, позволяющую ее содержимому перетекать в специальный контейнер – расположенный на теле резервуар.
Облегчение симптомов менопаузы
Подобные симптомы менопаузы у женщины нарушают обычный ритм жизни, а в некоторых случаях способны сильно испортить её качество. Поэтому возникает вопрос о методах купирования состояний, сопровождающих начальный период менопаузы:
- регулярные умеренные физические упражнения;
- здоровое питание;
- отказ от курения и алкоголя;
- употребление витаминных комплексов;
- симптоматическая терапия;
- применение седативных средств;
- медикаментозное гормональное лечение.
Следует обратиться к гинекологу, так как самостоятельные решения относительно лечения могут нанести непоправимый ущерб здоровью.
5. Камни в почках
Хотя камни в почках обычно вызывают боль в нижней части спины, также возможна боль в животе, поскольку иррадиирует вперед, в живот. Камни в почках (нефролитиаз), представляют собой небольшие отложения кальция или мочевой кислоты, накапливаются в почках. Невероятно болезненны при прохождении через мочевыводящие пути.
Другие сопутствующие симптомы:
- очень сильные боли в низу спины;
- болезненность при мочеиспускании;
- температура от 38oC;
- тошнота;
- моча красного цвета;
- дискомфорт в положении лежа.
Что делать. Требуется консультация уролога, УЗИ и анализы (кровь, моча). Лечение камней в почках проводится консервативно. Для облегчения боли вводят инъекционные анальгетики, однако, для удаления или дробления больших камней может потребоваться хирургическое вмешательство.
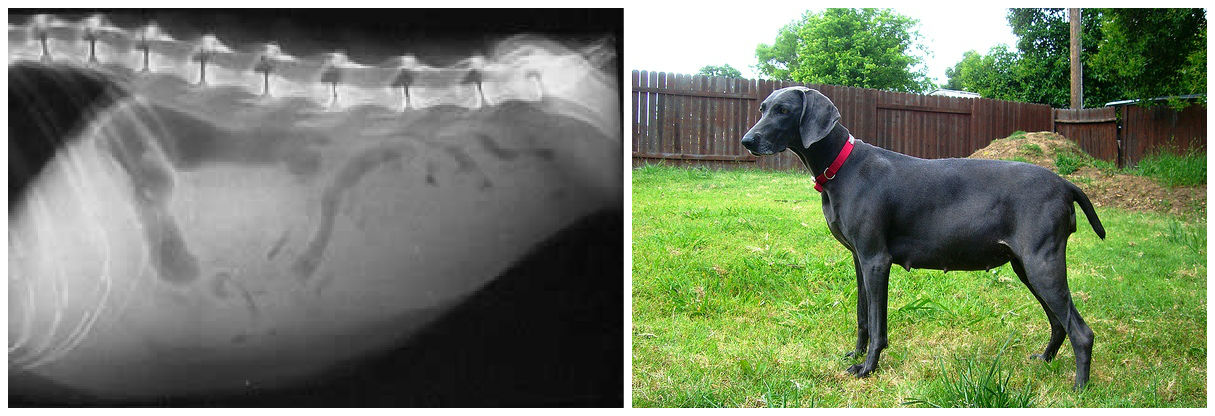
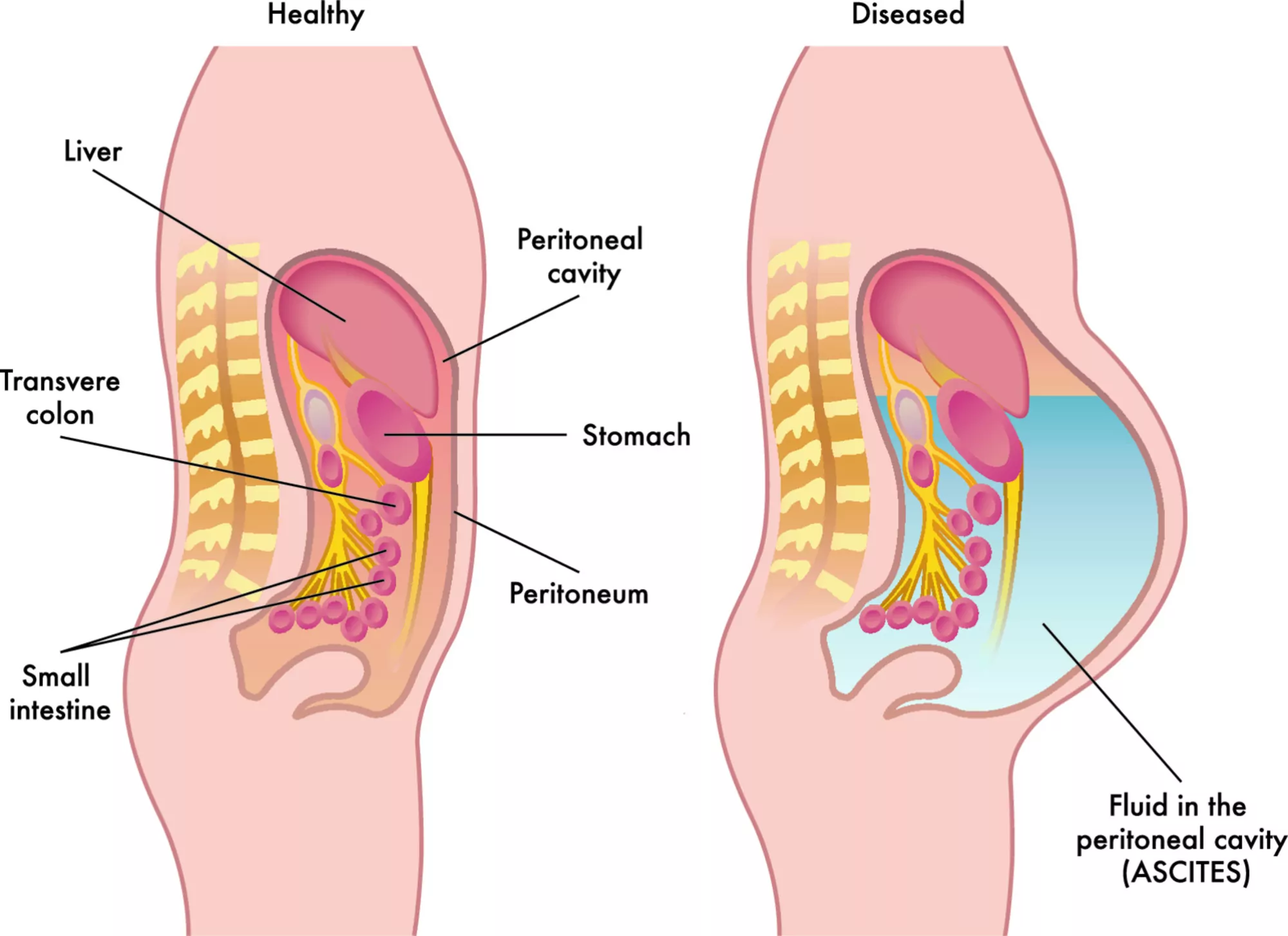
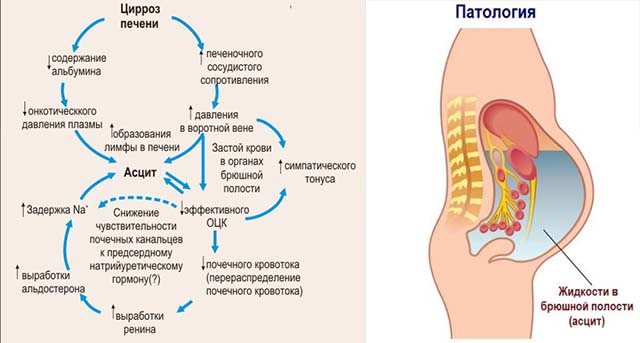
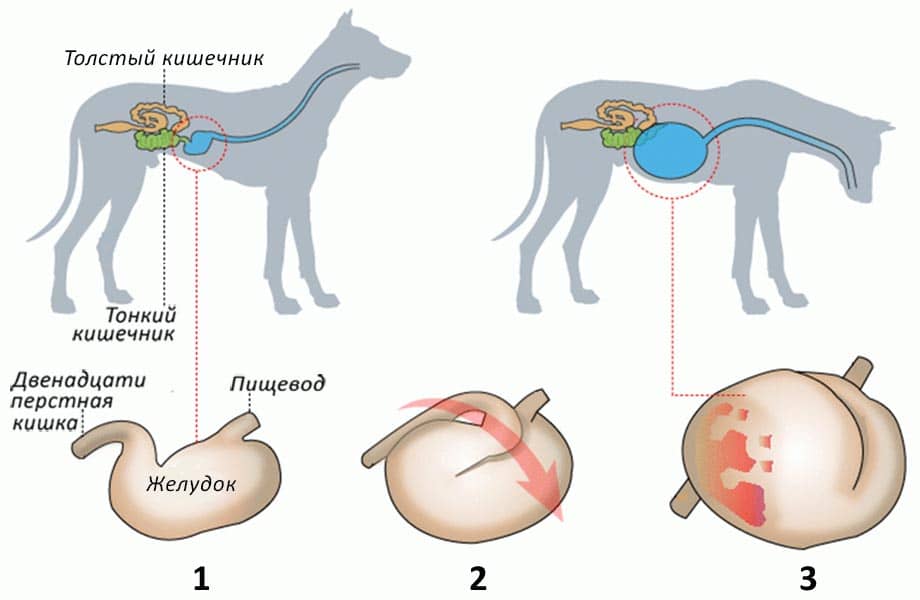
Причины и виды асцита
Виды асцита отличаются между собой причиной возникновения и характером жидкости.
Практически всегда асцит развивается в результате усиления кровотока во внутренних органах. Для этого может быть много предпосылок:
- Чаще всего это происходит из-за нарушения работы сердца. Например, при сердечной недостаточности или пороках сердца.
- Другая распространенная причина — различные опухоли печени, как первичные, так и метастазы из других органов.
- Другие патологии печени — цирроз или фиброз.
- Сосудистые нарушения (которые тоже происходят в печени), например эмболия портальной вены или образование портокавального шунта.
- Повышенное давление в полых венах (риск развития асцита появляется при повышении давления в каудальной полой вене до 15 — 20 см водного столба, в то время как норма — 2 — 7 см).
- При почечной недостаточности или других проблемах с почками.
- Асцит может встречаться при панкреатите. Обычно это происходит в результате серьезных травм, повлекших разрыв поджелудочной железы.
- Белковое голодание, а именно гипоальбунемия.
- Основа асцитного транссудата — это лимфа — отечная жидкость, не связанная с воспалительными процессами. Однако, к ней могут примешиваться и другие жидкости: кровь при внутреннем кровотечении (бывает при травмах) и экссудат — это гнойно-воспалительная жидкость. В брюшной полости может накапливаться при патологиях ЖКТ (например непроходимость кишечника).
Диагноз
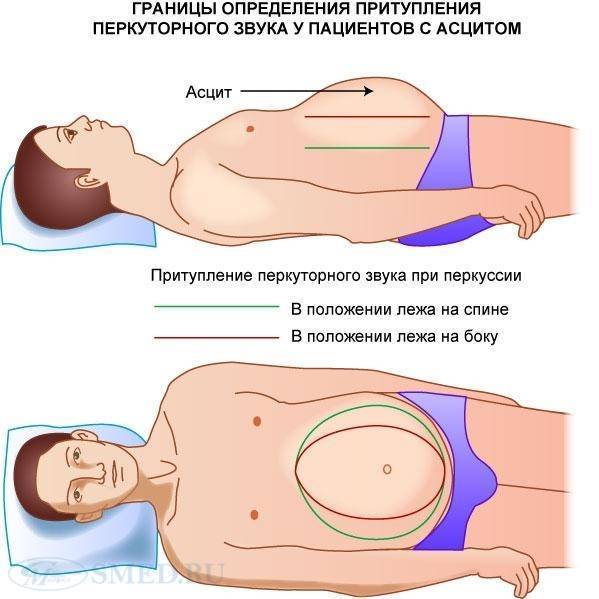
Кроме изложенных выше клинических признаков асцита, большое диагностическое значение имеет пункция брюшной полости с лабораторным исследованием асцитической жидкости. В большинстве случаев жидкость прозрачна, нейтральной или слабощелочной реакции, удельный вес ее не более 1,015, а концентрация белка не выше 2,5%; содержит главным образом клетки эндотелия, а в случае злокачественного поражения — и опухолевые клетки, дифференциация которых вызывает немалые трудности (см. Цитологическое исследование). Раздражение брюшины в результате повторных парацентезов способствует появлению в асцитической жидкости лейкоцитов и лимфоцитов.
Проявления асцита при онкологических заболеваниях
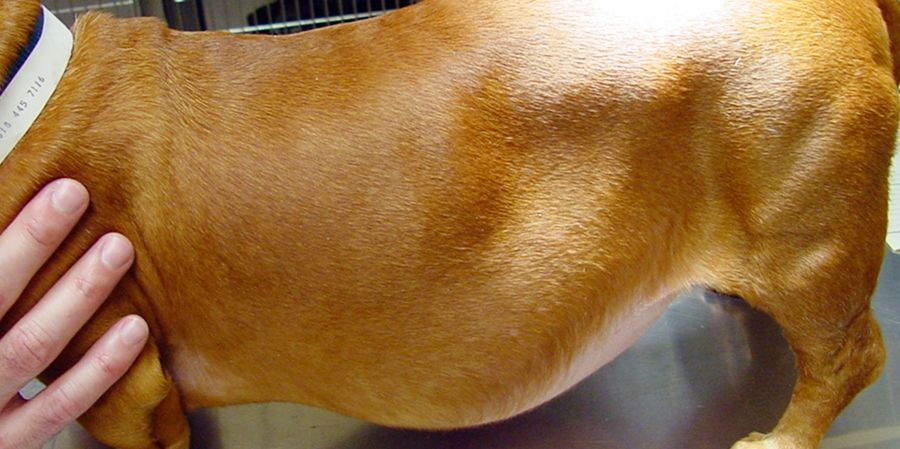
Если в брюшной полости скапливается небольшое количество жидкости (100–400 мл), симптомы отсутствуют. В таких случаях асцит обнаруживают зачастую случайно во время УЗИ или КТ органов брюшной полости.
Постепенно, по мере нарастания асцита, живот увеличивается в объеме. Пациент чувствует тяжесть в животе, ноющие боли. За счет задержки жидкости увеличивается масса тела. Происходит сдавление внутренних органов, возникают такие симптомы асцита брюшной полости, как тошнота и рвота, отрыжка, расстройство стула и мочеиспускания. Изменяется внешний вид пупка: он выбухает, как во время беременности. Больной чувствует слабость, постоянную усталость, снижается аппетит.
Виды
Полинейропатия делится на несколько видов в зависимости от типа пораженных волокон:
- сенсорная: страдают нервы, обеспечивающие чувствительность;
- моторная: выявляются нарушения работы двигательных нервов;
- моторно-сенсорные: смешанная форма, при которой преобладают двигательные нарушения;
- сенсорно-моторные: смешанная нейропатия, при которой больше выражены нарушения чувствительности;
- вегетативная: на первое место выходят нарушения работы внутренних органов, изменения тонуса сосудов и связанные с ним трофические нарушения.
Значительные различия в симптоматике заметны лишь на начальных стадиях развития болезни. В дальнейшем в патологический процесс вовлекаются все нервные волокна, и проявления приобретают смешанный характер.
Существуют и другие виды классификации заболевания:
- в зависимости от причины: алкогольная, диабетическая, идиопатическая и т.п.;
- в зависимости от локализации очага: полинейропатия верхних или нижних конечностей;
- в зависимости от типа течения: острая, подострая, хроническая;
- в зависимости от механизма возникновения: демиелинизирующая (разрушается оболочка, покрывающая нервные волокна), аксональная (формируется при гибели нервных отростков – аксонов), аксонально-демиелинизирующая.
Симптомы и признаки канцероматоза брюшины
Канцероматоз, или метастазирование брюшины, происходит только на последней стадии онкологии. К этому моменту, как правило, человек уже сталкивается с заметными проблемами со здоровьем или ощущает ухудшение самочувствия. Обычно сначала у него появляются симптомы, связанные с поражением органа, в котором возникла первичная опухоль, а со временем развиваются и признаки вторичного рака, такие как:
- вздутие или боль в области живота;
- тошнота или рвота;
- изменение привычек кишечника и работы мочевыделительной системы;
- потеря аппетита;
- боли в спине или пояснице;
- увеличение размеров живота;
- нарушение работы пищеварительной системы – постоянные сбои и дискомфорт;
- ощущение сытости даже после приема небольшого количества пищи;
- потеря или набор веса из-за скопления жидкости;
- вздутие живота;
- выделения из влагалища;
- постоянная усталость;
- тяжесть или ощущение сдавливания в области живота или таза.
Со временем у человека может возникнуть асцит – скопление в брюшной полости водянистой жидкости, вызывающий одышку – ощущение нехватки воздуха из-за уменьшения пространства, необходимого легким для полного раскрытия на вдохе.
Кроме того, при разрастании опухолей до крупных размеров, пациенты нередко сталкиваются с полной непроходимостью кишечника или блокировкой мочевыделительной системы, а также невозможностью принятия пищи или питья.